经皮肺穿刺活检日间手术运行模式的建立与护理安全管理
曹佳伟, 吴 燕, 赵文娟, 王洁莲
经皮肺穿刺活检(percutaneous lung biopsy,PLB)作为最常见的肺恶性肿瘤获取组织标本的手段之一,创伤小,但又存在气胸、出血等风险,收入院操作是目前最常见的方式,但因为床位紧缺,患者往往不能如期住院诊治,贻误病情[1-3]。经皮肺穿刺活检能否在保证安全的前提下在门诊实施呢?为了缓解患者住院难,我院介入治疗科基于风险评估,建立肺穿刺活检日间手术模式,取得较好效果,在保证医疗安全的前提下,极大地缓解了床位紧张的困境。现将经皮肺穿刺活检日间手术运行模式的建立及护理安全管理情况报道如下。
1 材料与方法
1.1 研究对象
选取我院介入治疗科2016年1月至2018年12月,CT引导下经皮肺穿刺活检患者3 060例为研究对象,根据操作实施时患者在院状态分为住院手术组和日间手术组。其中住院手术组904例,男528 例,女 376 例,年龄 16~89 岁,平均(57.6±2.1)岁;门诊日间手术组患者2 156例,其中男1 264例,女 892 例,年龄 14~83 岁,平均(56.3±2.4)岁。
1.2 方法
1.2.1 手术流程 所有患者均在术前1周内完成术前相关检查,排除经皮穿刺活检禁忌证。术前当日手术医师与患者或家属签署穿刺活检知情同意书。手术护士对患者进行常规术前、术中及术后护理宣教,告知穿刺活检的必要性、操作流程及术后相关注意事项,取得患者的信任与配合;针对肺穿刺活检的特殊性,训练患者平静呼吸,特别告知术中及术后制动,保持安静,不要说话及咳嗽,尽可能减少或避免相关并发症。术后胸带加压包扎6 h,卧床8 h,术后24 h内避免运动。住院手术组患者术后在病房观察1晚,第2日8时复查X线胸片,医师查房、阅片后再办理出院。门诊日间手术组术后在休息区观察2 h,无相关并发症离院,患者第2日门诊复查X线胸片;若有相关并发症需继续观察者转移至急诊或收入院继续诊治。为防止患者离院后出现迟发性并发症(如迟发性气胸和出血等),术前谈话时需向患者说明日间手术的诊疗模式,特别告知术后常见并发症(出血、气胸等)的症状与处理措施,提供咨询联系方式及告知离院后有突发情况的处理流程。具体流程见图1。
1.2.2 经皮穿刺活检日间手术运行模式的建立日间手术为介入治疗科整体工作的一部分,设高年资主治医师以上介入专科医师及住院医师各1名,配备护士及助理护士各1名,CT技师1名。日间手术单元包括:术前等待区,介入专用CT室,术后观察区。CT室及术后观察区配备中心吸氧及中心吸引,配备空气消毒机(紫外线消毒车)、抢救车、心电监护仪等设备。配备急救转运箱:箱内备有注射用血凝酶、垂体后叶素、多巴胺、肾上腺素、地塞米松、异丙嗪及阿托品等急救药品及注射、输液的基本用具。配备胸腔引流管,闭式引流瓶,用于张力性气胸的抢救。抢救用品与器械定期专人检查,定点放置,用后及时添加,有效应对日间穿刺活检患者出现并发症时的及时施救。
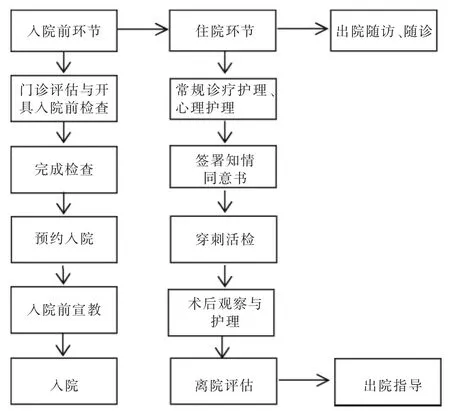
图1 复旦大学附属肿瘤医院介入科经皮肺穿刺活检日间手术流程图
1.2.3 经皮穿刺活检日间手术病历管理 日间手术病历实行门诊病历管理,每例患者均要书写日间手术记录,记录参数包括患者基本信息,病灶大小,位置,活检针规格,活检次数,术后并发症及处理措施等。病历实行书面打印及门诊HIS系统存档保存,纳入门诊病历管理系统与质控检查。
1.2.4 经皮穿刺活检日间手术护理安全管理与心理护理 根据患者肺内病灶位置、穿刺路线及肺功能情况,风险预估,建立围手术期护理管理模板,在术前宣教与术后护理中针对特殊病例特殊管理,给患者及家属针对性的提醒与指导,防止术中配合不当或术后护理不周,尽可能降低并发症的发生。需要行肺穿刺的患者多经过CT、支气管镜等各项检查,多次往返医院,患者心理压力大,且肺穿刺是一项有创性检查,多数患者存在恐惧心理,既担心穿刺所带来的创伤,又担心穿刺活检后的病理结果(是否恶性肿瘤),因此,应做好针对性的心理护理[4]。医师、护士都应积极主动关心患者,采用轻松愉快的方式与患者沟通交流,尽可能了解患者的焦虑所在。在介绍穿刺的过程时,尽可能口语化,通俗易懂,使患者了解为什么要做活检、如何做活检以及活检的安全性与微创性。介绍同类穿刺活检成功的患者,积极引导患者间的交流,使患者产生安全感,激励患者以良好的心态接受检查,以配合医师顺利完成穿刺[4]。
患者出现并发症,由当日值班医师与护士紧急处理,严重时通知院急救团队,急救团队须在10 min内到场。经皮肺穿刺活检并发症观察指标主要是气胸和肺出血(咯血)。气胸肺压缩量>30%时需置管抽吸。肺出血(咯血)需持续观察,必要时动态复查胸部CT,若出血量较大或动态随访出血增加者予以止血药物治疗。
1.2.5 穿刺结果判定 穿刺结果判定标准[5]:①穿刺活检病理结果仅提示正常肺泡组织、肌肉等为取材失败;②穿刺活检病理结果可见坏死组织、肉芽组织、异形细胞等为取材成功,但不能作出明确病理诊断;因组织块太小无法作出明确病理诊断者也定义为取材成功;③穿刺活检诊断结果明确的,为病理明确诊断。
1.3 统计学处理
采用SPSS21.0软件对资料进行分析,采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
住院手术组和门诊日间手术组经皮肺穿刺活检取材成功率及病理确诊率无明显差异。经皮肺穿刺活检气胸发生率门诊日间手术组(25.6%)高于住院手术组(20.7%),但是,气胸肺压缩量>30%胸腔置管抽吸率,两组患者无明显差异。经皮肺穿刺活检肺出血(咯血)的发生率及止血药物治疗率两组无明显差异。具体详见表 1。
3 讨论
日间手术指患者在24 h内入、出院完成的手术或操作,是介于门诊和住院之间的一种医疗模式,是对传统门急诊、住院模式的完善与补充[6]。日间手术能有效提高床位周转率、缩短住院天数、降低费用;提高医疗资源的使用效率,利于医疗资源的合理化配置[7-8]。日间手术定义中强调不包括门诊手术,因医院级别与区域发展不平衡等原因,不同地区及不同医疗机构对门诊手术的定义有不同的理解,目前医政管理部门对于门诊手术和日间手术也没有统一规定。结合文献,认为日间手术与门诊手术的主要区别如下[8]:①日间手术一般风险较大,需要全身麻醉,术前需要行全面评估;门诊手术一般为风险较小的手术,多为局部麻醉,术前评估相对简单。②术后留院观察时间不同,日间手术一般大于6~12 h,门诊手术一般2 h左右。经皮肺穿刺活检虽然局部麻醉,风险相对也较小,但是有气胸及出血的风险,严重并发症可导致死亡,患者需要全程风险管理,多数医院都是收住入院操作。住院接受有创操作是大多数患者的诉求,但是病房床位限制,患者往往难以及时入院诊治,可能贻误病情[2,9]。 门诊日间手术模式可以快速分流患者,提高工作效率,本中心经过长时间的摸索与安全评估,建立了经皮肺穿刺活检的门诊日间手术模式。通过比较门诊日间及住院患者接受经皮肺穿刺活检的取材成功率、病理确诊率,及常见并发症的种类和发生率等信息,验证了经皮肺穿刺活检日间手术模式能满足临床诊治的需求,同时风险可控。
气胸是肺穿刺活检术后常见的并发症,文献报道气胸发生率为2.4%~60%(平均为20%),5%~18%气胸患者需要胸腔置管引流[10-12]。本组病例门诊日间手术组气胸发生率为25.6%,明显高于住院手术组的20.7%,但是,因气胸肺压缩量超过30%或出现呼吸困难等症状,胸腔置管抽吸的发生率两组无明显差异。气胸和/或置管引流的高危因素包括:高瘦体型、高龄、吸烟、肺部基础疾病(如肺气肿或慢性阻塞性疾病)、病灶位置较深、病灶直径小、穿刺路径跨肺叶间裂或肺大疱、手术时间长等[13]。对于气胸高危患者,术前、术后宣教非常重要,嘱咐患者保持安静,制动,避免说话、咳嗽[13]。门诊日间手术患者术后气胸发生率高于住院手术患者,可能的原因是门诊日间手术患者术后回家观察,术后护理时间短于住院患者,第2天返院门诊复查胸片,较住院患者增加了往返医院途中的走动。患者发生气胸后,少量气胸、无症状和稳定性气胸无需特殊治疗,因此,经皮肺穿刺活检门诊日间手术模式发生少量气胸,风险是可控的。
出血是经皮肺穿刺活检另一常见并发症,文献报道发生率5%~16.9%,肺穿刺活检后咯血发生率为1.25%~7%[14]。 本次研究,两组病例肺出血(咯血)的发生率及止血药物治疗率无明显差异。肺内出血通常具有自限性,但也有肺内大出血导致死亡的病例报道[15]。肺内出血高危因素包括:病灶靠近肺门、心脏或纵隔,或靠近扩张的支气管动脉分支(慢性空洞性疾病);病灶血供丰富(如肾细胞癌肺转移);活检次数、活检针类型(切割针活检);凝血功能障碍、肺动脉高压等[15-16]。少量咯血、肺实质内出血、穿刺道出血以及少量血胸等不需特殊处理,可以自行吸收。咯血量较大时,需保持患侧卧位(穿刺侧朝下),防止血被吸入健侧支气管导致窒息,加强术后护理,记录出血量,保持气道通畅,必要时行气管插管,可用止血药物、输血等处理[1]。血胸量大时则需行胸腔置管引流,持续出血时,及时采用介入栓塞止血或外科开胸探查,并组织相关科室抢救。
我院建立的经皮肺穿刺活检门诊日间手术模式,风险可控,能够有效分流患者,缓解了介入科病房住院压力。结合文献报道[1,7-8],认为适宜经皮肺穿刺活检日间手术的患者需要符合以下条件:①美国麻醉师协会(ASA)分级Ⅰ或Ⅱ级,无明显心肺疾病;②并存疾病稳定在3个月以上,在密切监视下,ASAⅢ级的患者也可接受日间手术;③年龄<80岁,无心肺基础疾病患者,年龄可适当放宽;④预计无大出血、气道梗阻、术后剧烈疼痛等严重并发症;⑤无经皮肺穿刺活检禁忌证或相对禁忌证。除去以上临床因素,对于日间手术患者的选择需要考虑到其社会因素,如是否有专人照顾,沟通是否通畅,交通是否便利等。
经皮肺穿刺活检是获取组织标本微创、简便的方法之一,基本能满足病理、免疫组化诊断及基因检测的需求,越来越多的肺恶性肿瘤患者在经皮穿刺活检中获益。我院建立的经皮肺穿刺活检门诊日间手术模式,能够满足临床诊治需求,风险可控,值得推广。

