数字化技术在颌骨良性肿瘤类疾病中的应用
夏燕云, 朴松林, 吕少华, 王 巍, 李吉辰
(哈尔滨医科大学附属第一医院口腔颌面外科一科,黑龙江 哈尔滨 150001)
颌骨成釉细胞瘤、颌骨角化囊性瘤等颌骨良性肿瘤是常见的口腔颌面部疾病,临床上常选择的治疗方式是截骨手术。 由于口腔颌面部功能重要且解剖结构复杂,使得截骨手术范围的确定及解剖结构的重建变得尤为困难[1]。 传统的颌骨良性肿瘤手术方法主要基于二维图像、 石膏模型等进行手术设计,过多依赖外科医生的临床经验[2],术前难以做到精确设计,手术预见性及精准性较差,易导致术后较大的咬合误差,影响患者预后[3]。 近年来,伴随着医学影像技术、3D 打印技术、 计算机辅助设计、制造技术的发展,数字化技术日臻成熟,且越来越多地应用于口腔颌面外科手术领域[4-5]。 通过数字化设计可实现术前模拟、术中导航辅助完成手术,从而提高手术精准性。 本文主要探讨数字化技术在颌骨良性肿瘤类疾病中的应用,报告如下。
1 资料和方法
1.1 研究对象
选取2016 年1 月—2019 年10 月于哈尔滨医科大学第一附属医院就诊的颌骨良性肿瘤患者共24 例,其中,颌骨成釉细胞瘤18 例,颌骨角化囊性瘤6 例。依据手术方法分为传统手术治疗组(传统组)和数字化设计手术治疗组(数字化组),每组各12 例。所有患者均经“颌骨部分截骨术+游离血管化腓骨移植术”治疗,并完善术前、术后颌面骨三维重建CT。
1.1.1 纳入标准 颌骨成釉细胞瘤:①影像学资料(曲面体层片、CBCT 等) 表现为典型的成釉细胞瘤改变;②术前病理结果为成釉细胞瘤;③曾行颌骨肿物刮除术并复发者。 颌骨角化囊性瘤:①影像学资料(曲面体层片、CBCT 等)表现为典型的多囊角化囊性瘤改变,且病变区域较大,骨质破坏严重;②曾行多次颌骨肿物刮除术并复发者; ③骨质破坏严重,已出现病理性骨折者。
1.1.2 排除标准 病变区域较小、 骨质破坏不严重,且采取颌骨肿物刮除术治疗后可获得良好预后的患者。
1.2 方法
1.2.1 传统组 患者于术前完善颌面骨、腓骨三维重建CT 以明确颌骨病灶范围, 以及腓骨供骨区的骨质条件。 依据病灶范围和供区条件设计初步的截骨范围。 由于部分下颌骨升支完全截骨者,术中需对腓骨移植瓣进行塑形,术中应根据实际颌骨截骨范围确定最终腓骨的截骨范围。 腓骨移植瓣就位后,根据原有下颌骨形态及移植腓骨瓣形态对重建的钛板进行塑形,并完成植入。
1.2.2 数字化组 患者于术前完善颌面部骨、 腓骨三维重建CT,牙列及咬合三维扫描数据,术前面部照片。 将所有影像数据导入三维图像设计软件进行分析,以明确颌骨病变范围并确定截骨范围(图1),以及腓骨截骨范围(部分下颌骨升支完全截骨者,需同时设计腓骨截骨后的塑形方案)(图2)。 根据截骨范围及健侧下颌骨体镜像模拟出术后重建效果(图3)。依据预设的手术方案,应用快速成形技术,设计并打印出术中截骨导板、术中咬合板、术中引导板及重建后的下颌骨模型, 并依据模型塑形下颌骨重建钛板(图4)。 术中在预设部位安放截骨导板,完成病变颌骨及供区腓骨的截骨。更换引导板,确定游离血管化腓骨瓣的就位位置, 安放术中咬合板以维持患者咬合关系,并植入预塑形的钛板(图5)。
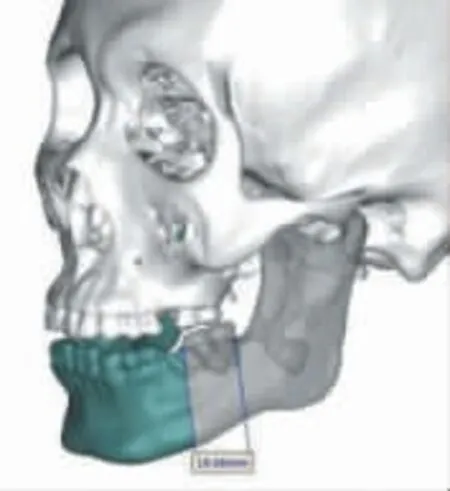
图1 术前设计的颌骨截骨范围Figure 1 Preoperative design of osteotomy of jaw

图3 镜像健侧骨质模拟术后重建效果Figure 3 Reconstruction effect of mirror image contralateral bone simulation after operation
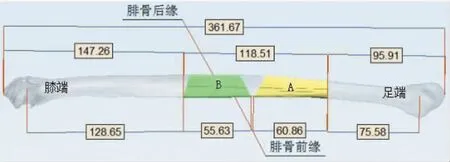
图2 术前确定的腓骨截骨范围及塑形设计Figure 2 Preoperative design of fibular osteotomy site and shaping
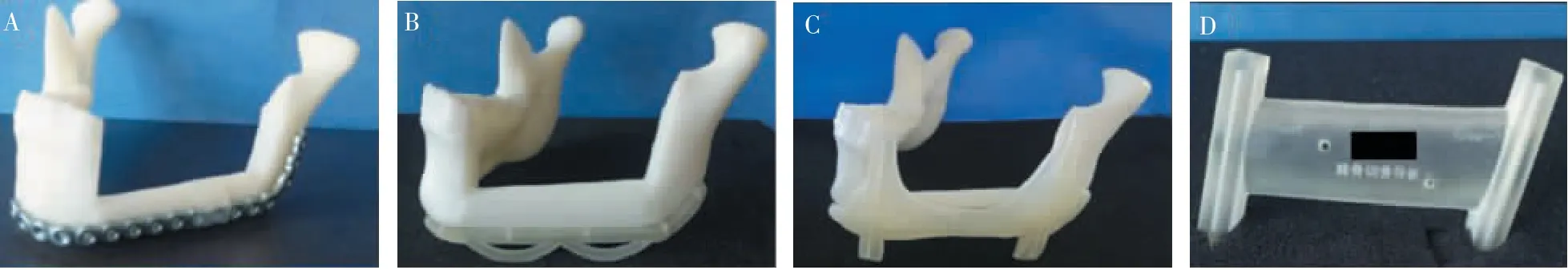
图4 导板Figure 4 The guide plates
1.2.3 咬合误差分析 全部病例均在术后1~2 周内完善颌面骨三维重建CT,将术前、术后CT 数据导入Geomagic Control 三维图像处理软件。 建立立体坐标系,坐标轴正向为正值,负向为负值。 将术前及术后CT 图像数据重叠对比,未重合者视为差异,测量术前、术后咬合误差,以正方向和负方向最大误差间的距离表示(图6),并计算咬合误差的平均值及标准差。
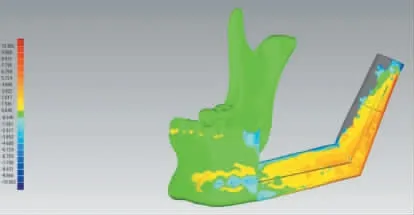
图6 术后咬合误差分析图Figure 6 Analysis chart of postoperative occlusal error
1.3 统计学方法
本研究所得全部数据均采用SPSS 23.0 进行数据分析。 正态分布计量资料采用均数±标准差进行描述, 组间比较采用两独立样本t检验。 以P<0.05认为有差异统计学意义。
2 结果
2.1 一般资料
本研究共纳入24 例患者, 其中男性16 例,女性8 例;有吸烟史者12 例,饮酒史者10 例;传统组患者平均年龄为(41.67±11.09)岁,数字化组平均年龄为(39.92±11.94)岁。 对2 组患者年龄、性别、吸烟史及饮酒史进行均衡性比较,结果显示差异无统计学意义(P>0.05,表1),具有可比性。

表1 两组患者临床资料分析(n/%)Table 1 Analysis of clinical data of two groups of patients(n/%)
2.2 术后咬合误差分析
24 例病例中,传统组术前、术后咬合误差最大正距离为(13.88±2.05) mm,最大负距离为(-14.96±1.36) mm;数字化组术前、术后咬合误差最大正距离为(7.93±1.26)mm,最大负距离为(-8.88±0.91)mm。与传统组相比,数字化组术前、术后咬合误差小(P<0.001,表2)。
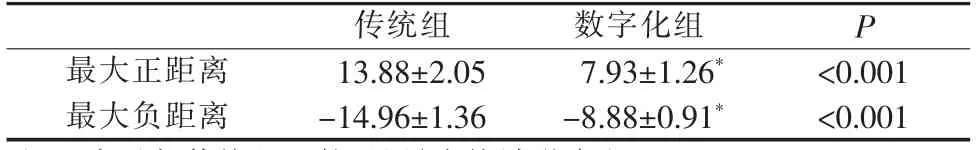
表2 两组术后咬合误差(mm)Table 2 Postoperative occlusal errors of the two groups(mm)
3 讨论
由于颌骨成釉细胞瘤和部分颌骨角化囊性瘤等良性颌骨病变采用单纯肿物刮除术治疗后,预后较差,临床上一般采用病变区截骨手术治疗[6]。 然而截骨范围的确定、修复方式的选择及原有咬合关系的恢复,一直是此类手术的难点。 传统外科手术中,临床医师往往需要花费大量时间确定病变区颌骨及供区腓骨的截骨方案[7]。 在修复体就位后,原有的咬合关系常难以保持,对患者预后造成较大影响。
数字化外科技术可预见性强、准确度高,能显著提高颌骨病灶切除与修复瓣固定的精确性与稳定性, 大幅度缩短手术时间,减少术中损伤,近年来越来越多地应用到口腔颌面外科领域中。 三维重建CT 及CBCT 等医学影像技术的广泛应用最大限度地提供了手术部位的信息,术前即可获得患者完整的立体影像[8],结合3D 打印技术制作出三维组织模型,手术医生可以直观地了解手术区域[9],精确定位病灶所在位置及浸润范围。 利用三维图像处理软件制订术前模拟手术方案,确定最佳切除范围,虚拟健侧镜像辅助设计最佳修复方案,并在此基础上应用快速成形技术制作术中引导模型[10],精准引导修复体及植入物就位。 通过术后三维影像分析,可以更加直观地对比患者术后解剖结构变化,评估手术效果,精准追踪患者预后。
本研究显示,相比较采用传统手术方法治疗的患者,应用数字化设计进行术前设计及术中导航患者术前、术后咬合关系的变化较小,预后较好。 该结果进一步证实了将数字化技术应用到颌骨良性肿瘤类疾病的诊治中,具有显著的临床意义,值得临床大力推广。 但需要注意的是,即使应用数字化技术进行术前设计,患者术后仍会存在较小的咬合误差。 在接下来的研究中,本课题组将会重点分析影响咬合误差的因素及规避方法,进一步提高数字化技术在口腔颌面外科领域中的精准程度,为口腔颌面外科医生提供参考。

