糖皮质激素对非小细胞肺癌患者血清HIF-1α及VEGF表达的影响
牛继国张学良江秀娟杨磊方岳张璐呼永华
1.甘肃省肿瘤医院,甘肃 兰州730050;2.甘肃省中医院,甘肃 兰州730050;3.甘肃中医药大学,甘肃 兰州730000
目前导致人类恶性肿瘤死亡的首位疾病是肺癌[1],其中80%~85%为非小细胞肺癌(NSCLC),大多数患者在临床确诊时已属中、晚期,化疗是其主要的治疗手段,但常规化疗往往疗效并不理想。近年来,有地塞米松(DEX)与多种肿瘤的相关研究报道,王晶等[2]研究显示,DEX影响Lewis肺癌小鼠移植瘤生长及微血管生成,具有抗小鼠移植肺癌的作用。本研究通过在临床中使用DEX对非小细胞肺癌患者进行辅助化疗,检测血清中HIF-1α和VEGF水平表达,观察DEX对HIF-1α和VEGF表达的影响,临床评价地塞米松在非小细胞肺癌治疗中的作用,报告如下。
1 材料与方法
1.1 一般资料 选取我院2010年10月至2016年5月呼吸科收治的120例确诊非小细胞肺癌患者,按治疗方案分为观察组和对照组。对照组50例,男性30例,女性20例,年龄46~75岁,平均(59.60±9.02)岁,腺癌37例,鳞癌13例,糖皮质激素受体(GR)(118.88±42.35)nmol/L。观察组70例,男性41例,女性29例,年龄43~75岁,平均(56.06±10.03)岁,腺癌46例,鳞癌24例,糖皮质激素受体(GR)(122.97±41.19)nmol/L。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:①符合非小细胞肺癌诊断标准[3];②病例均有可测量性病灶;③病例为初次化疗患者或至少间隔4周以上的复诊患者;④病例生存时间大于半年以上,身体状况评分(PS)≥60分。排除标准:①严重心、肝、肺、肾等脏器功能障碍者;②对糖皮质激素过敏及不宜或禁忌使用者;③有严重免疫缺陷病史,包括HIV检测阳性的患者;④肿瘤迅速恶化,生存期小于半年或未参加完至少3个疗程化疗的患者。
1.3 方法
1.3.1 试剂与仪器。人糖皮质激素受体GR-α酶联免疫分析试剂盒、人低氧诱导因子-1α(HIF-1α)酶联免疫分析试剂盒及人血管内皮细胞生长因子(VEGF)酶联免疫分析试剂盒,由美国Santa Cruz公司提供。仪器主要有北京普朗新技术有限公司(PERLONG)生产的DNM-9602酶标分析仪。
1.3.2 治疗方案。对照组腺癌采用NP方案,鳞癌采用GP方案,观察组腺癌采用NP+DEX方案,鳞癌采用GP+DEX方案,化疗药物前30min,地塞米松(天津金耀药业有限公司,1mL:5mg)5mg静脉加管[3]。
1.3.3 检测方法。两组患者化疗前一天及化疗第三个周期后抽取清晨空腹静脉血3~5mL,待凝固后3000转/分离心,分离血清,分装、编号,冻存与-80℃备用。所有标本采用GR-α、HIF-1α与VEGF酶联免疫分析试剂盒检测GR、HIF-1α和VEGF的含量。
1.3.4计算方法。以标准物的浓度的LOG值为横坐标,OD值的103倍数为纵坐标,运用计算机软件以LOG三次多项式回归方法做标准曲线[4],输入样本OD值即可得到样本的浓度值,再乘以稀释倍数即为样本实际浓度值。
1.4 观察指标 观察两组GR-α、HIF-1α与VEGF的含量及临床治疗有效率。临床观察指标采用实体瘤RECIST评价标准,完全缓解(CR):肿瘤完全消失,至少持续4周;部分缓解(PR):肿瘤两个最长径总和缩小≥30%以上;无变化(NS):肿瘤两个最长径总和缩小不足30%或增大不超过20%;进展(PD):肿瘤两个最长径总和≥20%或出现新病灶。总有效率=(CR+PR)/总例数×100%[3]。
1.5 统计学方法 采用SPSS18.0统计软件分析数据,计量资料采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者HIF-1a、VEGF比较 治疗前两组患者HIF-1a、VEGF差异无统计学意义(P>0.05);治疗后观察组HIF-1a、VEGF均低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者疗效比较 观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表2。
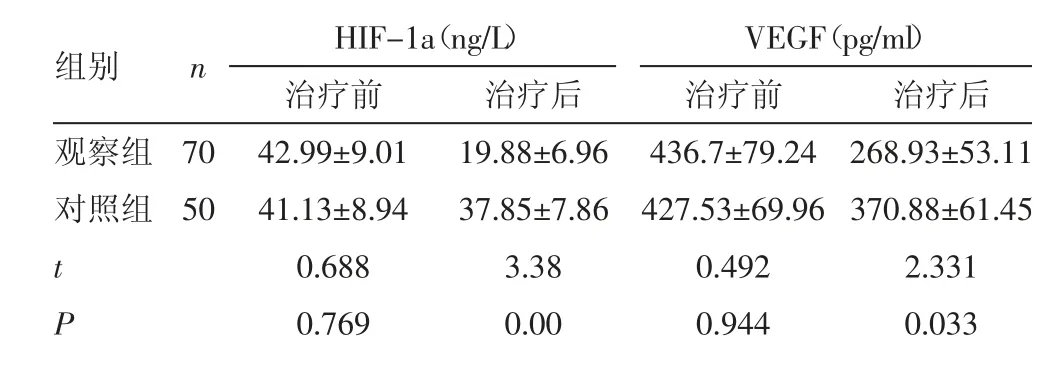
表1两组患者HIF-1a及VEGF比较(x-±s)
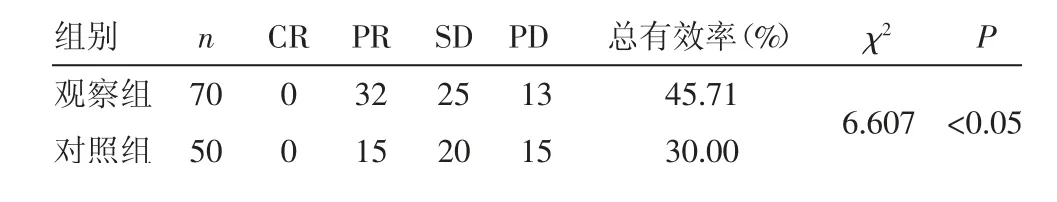
表2两组患者疗效比较(例)
3 讨论
非小细胞肺癌的恶性生长主要是肿瘤细胞的恶性增殖与供应其生长血管的增生,而肿瘤血管的增生与机体血管表皮生长因子VEGF直接相关,VEGF是诸多促进肿瘤血管生成因素中最基础、最关键的因素,是肿瘤产生新生血管的最主要诱导细胞因子之一,因此,机体中VEGF及其上游决定其表达的调控基因在这一环节中起着关键作用。有研究发现,VEGF的表达受多种细胞因子、癌基因、抑癌基因产物及缺氧等因素的调控[5]。而低氧诱导因子-1(HIF-1)调控着下游众多基因,其中就包括VEGF,HIF-1α是目前发现的唯一特异性低氧状态下发挥活性的转录因子,是低氧诱导基因转录信息传递的最主要途径[6]。HIF-1α可刺激血管内皮VEGF生成,提高并调节肿瘤细胞的缺氧耐受性,增加肿瘤自身血液供应以满足肿瘤快速生长需要。
地塞米松(DEX)是临床最常用的糖皮质激素(GC),具有抗炎、抑制免疫等诸多药理作用,广泛应用于各类疾病的治疗,但其在肿瘤临床中的应用正因为有抑制免疫的作用而备受争议,但近年来有关其抗肿瘤方面的研究报道增多。糖皮质激素受体(GR)是一种可溶性单链多肽组成的磷蛋白,它与GC具有高亲和力与专一性,是GC发挥重要生理和药理作用的中介物,DEX的作用将依赖于其受体进行。本文观察到GR在非小细胞肺癌患者血清中均有一定的表达,与文献报道基本一致[7]。而本研究中影响HIF-1α及VEGF的表达的不同因素就是DEX,其对HIF-1α及VEGF的抑制作用,与国外研究[8]证实地塞米松能够抑制低氧刺激的HIF-1α靶基因VEGF的表达的结果基本相同。也与以下几个研究结果基本一致,如国外有研究[9]用DEX处理可以抑制血管内皮生长因子mRNA的水平增高,阻滞低氧状态下VEGF的表达及抑制由肿瘤细胞诱导的血管生成作用。鲍永霞等[10]通过地塞米松可以降低小鼠肺癌细胞信号的转导抑制HIF-1α和VEGF表达。另外本研究对两组患者治疗后疗效的评估也显示地塞米松对化疗的辅助治疗作用,提示糖皮质激素辅助抗肿瘤治疗可能损害了HIF-1α的功能,使VEGF表达减少,从而降低血管生成的能力,进一步抑制肿瘤生长而提高疗效。
综上所述,地塞米松用于非小细胞肺癌的辅助化疗能提高化疗效果,其原因可能是地塞米松通过抑制HIF-1α、VEGF的表达进而消减VEGF促进肿瘤血管内皮细胞增殖、分化和血管生成的作用,使肿瘤的生长得到抑制,其作用的分子机制还有待进一步的研究。

