宫腔镜联合孕激素治疗子宫内膜非典型增生患者临床效果及对复发率的影响
文 斌
(广东省妇幼保健院妇科,广东 广州 510010)
子宫内膜非典型增生是一种癌前病变,多为可逆性病变,其中发展至子宫内膜腺癌的患者约占8%~29%。但是,非典型增生发展至腺癌的过程极为缓慢,1~11年不等。子宫内膜非典型增生患者常伴有月经过多、不孕等临床病变[1],据了解约22%~66%的患者将发生不孕,影响其身心健康。相关研究发现,子宫内膜非典型增生的发病与子宫内膜长期受到雌激素的持续刺激有关[2],故临床上常采用孕激素进行保守治疗。既往子宫切除术是根治子宫内膜非典型增生的主要方法,但其对患者的创伤较大,且无法保留患者的生育功能,其临床应用存在较大局限性。近年来随着医学技术的飞速发展,宫腔镜微创手术已逐渐运用到子宫内膜非典型增生的治疗中[3]。但目前有关宫腔镜与孕激素联合治疗子宫内膜非典型增生对复发率影响的文献相对较少,因此本研究将探讨宫腔镜联合孕激素治疗子宫内膜非典型增生患者临床效果及对复发率的影响,现报告如下。
1 资料与方法
1.1一般资料:选取2016年8月~2018年1月将我院接收的42例子宫内膜非典型增生患者根据治疗方式的不同分为观察组和对照组各21例。观察组患者年龄25~39岁,平均年龄(32.17±1.35)岁;病程0.4~4.5年,平均病程(2.45±0.26)年;其中子宫内膜重度非典型增生2例,中度非典型增生5例,轻度非典型增生14例,合并经期延长、月经增多18例。对照组患者年龄25~40岁,平均年龄(32.20±1.41)岁;病程0.4~4.8年,平均病程(2.53±0.30)年。其中子宫内膜重度非典型增生2例,中度非典型增生4例,轻度非典型增生15例,合并经期延长、月经增多19例。本研究患者及家属同意并签订知情同意书,本研究经过本院医学伦理委员会同意。纳入标准:经分段诊刮病理确诊为子宫内膜非典型增生;符合手术指征;对本研究药物无过敏反应。排除标准:合并重要脏器功能不足或严重神经系统疾病;生殖器官存在恶性病变、出血性疾病等;近期服用过激素类药物;存在孕激素禁忌证。对比两组患者一般资料,差异无统计学意义(P>0.05)。
1.2方法:对照组采用高效孕激素(醋酸甲地孕酮)单独治疗,指导患者口服醋酸甲地孕酮片(国药准字H20073612;生产厂家:青岛国海生物制药有限公司)160 mg/d,连续服用3个月。观察组采用宫腔镜子宫内膜切除术联合醋酸甲地孕酮治疗,即首先行宫腔镜手术治疗,患者月经干净后3~7 d内进行手术,术前1 d给予米索前列醇(国药准字H20084598;生产厂家:浙江仙琚制药有限公司)600 μg软化子宫,流质饮食。手术时协助患者呈膀胱截石位,常规消毒及铺巾,行硬外膜麻醉,宫颈暴露并扩张至10号后采用膨宫机和宫腔电切镜进行治疗。其中膨宫液选择5%的甘露醇注射液(国药准字H20056726;生产厂家:华仁药业股份有限公司),膨宫压力调整为13.3~20.2 kPa,宫腔电切镜设置流速为100~150 ml/min,压力为80~100 mm Hg(1 mm Hg=0.133 3 kPa),电凝功率调整至60~80 W,电切功率调整至30~45 W。然后,环状电极在宫腔镜下对宫腔可疑病灶进行切除,深度至子宫内膜基底层,并深入约2~3 mm浅肌层。针对出血点采用滚球电凝止血,并对病变组织进行病理检查。术后患者行醋酸甲地孕酮治疗,使用方法与对照组相同。
1.3观察指标:治疗后两组患者均接受为期6~12个月的随访,每隔3个月回院复诊,医护人员观察患者的腹痛、月经量和月经情况,采用子宫内膜诊刮的方式判断子宫内膜的病变消失情况。①对比两组患者的临床治疗效果:显效:子宫内膜非典型增生相关病症基本消失;有效:病症有所改善,病理级别有所降低,但出现内膜脱膜样变;无效:病症无明显好转,甚至病情加重。总有效率=(显效例数+有效例数)/总例数×100%。②对比两组患者治疗前、后的经期情况。③统计并对比两组患者治疗1年后的癌变率、受孕率和复发率。
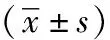
2 结果
2.1两组患者临床治疗效果对比:对照组患者临床治疗总有效率85.71%低于观察组患者的95.24%,差异有统计学意义(P<0.05)。见表1。

表1 两组患者临床治疗效果对比[例(%)]
2.2两组患者经期情况对比:治疗前两组患者经期对比差异无统计学意义(P>0.05);治疗后对照组经期高于观察组,差异有统计学意义(P<0.05)。见表2。
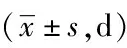
表2 两组患者经期情况对比
2.3两组患者癌变率、受孕率和复发率对比:对照组患者的癌变率和复发率均高于观察组患者,受孕率低于观察组患者,差异有统计学意义(P<0.05)。见表3。

表3 两组患者癌变率、受孕率和复发率对比[例(%)]
3 讨论
近年来随着女性生活方式的改变和工作节奏的加快,子宫内膜非典型增生的发生率逐年增长,其治疗后的复发率较高。既往子宫切除术是治疗子宫内膜非典型增生的首要方法,但难以保全患者生育功能,还将引起性激素改变、残留卵巢早衰等,导致潮热多汗、阴道干涩等围绝经期症状,对患者生活质量造成严重影响[4]。相关研究发现,以孕激素类药物为主的保守治疗可有效抑制子宫内膜非典型增生[5]。高效孕激素治疗虽能取得一定效果,但将增加癌变风险。因此,治疗子宫内膜非典型增生时子宫切除术和孕激素药物治疗均存在较大的临床局限性。基于此,本研究特针对宫腔镜联合孕激素治疗子宫内膜非典型增生患者临床效果及对复发率的影响展开分析。
本研究结果表明,对照组经期高于观察组,临床治疗总有效率和受孕率均低于观察组,癌变率和复发率均高于观察组。分析其原因可知,宫腔镜子宫内膜切除术以电凝、电切和微波等方法为主,操作者可在直视下切除病变内膜、部分浅肌层和内膜基底层等组织,从而破坏子宫内膜功能层,使局部子宫内膜丧失对卵巢激素的反应能力进而达到治疗目的[6]。因此,宫腔镜子宫内膜切除术具有创伤小、手术操作时间短、准确率高等优点,还可保留患者子宫减少对生育能力的影响,以及有效控制麻醉风险、缩短术后康复时间。相关研究[7]发现,子宫内膜非典型增生的发生与雌激素分泌异常、内分泌异常等因素有关,表现为月经失调、月经淋漓不净、下腹部隐痛等非特异性症状。孕激素类药物是治疗子宫内膜非典型增生的主要药物,可有效降低子宫内膜的雌激素核受体水平,从而对子宫内膜DNA的合成产生抑制作用[8]。相关研究发现,醋酸甲地孕酮是一种天然的孕激素,对子宫内膜腺体增生有着良好的拮抗效应,加速内膜腺体向分泌期转化或萎缩,从而改善患者月经量增多等症状[9]。但是,患者停用醋酸甲地孕酮治疗后,可能引起部分撤退效应,从而使子宫内膜重新出现非典型改变,增加复发率风险[10]。本研究采用宫腔镜子宫内膜切除术与醋酸甲地孕酮联合治疗子宫内膜非典型增生,不仅能切除子宫内膜破坏其再生能力,还能通过孕激素促进少量残留的内膜发生萎缩,从而有效预防子宫内膜病变、复发或癌变[11]。因此,两者联合具有协同作用,可进一步增强治疗效果,且临床局限性较小。冯珀霖等学者研究结果表明,实验组患者的总有效率为96.67%高于对照组的73.33%,差异具有统计学意义(P<0.05)[12];治疗1年后,实验组患者的受孕率明显高于对照组,复发率低于对照组,差异具有统计学意义(P<0.05),与本研究结果相符,进一步说明宫腔镜联合孕激素治疗子宫内膜非典型增生的效果良好,不仅能降低复发率,还可提高受孕率。
综上所述,宫腔镜子宫内膜切除术联合孕激素治疗子宫内膜非典型增生,可有效降低癌病及复发风险,其疗效显著,临床应用价值高。

