循证护理干预在预防留置腰大池引流管并发症中的应用
邱丽芳, 程梅容, 张 洁, 周灵敏
(1. 南方医院增城分院 综合外科,广东 广州,511300; 2. 中山大学第一附属医院 心儿科,广东 广州,510080)
腰大池置管引流为神经系统疾病治疗的常用手段,通过腰椎穿刺,以及在腰大池内置入细管,与引流袋/引流瓶相连接,使脑脊液均匀缓慢地流出体外。具有操作简单、创伤少和避免反复穿刺操作等优点[1]。由于腰大池引流管是颅内与外界的通道,长时间留置腰大池引流管极易出现导管移位、脑脊液渗漏和非计划性拔管等并发症,常影响治疗效果,甚至会加重病情[2]。护士是腰大池引流管管道护理的第一责任人,故加强护理干预对预防腰大池引流管并发症发生具有重要作用。循证护理是近年护理领域中的新理念、新方法,是护理人员在护理工作中将客观的科研成果与自身的工作经验与患者实际病情相结合,制定一系列科学的护理方案[3]。本研究对80例患者在留置腰大池引流管期间进行循证护理干预,探究循证护理干预在预防留置腰大池引流管并发症中的应用效果。
1 对象与方法
1.1 研究对象
本研究经医院医学伦理委员会批准。收集2019年5月—2020年5月南方医院增城分院神经外科行留置腰大池引流管的患者80例。纳入标准:① 符合腰大池引流术适应证;② 无颅内感染;③ 临床资料齐全;④ 患者或家属签订知情同意书。排除标准:① 颅内压增高明显,或存在恶性高颅压;② 脑室系统与脊髓蛛网膜下腔不相通;③ 伴有局部皮肤感染,或全身感染;④ 意识障碍,或有精神类疾病史,不能配合治疗。采用随机抽签法将80例患者随机分入对照组和观察组,每组各40例。对照组中,男21例,女19例;年龄 39~70 岁,平均年龄为(59.67±8.09)岁; 外伤性蛛网膜下腔出血5例,颅脑损伤术后12例,脑挫伤行保守治疗6例,高血压性脑出血小骨窗术后4例,高血压性脑出血行保守治疗9例,高血压性脑出血破入脑室4例。观察组中,男24例,女16例;年龄44~68岁,平均年龄为(59.25±8.53)岁;外伤性蛛网膜下腔出血4例,颅脑损伤术后14例,脑挫伤行保守治疗5例,高血压性脑出血小骨窗术后4例,高血压性脑出血行保守治疗7例,高血压性脑出血破入脑室6例。两组间性别和疾病构成、年龄的差异均无统计学意义(P值均>0.05)。
1.2 方法
1.2.1 常规护理 对照组患者在腰大池引流管留置期间实施常规护理干预,包括单纯执行医嘱;遵循无菌操作原则留置并护理管道;常规固定导管,保持引流管通畅,并密切观察和记录引流液的颜色、量、性质等;被动咨询式健康宣教和心理干预等。
1.2.2 循证护理干预模式 观察组患者予循证护理干预模式。
1.2.2.1 确定护理问题 腰大池引流管留置相关并发症具有较大的危害,不但会影响治疗进程,还会加重病情,增加患者的痛苦,甚至危及生命安全。为了更好地制订出预防腰大池引流管并发症的最佳护理方案,我们查阅文献并结合既往临床经验确定需要循证的护理问题,分别是非计划性拔管、颅内感染、导管引流不畅、过度引流和压疮等。
1.2.2.2 寻找循证支持依据 通过计算机网络检索维普数据库、CNKI、万方数据库等,依据中文关键词“循证护理”、“腰大池引流”、“并发症”等进行相关文献检索,将所获得的文献依据与护理人员的临床经验、专业技能和疾病特点、患者护理需求相结合,制定合理的护理干预措施。
1.2.2.3 循证护理干预
(1)非计划性拔管。① 循证依据:导致非计划性拔管的主要原因是护理人员责任心较差,或其对患者、家属的导管护理宣教不到位,或患者有躁动症状、翻身引起管道脱落[4]。② 护理干预:a.增加护理人员巡视病房的次数,并要求其做好护理记录,以提高护士对导管护理的重视,提高责任心;b.要求护理人员反复多次向患者、家属进行引流管护理宣教,并以提问方式了解患者对管道护理知识的掌握程度,及时补充护理知识;c.固定引流管时,用长条宽胶布覆盖敷料,且沿着脊椎向上方至肩部贴胶布妥善固定,嘱患者和家属一旦胶布或敷料有潮湿或松脱情况时及时告知医护人员予以更换,并嘱其更换体位、翻身时注意切勿扭曲或挤压导管。同时,对于有躁动症状的患者,适当予以约束带,或遵医嘱使用镇静剂。
(2)颅内感染。① 循证依据:腰大池置管引流属于有创性操作,引流管与外界是相通的,故其存有一定的感染风险[5]。② 护理干预:a.严格遵循无菌操作原则护理导管,每两天更换1次引流袋/引流瓶,且对于管道各个连接处均应用无菌纱布包裹。同时,护理人员随机察看引流液的色泽、量及性质,并注意观察穿刺处皮肤有无脑脊液渗漏或皮肤发红等情况,嘱其一旦发现异常及时通知医护人员。b.加强护理人员对腰大池引流的专业学习,要求其能够充分掌握腰大池引流管的拔出指征,及时了解患者病情转归,尽早拔管,以免因引流管留置时间长而增加感染风险。
(3)导管引流不畅。 ① 循证依据:腰大池引流不畅的原因主要是导管弯曲、受压,或者是引流液中有挫碎的脑组织、血凝块和蛋白絮状物等堵塞导管等[6]。② 护理干预:护理人员定时记录引流液的量、颜色,检查导管有无受压等,并注意察看引流管的U型管中液面波动状况,一旦其液面波动幅度较小,提示引流管可能出现部分堵塞,护理人员由上向下挤压导管。若液面无波动,提示导管完全堵塞,应用0.9%氯化钠溶液冲洗导管。
(4)过度引流。① 循证依据:过度引流可导致患者颅内压急剧降低,极易引起低颅压性头痛,其发生的主要原因是引流速度过快。② 护理干预:a.合理调节引流液的引流速度和引流高度,控制引流速度在2~4滴/min为宜,且引流高度设置在外耳道平面上10 cm;b.控制每日引流液总量,每次引流量在200~300 mL为宜(正常情况人体脑脊液分泌量是400~500 mL,引流量切勿超过分泌量)。与此同时,一旦发现颅内压急降,应放低患者的床头,取仰卧位,降低引流速度,或者停止引流。
(5)压疮。① 循证依据:压疮发生重要原因是腰大池引流管长时间固定留置压迫局部皮肤所致的[7]。② 护理干预:用3M透明贴覆盖穿刺处固定导管,透明贴质地较薄,能够降低敷贴与床单之间的摩擦力,同时有助于医护人员更方便地察看穿刺点和其周围皮肤组织变化,及早干预,减少压疮发生。
1.3 观察指标
观察患者引流管留置时间,血性脑脊液的清除时间,腰大池引流管相关并发症发生状况,包括过度引流、引流不畅、颅内感染、非计划性拔管和压疮等。调查患者或家属对护理工作的满意度,分为非常满意、基本满意、一般、不满意4个选项,总满意度=非常满意率+基本满意率。
1.4 统计学方法

2 结果
2.1 两组引流管留置时间和血性脑脊液清除时间比较
观察组的引流管留置时间、血性脑脊液的清除时间均显著短于对照组(P值均<0.05)。见表1。
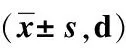
表1 两组引流管留置时间和血性脑脊液清除时间比较
2.2 两组引流并发症发生率比较
观察组非计划性拔管、导管引流不畅、过度引流和压疮的发生率均显著低于对照组(P值均<0.05),两组间颅内感染发生率的差异无统计学意义(P>0.05)。见表2。

表2 两组引流并发症发生率比较 [n(%)]
2.3 两组护理满意度比较
观察组的护理满意度为92.50%,显著高于对照组的75.00%(χ2=4.501,P=0.034)。见表3。

表3 两组护理满意度比较 [n(%)]
3 讨论
自1963年国外首次报道留置腰大池引流管能够有效排出引流液起,治疗脑脊液渗漏,腰大池引流术在神经外科的应用便越来越广泛[8]。南方医院增城分院神经外科超过一半的患者需要留置腰大池引流管,故加强引流管管道护理风险的学习为护理工作主要内容之一。随着医学技术不断进步,腰大池引流术操作已较为成熟,治疗安全性较高。但其并发症仍会发生,例如非计划性拔管不可避免;引流不畅导致颅内压显著升高,加重病情;引流过度,并发脑积水、脑疝等,影响引流效果,对患者的生活质量造成严重不良影响。有研究[9]结果显示,留置腰大池引流管并发症发生率为42.11%,且并发症的发生可让患者对治疗产生抵抗情绪,致使其护理满意度不高。因此在留置腰大池引流管期间对患者实施有效护理至关重要,有助于减少并发症发生,促进疾病恢复。
循证护理为近年来新出现的一种护理方法,其是在已有研究成果的基础上提出护理问题,并根据问题寻找循证医学证据,为患者制订规范化的护理方案,使护理工作更具针对性和有效性[10]。有学者[11]认为,循证护理重视整体观念,遵循以患者为中心开展护理服务,切实解决其护理问题,降低护理隐患,故能够为患者提供更为满意的护理服务。有学者[12]指出,循证护理将科研成果、护理经验和患者需求结合,可使护理更具科学性和合理性,改变了既往护理人员凭经验和主观感觉执行护理行为的问题,更新了其护理观念,利于改善护理质量。本研究在实施循证护理过程中对腰大池引流的常见并发症和发生原因等进行文献检索和查阅,获得科学的护理研究依据,并结合自身临床经验和患者实际病情等制定适合每一例患者的护理方案,对其实施循证护理。本研究结果显示,观察组引流管留置时间和血性脑脊液清除时间均显著短于对照组,非计划性拔管、导管引流不畅、过度引流和压疮发生率均显著低于对照组,且护理工作满意度显著高于对照组(P值均<0.05),与临床相关研究[13]结果类似。提示在留置腰大池引流管期间实施循证护理更具优势,更易获得患者的好评。
综上所述,循证护理干预能显著减少腰大池引流管留置的相关并发症发生,缩短治疗时间,并有助于提高护理满意度,改善护理质量,值得推广应用。

