EIT技术指导下中重度ARDS患者不同体位振动排痰效果比较
王玉光 刘丽丽 贾志杰 闫香香 韩淼 赵玉龙 张喜维
(首都医科大学附属北京潞河医院,北京 101149 1 ICU; 2 护理部)
随着医疗技术的发展,针对急性呼吸窘迫综合征(ARDS)的治疗和管理方法有了明显进步,但中重度ARDS患者的病死率仍然高达40%[1]。机械通气是中重度ARDS的主要治疗方式。由于镇静制动的影响,患者肺部非重力依赖区(腹侧)肺泡过度扩张,而重力依赖区(背侧)肺实质相对萎陷[2]。俯卧位通气可以使塌陷肺泡复张,改善患者的氧合状态[2-4]。美国胸科协会/欧洲重症医学会/美国重症医学会于2017年发布的关于成人ARDS机械通气指南指出,重症患者的俯卧位通气时间应延长至12 h/d以上[5]。电阻抗断层成像(EIT)技术是一种动态、安全、无创的功能成像技术,可对肺内通气情况进行监测[6]。本研究根据EIT的监测结果对中重度ARDS患者肺通气不良区域进行针对性振动排痰,并观察患者不同体位下肺通气情况及相关指标的变化。现将结果报告如下。
1 对象与方法
1.1 研究对象
选取2018年1月-2019年6月于首都医科大学附属北京潞河医院重症医学科住院行机械通气治疗的患者63例。纳入标准:①年龄≥18岁;②符合ARDS诊断标准[7];③氧合指数(PaO2/FiO2)≤150 mmHg。排除标准:①颅内压升高者;②血流动力学不稳定者;③脊髓损伤或骨折者,行腹部手术者,有头面部损伤者;④妊娠患者。按照方便抽样方法将2018年1月—2018年9月的33例中重度ARDS患者采取仰卧位振动排痰(对照组),2018年10月—2019年6月 30例中重度ARDS患者采取俯卧位振动排痰(试验组)。两组患者一般资料比较,差异均无显著性。研究方案得到本院伦理委员会批准,患者及家属均签署知情同意书。
1.2 治疗方法
所有患者的治疗实施均由同一团队医护人员进行,在原发病治疗、保护性通气策略、药物抗感染及气道温湿化治疗基础上,所有患者均使用气垫床。对照组患者平卧或侧卧于床上,头下垫软枕,床头抬高30°,每2 h变换体位1次;试验组患者取俯卧位,受力部位应用聚氨酯泡沫敷料或垫棉垫保护。每日17:00患者行俯卧位通气,次日9:00停止俯卧位,每2 h变换体位1次。两组患者均使用德国德尔格公司生产的Drager C500 EIT仪指导振动排痰。根据患者胸围给患者佩戴EIT电极带,包括16个电极,均匀分布于第5~6肋间隙(图1),设置EIT为4层模式,即ROI1~4区(图2),将ROI3~4认定为重力依赖区,根据EIT监测患者肺部通气不良区域,如图2中ROI3左下部分及ROI4区,患者每2 h利用振动排痰仪进行集中振动排痰1次,每次10 min。使用PHILP心电监护仪监测患者心率、血压、血氧饱和度;使用Drager Savina300呼吸机辅助患者呼吸,预设潮气量为6~8 mL/kg。
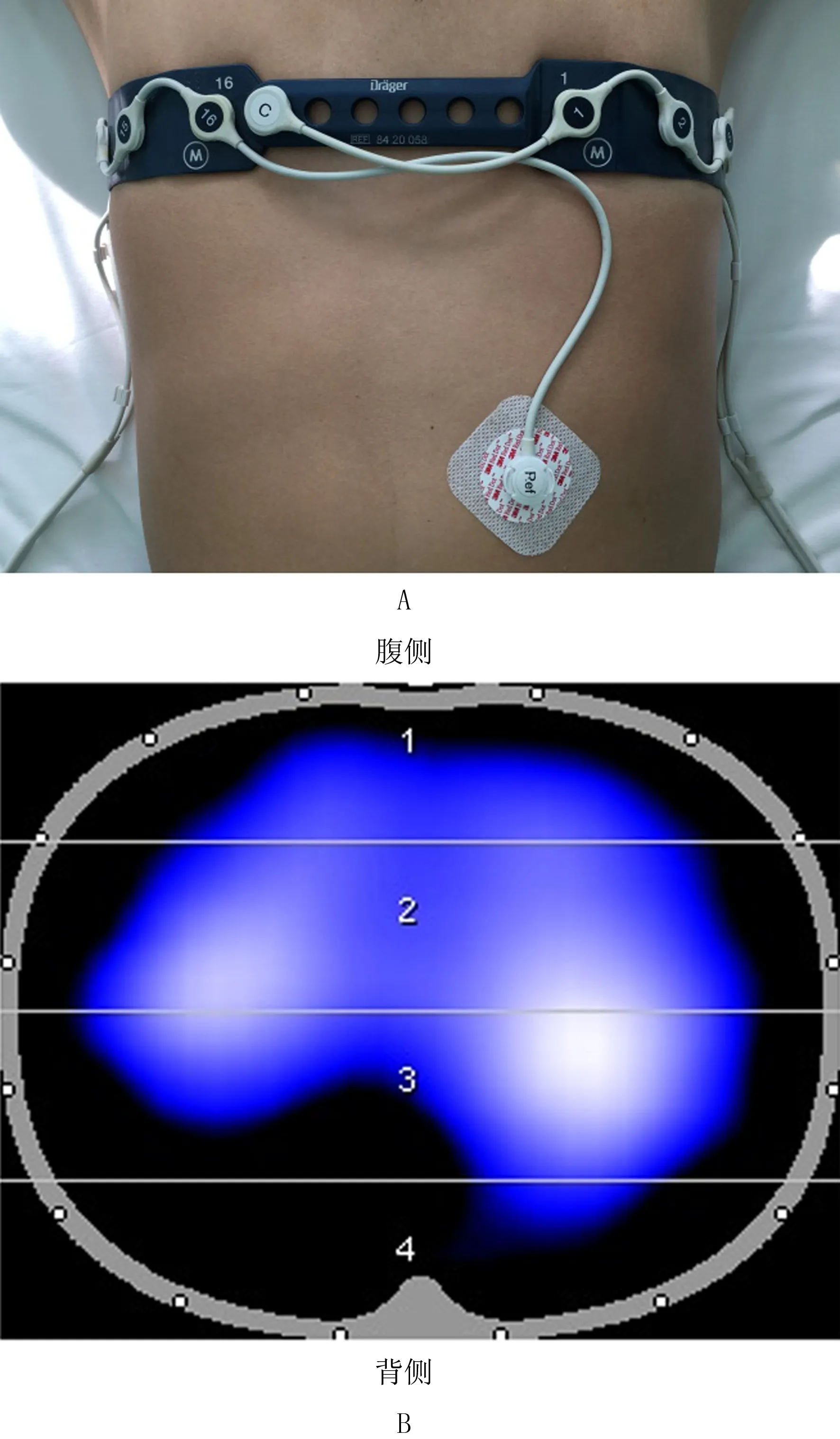
A:患者佩戴EIT电极带示意图;B:EIT图像分布示意图
1.3 观察指标
收集所有患者机械通气行气管插管前30 min(T0)氧分压(PaO2)、PaO2/FiO2、二氧化碳分压(PaCO2)及ROI1~4值,并以此作为为基线值。收集患者体位改变后24 h(T1)、48 h(T2)以及72 h(T3)的PaO2、PaCO2、PaO2/FiO2及ROI1~4值。
2 结 果
2.1 两组患者氧合指标比较
重复测量设计的方差分析结果显示,时间对两组患者的PaO2、PaO2/FiO2及PaCO2具有明显影响(F时间=4.712~182.993,P<0.05);分组对两组患者的PaO2/FiO2具有明显影响(F组别=38.036,P<0.05),对PaO2、PaCO2值无明显影响(P>0.05);时间与组别无交互作用(P>0.05);单独效应显示,两组组内PaO2及PaO2/FiO2比较差异具有显著意义(F组内=3.898~19.382,P<0.05),而PaCO2比较差异无显著性(P>0.05)。T1时试验组患者PaO2/FiO2明显升高,与对照组比较差异具有显著性(F=19.188,P<0.05),而PaO2、PaCO2比较差异无显著性(P>0.05);T2时试验组PaO2、PaO2/FiO2与对照组相比较,差异具有显著性(F=13.390、33.998,P<0.05),而PaCO2比较差异无显著性(P>0.05);T3时试验组PaO2、PaO2/FiO2与对照组比较差异有显著性(F=20.623、31.491,P<0.05),而PaCO2比较差异无显著性(P>0.05)。见表1。
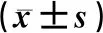
表1 两组患者氧合指标的比较
2.2 两组患者肺部气体分布情况的比较
重复测量设计的方差分析结果显示,时间对两组患者的ROI1~4值有明显影响(F时间=19.384~38.795,P<0.05);分组对两组患者的ROI1~3值具有明显影响(F组间=4.481~11.401,P<0.05);对ROI4值无明显影响(P>0.05);时间与组别无交互作用(P>0.05)。单独效应显示,两组组内ROI值比较差异有显著性(F组内=390.696~1163.747,P<0.05)。T1时试验组患者ROI1和ROI2值与对照组比较明显降低,差异有显著性(F=9.707、26.252,P<0.05);ROI3值明显升高,差异具有显著性(F=23.465,P<0.05);ROI4值比较差异无显著性(P>0.05)。T2时两组患者ROI1~4值比较差异有显著性(F=5.338~27.514,P<0.05);T3时两组患者ROI1值比较差异无显著性(P>0.05),ROI2~4值比较差异有显著性(F=8.207~15.330,P<0.05)。见表2。

表2 两组患者不同时间肺内不同区域ROI值比较
3 讨 论
3.1 EIT指导振动排痰的意义
近年来评价肺内气体分布的新兴手段是EIT,EIT仪应用时电极带施加一定频率的安全电流,根据已知电流和测得的电压判定通电电极和测量电极对之间的生物电阻抗[8]。EIT仪可以监测病理状态下肺通气及灌注过程中的电阻抗变化,从而应用于呼吸系统的肺功能成像。正常通气情况下,只有功能性活动肺组织显影,而结构性组织(气胸、胸膜腔积液)并不能显影[7]。根据此原理,对肺组织分层或分段观察不同区域ROI值,从而可了解肺部在不同状态下的通气变化[8],并可借以评估其通气的不均一性。EIT仪检查具有无创、床旁、实时、无辐射等优点[9],极大地降低了危重患者外出检查带来的风险。本研究发现通过EIT技术可精准地监测到ARDS患者的肺不张区域,进而可以有针对性地实施振动排痰等物理治疗手段。
3.2 振动排痰联合俯卧位通气对中重度ARDS患者肺通气状况的影响
振动排痰的目的是配合机械通气病人将肺内痰液排出体外,其原理是物理定向叩击胸壁,从而通过垂直力松弛、液化呼吸道黏膜表面黏液和代谢物,通过水平力将已液化的黏液定向排出,该方法对肺深部的痰液具有良好排除效果[10]。临床上患者常规采用仰卧位或侧卧位,而部分ARDS患者在这两种体位下,痰液引流效果较差[10-11]。ARDS患者行仰卧位通气时,背侧区域肺泡受重力压迫而容积减小,腹侧肺泡代偿性扩张。此时,肺泡受到重力和形变力相同方向的双重作用[3,12],表现为腹侧的肺泡过度扩张,而背侧肺实质相对萎陷。俯卧位时,由于重力的作用,可以促进肺深部痰液排出,使痰液引流更充分。同时,心脏重力、腹腔压力等因素也会导致肺实质密度分布不均[13]。俯卧位通气可改善ARDS患者肺内气体分布的不均一性[14-15]。同时俯卧位通气还解除了背侧肺泡所受的重力压力以及心脏重力对背侧肺组织的压迫。本研究中通过EIT技术对肺不张区域进行精准定位,并进行重点振动排痰,从而提高了俯卧位时痰液的引流效果,促进了肺复张,改善了ARDS患者的肺功能。本研究EIT监测显示,患者肺背侧尤其是ROI4区通气情况差。EIT技术指导的振动排痰联合俯卧位72 h后,试验组患者ROI1~4区通气状况均明显改善,尤其是ROI4区域通气状况改善显著,表明该措施可有效改善肺通气状况,尤其是改善肺背侧区域的通气状况。
3.3 振动排痰联合俯卧位通气对中重度ARDS患者氧合状况的影响
通过振动排痰排除下呼吸道分泌物,可以保持ARDS患者气道通畅,降低气道阻力,改善通气以及换气功能,从而提高PaO2/FiO2,促进呼吸功能恢复[16]。由于背侧肺组织总量大于腹侧[17],因此俯卧位可使气血交换总面积增加,通气血流比例明显改善,氧合状况明显改善[18]。本研究结果表明EIT技术指导的振动排痰联合俯卧位通气能更好地改善患者的氧合状态,改善患者缺氧症状。
总之,由于EIT技术能够直观地观察到患者肺内气体分布情况,因此可以利用EIT技术对患者肺部病灶区域进行精准定位。本研究结果显示,EIT技术指导振动排痰联合俯卧位通气较其联合仰卧位通气,更有助于中重度ARDS患者肺重力依赖区的肺通气状况及氧合状况的改善。由于本研究的样本量较小,有待大样本研究加以验证。

