我国新生儿细菌性脑膜炎预后不良因素的Meta分析
刘敏,卢田甜,陈秀灵,陈小建
细菌性脑膜炎(bacteria meningitis,BM)是新生儿常见病之一,调查显示,其发生率占活产新生儿的0.02%~0.10%,早产儿可高达3%以上[1]。由于新生儿BM的早期临床表现无特异性,因此识别困难,病死率高,且存活者常遗留不同形式的后遗症[1]。有研究报道,新生儿BM病死率超过10%,且20%~50%存活者可遗留失听、失明、癫痫、脑积水、智力和/或运动障碍等后遗症[2-3],严重影响BM患儿的预后。受制于经济条件和医疗条件的差异,发展中国家新生儿BM的病死率和致残率明显高于欧美发达国家[4]。一项关于我国北方13家医院的调查发现,新生儿BM病死率为6.8%,后遗症并发率为19.9%[5]。因此早期识别影响新生儿BM预后的因素并及时予以针对性干预对减少患儿预后不良具有重大意义。目前关于我国新生儿BM预后不良危险因素的报道较多,但存在纳入样本量少、危险因素指标不全面等缺陷,因此临床指导意义有限。本研究旨在通过Meta分析方法分析我国新生儿BM预后不良因素,为临床降低患儿预后不良发生率提供理论依据。
1 资料与方法
1.1 文献检索策略 计算机检索PubMed、EMBase、Cochrane Library、中国知网(CNKI)、中国生物医学文献数据库(CBM)、万方数据知识服务平台及维普网(VIP),检索时间为建库至2019年7月。中文检索词:“新生儿”“细菌性脑膜炎”“预后”“因素”“中国”;英文检索词:“neonate”“newborn”“bacteria meningitis”“prognosis”“risk factors”“China”“Chinese”。
1.2 文献纳入及排除标准
1.2.1 文献纳入标准 (1)研究类型为国内外公开发表的病例对照研究,语种设定为中文和英文;(2)研究对象为确诊的BM新生儿(日龄≤28 d),根据出院转归情况分为预后不良组和预后良好组。预后不良指患儿接受经验用药治疗后效果不佳,或出现严重并发症(如脑室管膜炎、硬脑膜外积脓、脑软化、脑积水等),或严重神经系统后遗症,或死亡[1];(3)相关因素包括患儿一般情况(包括早产、胎龄、体质量、日龄、出生时低体质量、使用激素)、围生期情况(包括剖宫产、胎膜早破、宫内窘迫、羊水污染)、临床表现〔包括抽搐惊厥、休克、贫血、肌张力异常、反应差、嗜睡、黄疸、发热(体温≥39.0 ℃)、呼吸窘迫、持续发热时间〕和实验室检查指标〔包括脑脊液细胞计数>500×106/L、外周血白细胞计数(<5×109/L或>20×109/L)、脑脊液蛋白、脑脊液葡萄糖、降钙素原(PCT)、血小板计数〕等,纳入的研究至少包含1个影响因素。
1.2.2 文献排除标准 非随机对照研究,个案报道或综述等文献;重复发表的文献;无有效数据提取的文献;仅有摘要而无法获取全文的文献;原始数据不完整的文献。
1.3 数据提取及文献质量评价 由两名研究者独立按照文献纳入及排除标准筛选文献,并收集文献中第一作者、发表时间、地区、例数、影响因素等。如有不一致的情况,双方讨论解决,仍有分歧则征求第三方意见。根据纽卡斯尔-渥太华量表(Newcastle Ottawa Scale,NOS)评分[6]对纳入文献质量进行评价,评价项目包括人群选择、可比性、暴露评价3个方面共8个条目,满分9分,≥7分为高质量文献,4~6分为中等质量文献,1~3分为低质量文献。
1.4 统计学方法 使用RevMan 5.3软件进行统计学分析。计数资料以OR值及其95%CI表示,计量资料以标准差(MD)及其95%CI表示。采用Q检验对各文献进行异质性检验,I2<50%且P>0.1,表示各文献间无统计学异质性,采用固定效应模型;I2≥50%或P≤0.1,表示各文献间有统计学异质性,采用随机效应模型。敏感性分析采用同时计算固定效应模型和随机效应模型的OR值或MD和95%CI,并比较两组结果。通过改变数据分析模型进行敏感性分析,若改变模型后无实质性改变(或改变模型后不会得出相反的结论),说明合并结果较为稳定。绘制倒漏斗图以分析文献发表偏倚。以P<0.05为差异有统计学意义。
2 结果
2.1 检索结果 初始检索文献172篇,按照文献纳入及排除标准,最终纳入11篇文献[7-17],其中英文文献1篇[7],其余均为中文文献[8-17],共纳入1 310例患者,预后不良组311例,预后良好组999例,文献筛选流程见图1。NOS评估11篇文献质量,8 篇[7-10,13-14,16-17]为 7 分,3 篇[11-12,15]为 5 分,均为优等文献,纳入文献偏倚风险较低,详见表1。
2.2 Meta分析结果
2.2.1 一般情况 4篇文献[7-9,11]报道了早产,各文献间无统计学异质性(I2=0,P=0.83),采用固定效应模型,Meta分析结果显示,预后不良组患儿早产发生率高于预后良好组,差异有统计学意义〔OR=2.42,95%CI(1.41,4.14),P=0.001,见图2〕。
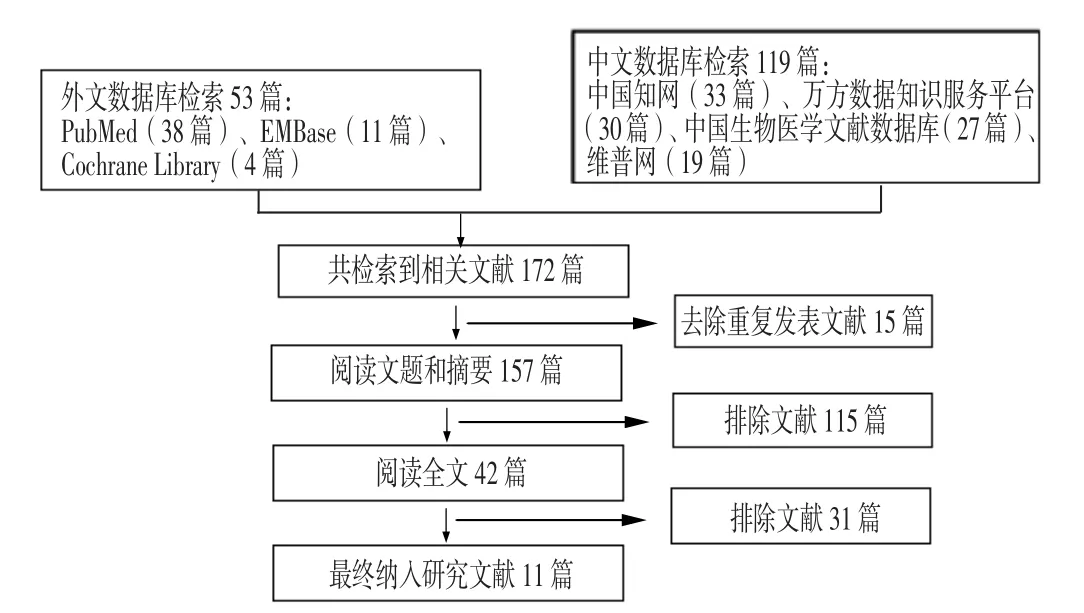
图1 文献筛选流程图Figure 1 Flow diagram of studies selection
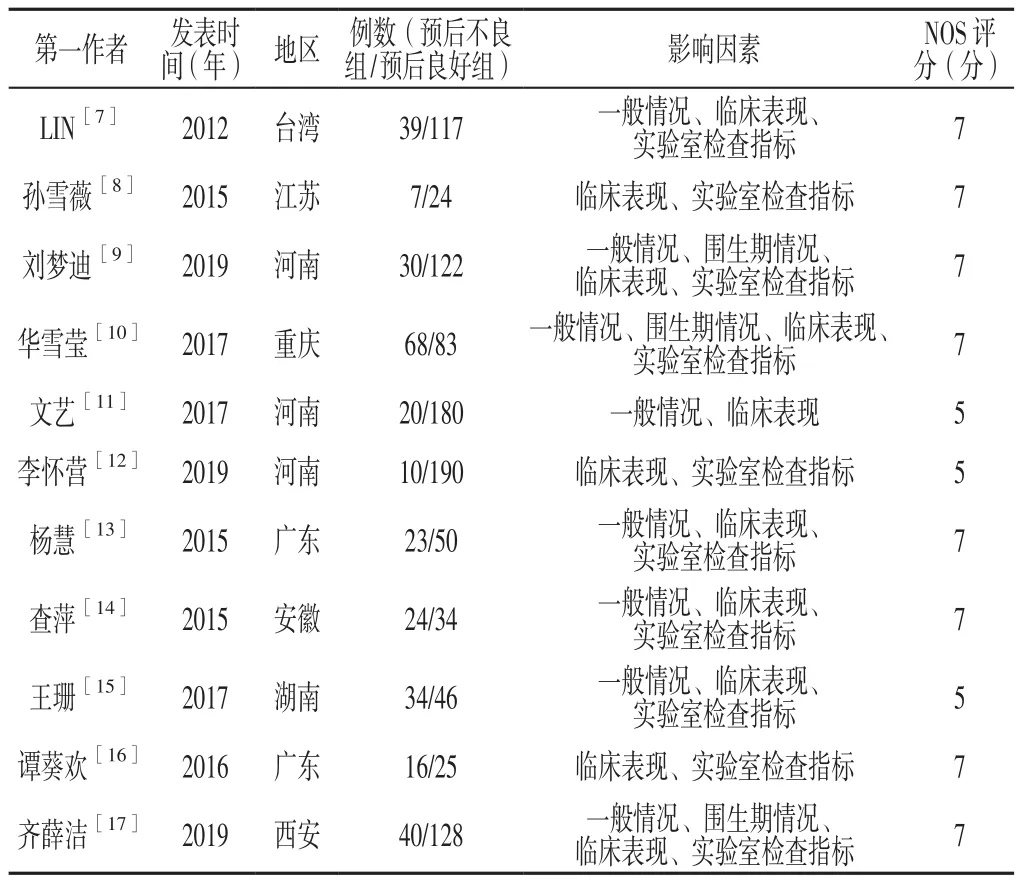
表1 纳入文献的基本特征Table 1 Characteristics of the included studies
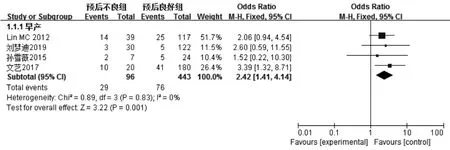
图2 两组患儿早产发生率比较的森林图Figure 2 Forest plot of the comparison of premature birth rate between the two groups
3篇文献[10,14,17]报道了胎龄,各文献间无统计学异质性(I2=0,P=0.88),采用固定效应模型,Meta分析结果显示,预后良好组患儿胎龄大于预后不良组,差异有统计学意义〔MD=-0.57,95%CI(-1.06,-0.09),P=0.02〕。5 篇文献[10,13-15,17]报道了体质量,各文献间无统计学异质性(I2=0,P=0.96),采用固定效应模型,Meta分析结果显示,预后良好组患儿体质量高于预后不良组,差异有统计学意义〔MD=-0.17,95%CI(-0.29,-0.06),P=0.003〕。4篇文献[10,14-15,17]报道了日龄,各文献间无统计学异质性(I2=36%,P=0.20),采用固定效应模型,Meta分析结果显示,两组患儿日龄比较,差异无统计学意义〔MD=-0.83,95%CI(-1.96,0.31),P=0.15,见图3〕。
4篇文献[9-11,17]报道了出生时低体质量,各文献间有统计学异质性(I2=67%,P=0.03),采用随机效应模型,Meta分析结果显示,预后不良组患儿出生时低体质量发生率高于预后良好组,差异有统计学意义〔OR=3.00,95%CI(1.14,7.86),P=0.03〕。3篇文献[8,11,13]报道了使用激素,各文献间有统计学异质性(I2=88%,P=0.000 2),采用随机效应模型,Meta分析结果显示,两组患儿使用激素者所占比例比较,差异无统计学意义〔OR=1.00,95%CI(0.11,8.84),P=1.00,见图4〕。
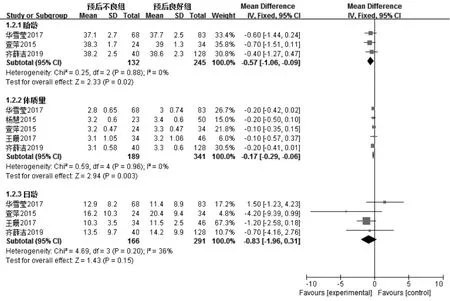
图3 两组患儿胎龄、体质量和日龄比较的森林图Figure 3 Forest plot of the comparison of gestational age,body mass and day age between the two groups
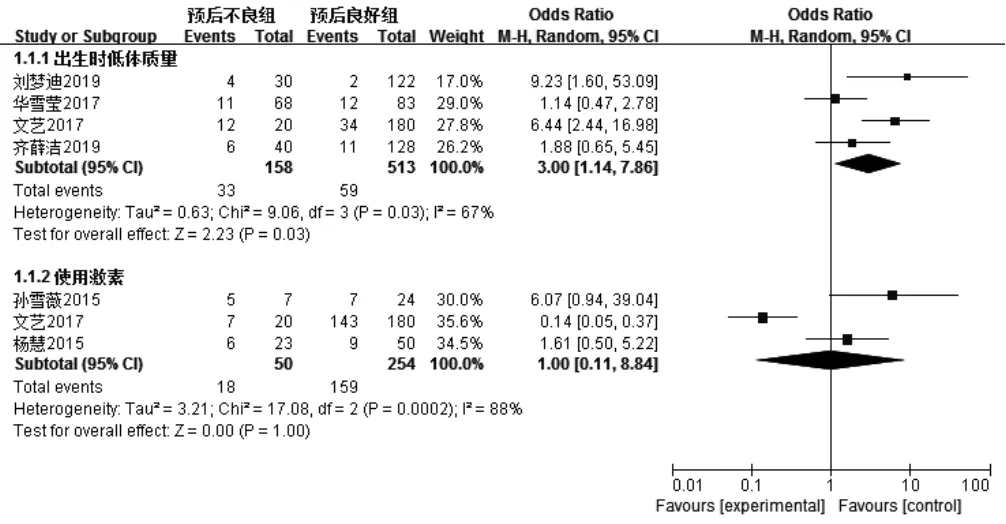
图4 两组患儿出生时低体质量发生率、使用激素者所占比例比较的森林图Figure 4 Forest plot of the comparison of low body weight at birth,proportion of use of hormones between the two groups
2.2.2 围生期情况 3篇文献[9-10,17]报道了剖宫产、胎膜早破、宫内窘迫、羊水污染,各文献间无统计学异质性(I2均为0,P值分别为1.00、0.81、0.51、0.38),采用固定效应模型,Meta分析结果显示,两组患儿剖宫产、胎膜早破、宫内窘迫、羊水污染发生率比较,差异无统计学意义〔OR值分别为0.71、1.16、1.40、0.79,95%CI分别为(0.46,1.08)、(0.68,1.98)、(0.70,2.80)、(0.44,1.41),P值分别为0.11、0.58、0.35、0.43,见图5〕。
2.2.3 临床表现 11篇文献[7-17]报道了抽搐惊厥,各文献间无统计学异质性(I2=0,P=0.61),采用固定效应模型,Meta分析结果显示,预后不良组患儿抽搐惊厥发生率高于预后良好组,差异有统计学意义〔OR=3.62,95%CI(2.58,5.08),P<0.000 01〕。4篇文献[12,14-16]报道了休克、贫血,各文献间无统计学异质性(I2均为0,P值分别为0.58、0.63),采用固定效应模型,Meta分析结果显示,预后不良组患儿休克、贫血发生率高于预后良好组,差异有统计学意义〔OR值分别为22.40、4.13,95%CI分别为(4.73,106.01)、(2.26,7.53),P 值分别 <0.000 1、<0.000 01〕。6篇文献[7,13-17]报道了肌张力异常,各文献间无统计学异质性(I2=0,P=0.99),采用固定效应模型,Meta分析结果显示,预后不良组患儿肌张力异常发生率高于预后良好组,差异有统计学意义〔OR=3.46,95%CI(2.19,5.46),P<0.000 01,见图 6〕。
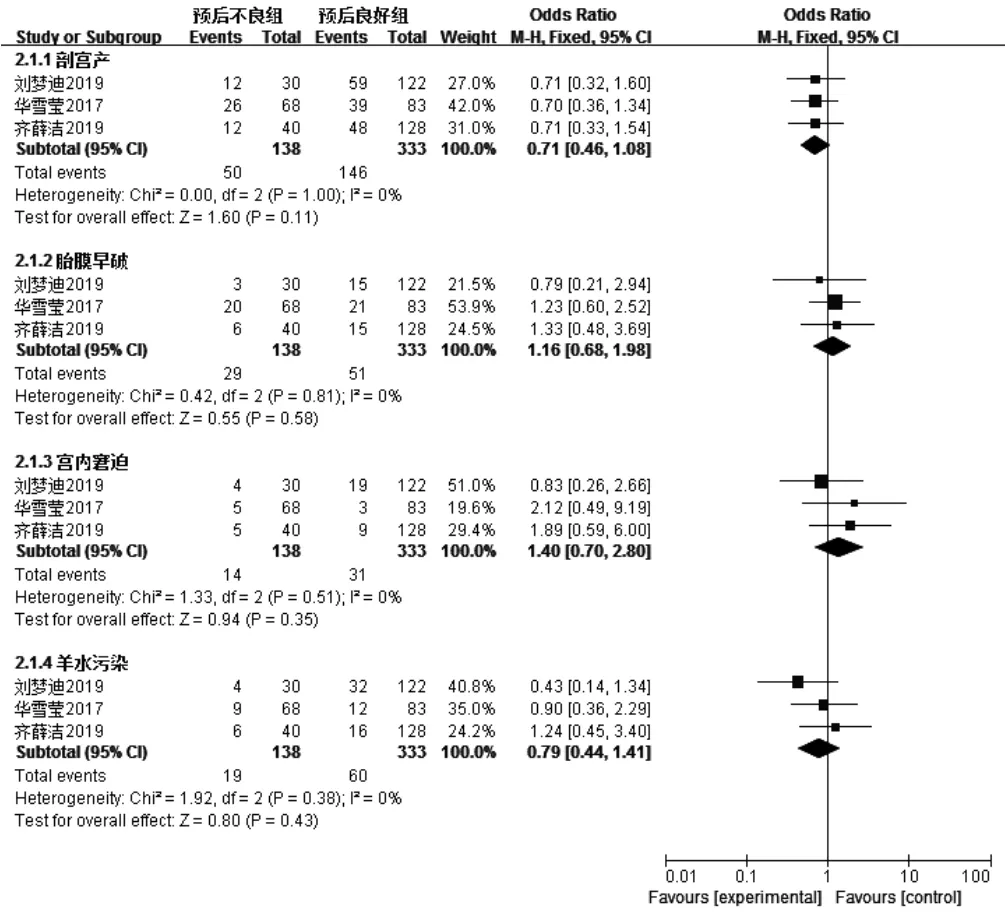
图5 两组患儿围生期情况比较的森林图Figure 5 Forest plot of the comparison of perinatal conditing between the two groups
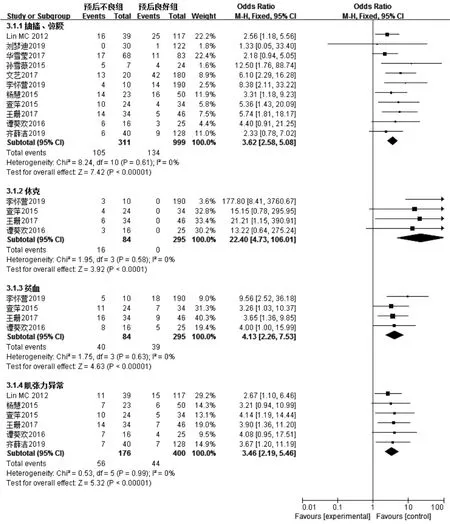
图6 两组患儿抽搐惊厥、休克、贫血、肌张力异常发生率比较的森林图Figure 6 Forest plot of the comparison of convulsions,shock,anemia and abnormal muscle tone between the two groups
6篇文献[7-10,13,17]报道了反应差,各文献间无统计学异质性(I2=0,P=0.89),采用固定效应模型,Meta分析结果显示,两组患儿反应差发生率比较,差异无统计学意义〔OR=1.38,95%CI(0.96,1.99),P=0.09〕。6 篇 文 献[8,11-12,14-16]报道了嗜睡,各文献间无统计学异质性(I2=0,P=0.94),采用固定效应模型,Meta分析结果显示,预后不良组患儿嗜睡发生率高于预后良好组,差异有统计学意义〔OR=1.74,95%CI(1.10,2.74),P=0.02〕。4 篇文献[8-10,13]报道了黄疸,各文献间无统计学异质性(I2=32%,P=0.22),采用固定效应模型,Meta分析结果显示,两组患儿黄疸发生率比较,差异无统计学 意 义〔OR=0.96,95%CI(0.56,1.64),P=0.87〕。4篇文献[8-10,11]报道了发热,各文献间无统计学异质性(I2=28%,P=0.24),采用固定效应模型,Meta分析结果显示,两组患儿发热发生率比较,差异无统计学意义〔OR=1.22,95%CI(0.79,1.90),P=0.37〕。3篇文献[9-10,13]报道了呼吸窘迫,各文献间无统计学异质性(I2=0,P=0.39),采用固定效应模型,Meta分析结果显示,两组患儿呼吸窘迫发生率比较,差异无统计学意义〔OR=0.60,95%CI(0.28,1.27),P=0.18,见图7〕。
3篇文献[12,14,16]报道了持续发热时间,各文献间无统计学异质性(I2=0,P=0.88),采用固定效应模型,Meta分析结果显示,两组患儿持续发热时间比较,差异无统计学意义〔MD=0.18,95%CI(-0.16,0.52),P=0.29,见图8〕。
2.2.4 实验室检查指标 8篇文献[7-9,12,14-17]报道了脑脊液细胞计数>500×106/L,各文献间无统计学异质性(I2=0,P=0.99),采用固定效应模型,Meta分析结果显示,预后不良组患儿脑脊液细胞计数>500×106/L者所占比例高于预后良好组,差异有统计学意义〔OR=6.95,95%CI(4.69,10.31),P<0.000 01〕。7 篇文献[7-9,12,14-15,17]报道了外周血白细胞计数<5×109/L或>20×109/L,各文献间无统计学异质性(I2=0,P=0.68),采用固定效应模型,Meta分析结果显示,预后不良组患儿外周血白细胞计数<5×109/L或>20×109/L者所占比例高于预后良好组,差异有统计学意义〔OR=5.96,95%CI(3.94,9.02),P<0.000 01,见图 9〕。
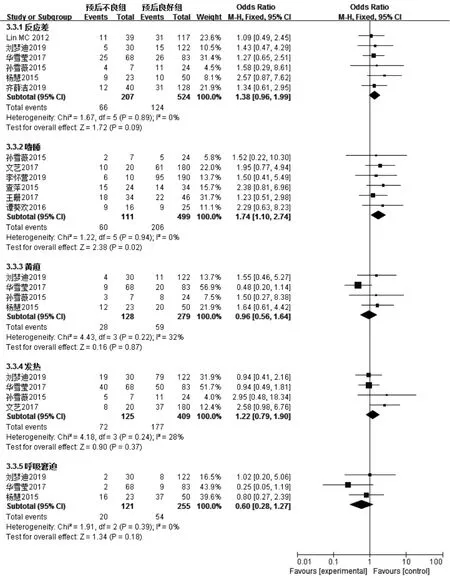
图7 两组患儿反应差、嗜睡、黄疸、发热、呼吸窘迫发生率比较的森林图Figure 7 Forest plot of the comparison of incidence of adverse response,drowsiness,jaundice,hyperthermia and respiratory distress between the two groups
5 篇文献[10,12,14,16-17]报道了脑脊液蛋白,各文献间无统计学异质性(I2=0,P=0.92),采用固定效应模型,Meta分析结果显示,预后不良组患儿脑脊液蛋白高于预后良好组,差异有统计学意义〔MD=0.95,95%CI(0.84,1.06),P<000 01,见图 10〕。
7 篇文献[7,10,12,14-17]报道了脑脊液葡萄糖水平,各文献间无统计学异质性(I2=0,P=0.86),采用固定效应模型,Meta分析结果显示,预后不良组患儿脑脊液葡萄糖水平低于预后良好组,差异有统计学意义〔MD=-0.79,95%CI(-0.90,-0.68),P<0.000 01,见图11〕。
5篇文献[12,14-17]报道了PCT,各文献间有统计学异质性(I2=74%,P=0.004),采用随机效应模型,Meta分析结果显示,预后不良组患儿PCT高于预后良好组,差异有统计学意义〔MD=0.93,95%CI(0.23,1.63),P=0.009,见图 12〕。
5篇文献[12,14-17]报道了血小板计数,各文献间无统计学异质性(I2=0,P=1.00),采用固定效应模型,Meta分析结果显示,两组患儿血小板计数比较,差异无统计学意义〔MD=-21.90,95%CI(-47.28,3.48),P=0.09,见图 13〕。
2.3 敏感性分析 同时计算各指标固定效应模型和随机效应模型时的OR值或MD值和95%CI,Meta分析结果显示基本一致,说明研究结果稳定性较好,见表2。
2.4 发表偏倚 绘制抽搐惊厥、贫血的倒漏斗图发现,分布于直线两侧的散点对称,提示无发表偏倚;绘制休克的倒漏斗图发现,分布于直线两侧的散点不对称,提示可能存在发表偏倚,见图14。
3 讨论
新生儿由于免疫功能低下,血-脑脊液屏障发育不成熟、通透性大,因此较其他年龄段儿童更易发生BM。临床以发热、呕吐、头痛、精神改变、脑膜刺激征和脑脊液改变为主要特征,早期临床表现无特异性,识别困难,容易造成误诊或漏诊。研究表明,早产、出生极低体质量、黄疸、发热、惊厥、脑脊液生化检查异常、外周血白细胞计数异常、PCT升高、胎膜早破>18 h、羊水污染、宫内窘迫等围生期危险因素可增加新生儿BM发生风险[18]。调查显示,早产儿(胎龄<37周)、出生极低体质量(<1 500 kg)儿发生BM者占新生儿的30.7%和28.5%[4]。新生儿BM感染发生在1周内的病原菌以B族溶血性链球菌、大肠埃希菌为主,发生在1周后的病原菌以肺炎克雷伯菌、肠杆菌等为主[19]。BM是一种严重的中枢神经系统感染性疾病,治疗较困难,预后不良发生率高,若能在疾病早期根据患儿的病史、体征及相关检查结果评价患儿病情,预测后遗症发生情况,从而进行积极的治疗和早期干预,以减少后遗症的发生或减轻后期症症状。本研究根据新生儿一般情况、围生期情况、临床表现及实验室检查指标对我国新生儿BM预后不良因素进行Meta分析,旨在筛选出导致我国新生儿BM预后不良的因素。
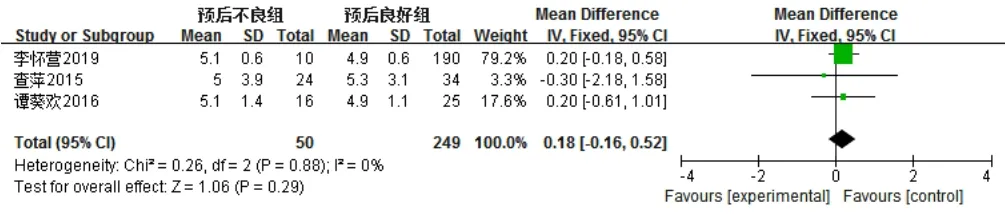
图8 两组患儿持续发热时间比较的森林图Figure 8 Forest plot of the comparison of continuous fever time between the two groups
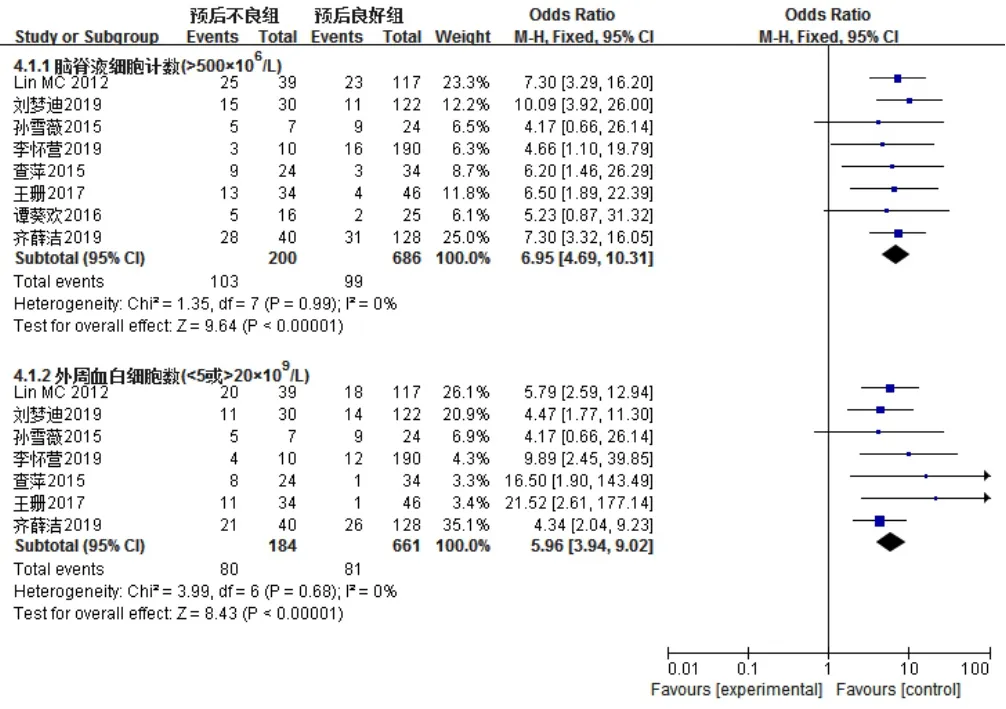
图9 两组患儿脑脊液细胞计数>500×106/L、外周血白细胞计数<5×109/L或>20×109/L者所占比例比较的森林图Figure 9 Forest plot of the comparison of cerebrospinal fluid cell count>500×106/L,peripheral blood leukocyte count <5×109/L or >20×109/L between the two groups
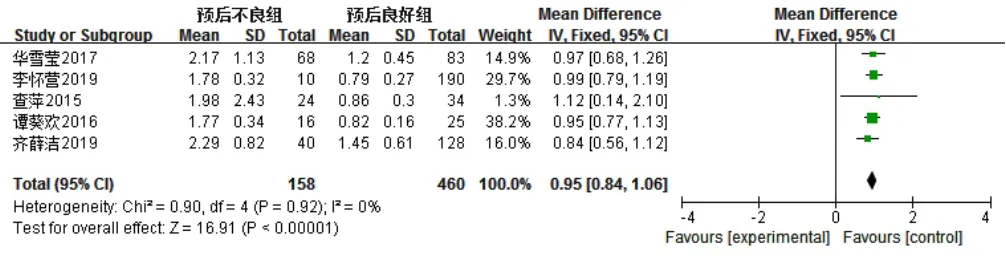
图10 两组患儿脑脊液蛋白比较的森林图Figure 10 Forest plot of the comparison of cerebrospinal fluid protein between the two groups
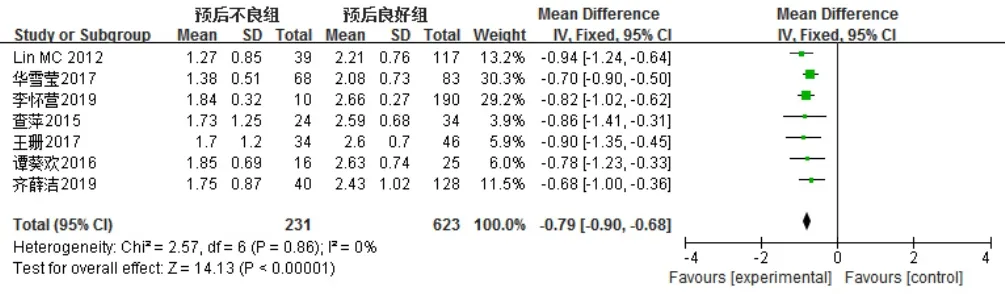
图11 两组患儿脑脊液葡萄糖水平比较的森林图Figure 11 Forest plot of the comparison of CSF glucose level between the two groups
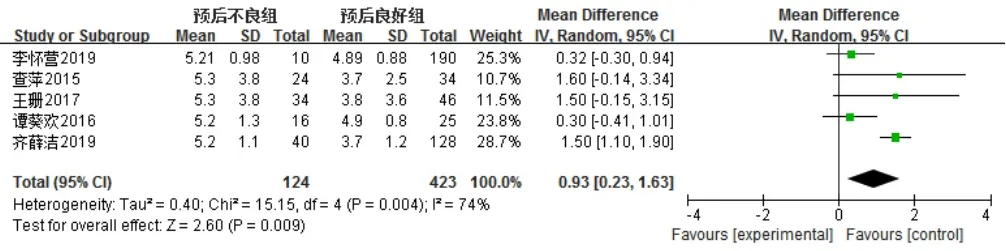
图12 两组患儿PCT比较的森林图Figure 12 Forest plot of the comparison of PCT between the two groups
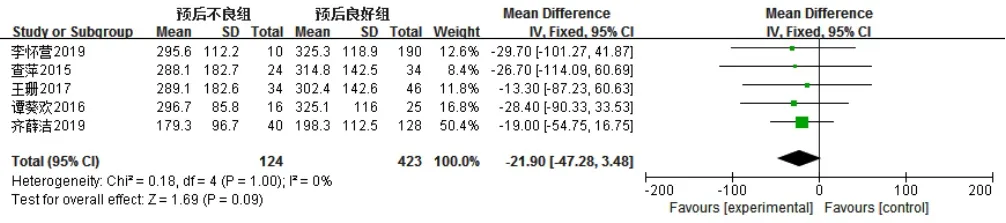
图13 两组患儿血小板计数比较的森林图Figure 13 Forest plot of the comparison of PLT between the two groups
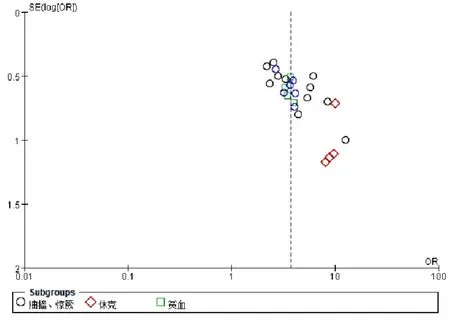
图14 报道抽搐惊厥、休克、贫血文献发表偏倚的倒漏斗图Figure 14 Funnel plot of publication bias in the included studies reported convulsions,shock and anemia
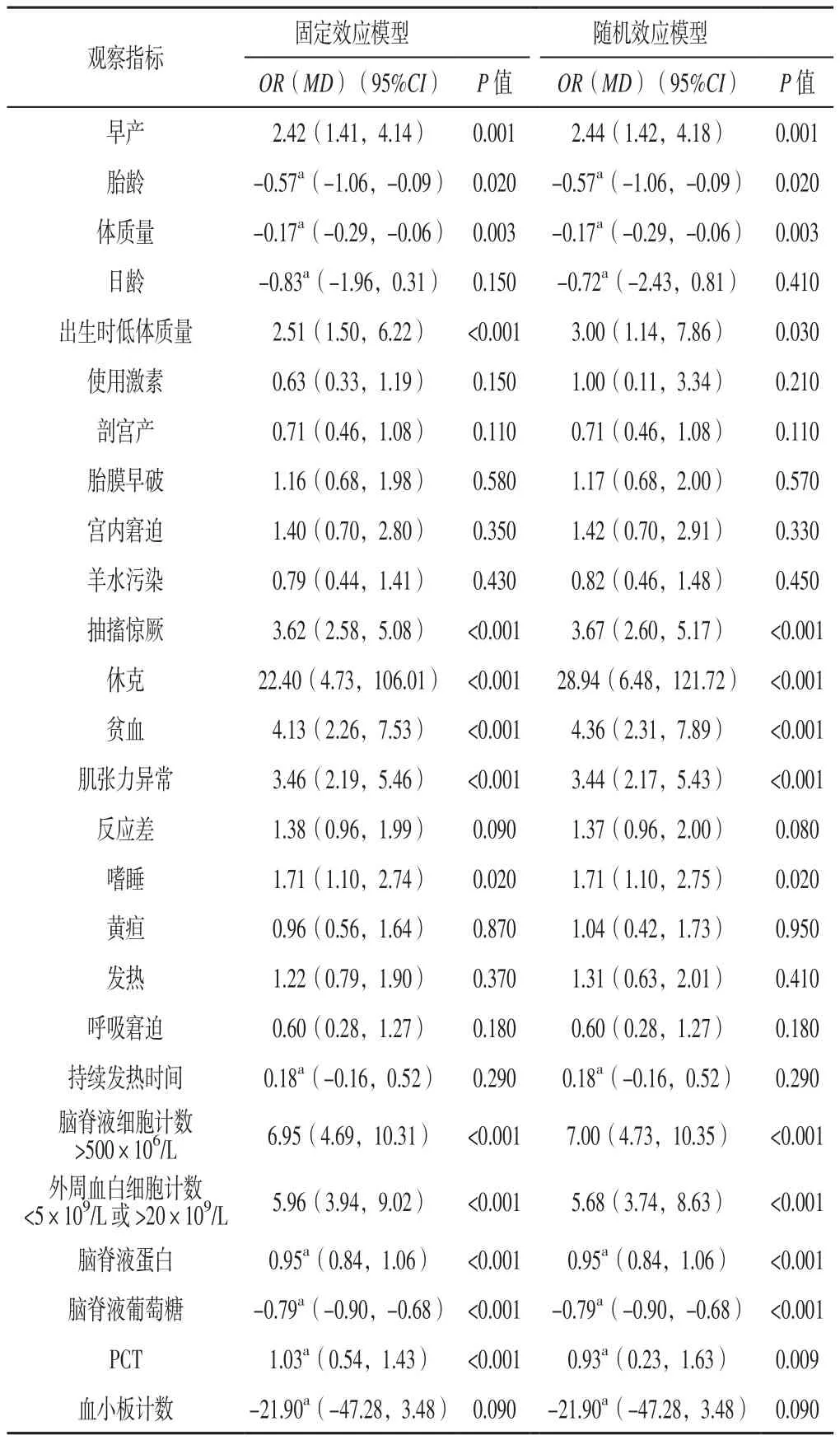
表2 敏感性分析结果Table 2 Sensitivity analysis results
Meta分析结果显示,早产、胎龄小、出生时低体质量是新生儿BM预后不良因素,分析其原因可能是由于胎龄小、出生低体质量患儿的全身各器官系统发育极不成熟,且多数超早产儿(或出生极低体质量)患儿伴有并发症进而导致患儿预后不良。一项多中心调查研究结果显示,存活的超早产儿常见并发症发生率依次为支气管肺发育不良(54.6%)、脑室周围及脑室内出血(40.8%)、早产儿视网膜病(40.7%)、脑室周围白质软化(14.7%),上述因素不仅影响患儿存活率和住院时间,对患儿远期生存质量也有严重影响[20]。赵小林等[21]报道了早产儿BM预后不良发生率明显高于足月儿。
本Meta分析结果显示,抽搐惊厥、休克、贫血、肌张力异常、嗜睡是BM患儿预后不良的因素。休克可导致患儿微循环功能下降、器官障碍综合征,与其他年龄段儿童及婴幼儿相比,新生儿休克治疗难度较高,是造成新生儿死亡的主要因素之一。冯炳棋[22]报道,休克可使新生儿乳酸水平升高,诱发多器官衰竭、呼吸系统衰竭等,严重影响患儿预后。贫血是早产儿在宫外生长发育过程中最常见的并发症之一,重度贫血容易引发患儿神经反应低下、呼吸循环受阻等[23],从而增加新生儿BM预后不良的风险。抽搐惊厥是新生儿中枢神经系统发生异常放电,长时间抽搐可导致脑部神经元死亡,还可因合并感染、电解质紊乱、酸碱平衡紊乱、呼吸循环衰竭和肝肾功能障碍等加速患儿死亡,幸存儿也可能遗留如认知障碍和行为问题及局部神经功能缺损等。肌张力是维持身体各种姿势以及正常运动的基础,肌张力异常可引起抽搐、肌痉挛等,严重者可引起大脑皮质下白质弥漫性病变[24],因此频繁抽搐或惊厥、肌张力异常可增加新生儿BM预后不良风险。这与国外报道的入院时患儿的意识水平、惊厥、起病时间>48 h、外周循环衰竭、严重呼吸抑制、致病菌为肺炎链球菌与BM病死率及后遗症发生率相关[25-26]不完全一致,可能与我国医疗条件较差有关,而BM治疗越及时,病死率或后遗症发生率越低,但我国现有医疗条件(特别是经济欠发达的中西部地区)无法做到及时诊断和治疗,从而导致惊厥、肌张力异常等并发症发生率增加,进而影响预后。
本研究Meta分析结果还显示,脑脊液细胞计数>500×106/L、外周血白细胞计数<5×109/L或>20×109/L、高脑脊液蛋白、高脑脊液葡萄糖、高PCT是新生儿BM预后不良的因素,与国外研究报道结果一致[26]。PCT是重要的炎性指标之一,血清PCT水平与微生物、细菌等感染程度有关,严重细菌感染者血清PCT水平较无感染者高,经抗生素治疗后血清PCT水平迅速下降,且其水平与细菌感染的严重程度和患者的临床阶段有关。陈军[27]的研究表明,预后良好组的脓毒症脑病患者治疗后血清PCT明显低于预后不良组。
本研究纳入的11项研究覆盖了我国不同地域的新生儿BM患儿,具有较好的代表性;其次绝大部分影响因素的各研究间同质性较好,且敏感性分析提示Meta分析结果稳定,可靠性较好。但本研究也存在一定局限性:(1)部分影响因素由于纳入文献较少,无法进行合并,故未进行Meta分析,不排除存在危险因素遗漏的情况;(2)本研究纳入文献的样本量差异较大,可能导致对某些因素进行合并分析时出现一定的异质性;(3)个别纳入文献质量偏低,可能影响Meta分析结果的准确度;(4)只收集到公开发表的文献,未获得未发表文献,可能存在一定发表偏倚。因此,未来尚需纳入更大样本进行分析,以提供更加有力的证据支持。
综上所述,早产、胎龄小、出生时低体质量、抽搐惊厥、休克、贫血、肌张力异常、嗜睡、脑脊液细胞计数>500×106/L、外周血白细胞计数<5×109/L或>20×109/L、高脑脊液蛋白、高脑脊液葡萄糖、高PCT与新生儿BM预后不良有关,临床应采取针对性预防措施,以降低患儿预后不良发生率。
本文无利益冲突。

