在食管癌手术中应用管状胃食管吻合治疗的临床效果
姜寿银 张 霞
1.江苏省盐城市大丰人民医院胸外科,江苏盐城 224100;2.江苏省盐城市大丰人民医院消化内科,江苏盐城 224100
食管癌指发源于食管上皮组织的恶性病变,在全部恶性肿瘤中占2.00%。全球每年死于食管癌患者约30 万人。我国是食管癌高发区,每年死于该病患者约15 万人,一般男性多于女性,好发于40岁以上人群[1]。食管癌典型症状表现为进行性下咽困难。目前治疗食管癌常用食管癌根治术,通常患者治疗后5 年生存率可达到36%。但食管切除后,将会影响患者消化与进食,故而临床上多通过全胃代食管吻合术,来代替上消化道。全胃代食管吻合术在临床上的实践效果较为理想,但术后易出现较多并发症,不利于患者康复[2-3]。管状胃食管吻合术是近些年兴起的一种消化道重建方式,其疗效较为确切,且能有效减少对消化系统、循环系统及肺部的压迫,目前已在临床上获得广泛应用[4-5]。为进一步验证管状胃食管吻合术在食管癌手术治疗中的应用价值,对我院75 例食管癌患者展开研究,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2014 年2 月~2019 年2 月收治的75 例食管癌患者,应用随机数字表法分为参照组与实验组。参照组37 例,男21 例,女16 例,年龄45 ~78 岁,平均(59.7±2.2)岁;病程3 ~8 月,平均(4.13±0.49)月;病理类型均为鳞癌,病理分期:Ⅱa 期18 例,Ⅱb 期15 例,Ⅲ期4 例。实验组38 例,男22 例,女16 例,年龄44 ~79 岁,平均(60.1±2.0)岁;病程3 ~9 月,平均(4.24±0.38)月;病理类型均为鳞癌,病理分期:Ⅱa 期17 例,Ⅱb 期16 例,Ⅲ期5 例。经统计,两组患者一般资料比较差异无统计学意义(P >0.05),具有可比性。本研究经医院医学理论委员会审核批准,所有患者皆知情且同意。
纳入标准:(1)与食管癌临床诊断标准相符合,经病理检查确诊;(2)预计生存期>3 个月;(3)临床资料完善;(4)可积极配合本次研究。
排除标准:(1)合并严重性器质性疾病者;(2)存在出血倾向、血液性疾病、严重性感染者;(3)研究前实施化疗者;(4)有手术禁忌证者;(5)认知障碍、沟通障碍及精神疾病者。
1.2 方法
所有患者均开展食管癌切除术,患者全麻,上段肿瘤行右胸上腹、颈部切口,中段行右胸上腹部切口,下段行左侧后端外侧切口,游离并切除肿瘤,病灶淋巴结清扫。
参照组行全胃代食管吻合术,待清扫完淋巴结后,上提胃至胸腔,促使食管残端与胃相吻合,于贲门处进行切封、边缘缝合,缝合切口在胃底最高点。
实验组行管状胃食管吻合术,手术切口同参照组,胃右动脉第3 分支处游离胃小弯,切除胃小弯、贲门,将胃网膜右动脉作为营养血管,切断胃左右动脉、胃短动脉、胃网膜右动脉近端分支,保留胃网膜右动脉与静脉,于胃大弯部位形成直径约5cm 的管状胃。平行缝合胃小弯处的侧胃角,用丝线将肌层与浆膜缝合,同时实施包埋。促使胃形成管状。手术尽量保留胃底组织,确保管状胃、吻合口血液供应良好,使管状胃经食管裂孔进至原食管床,同时将食管残端进行吻合,在食管床中固定、封闭管状胃。
所有患者术后均予以抗生素、营养支持,以防控并发症的发生,术后随访2 个月。
1.3 观察指标
(1)观察两组手术情况及住院时间。统计两组术中出血量、手术时间,以评价手术效果。(2)观察两组治疗前后肺功能状况。治疗前后分别测量患者肺活量占预计值(FVC%)、一秒钟用力呼气容积占预计值(FEV1%)、最大通气量占预计值(MVV%),评估患者肺功能。(3)观察两组患者术前及术后2个月生活质量。采用健康调查简表(SF-36)评价患者生活质量。SF-36 分值范围为0 ~100 分,分值越高,则代表患者生活质量越好。(4)观察两组并发症发生情况(反流性食管炎、胸腔与肺部感染、胸胃综合征、吻合口狭窄)。术后2 个月,展开随访,了解患者并发症发生状况。
1.4 统计学方法
应用统计学软件SPSS22.0 分析研究数据,计量资料以(±s)表示,采用t 检验;计数资料以[n(%)] 表示,采用χ2检验,P <0.05 表示差异有统计学意义。
2 结果
2.1 两组患者手术情况及住院时间比较
两组术中出血量、手术时间及住院时间比较,差异无统计学意义(P >0.05),见表1。
表1 两组患者手术情况与住院时间比较(±s)
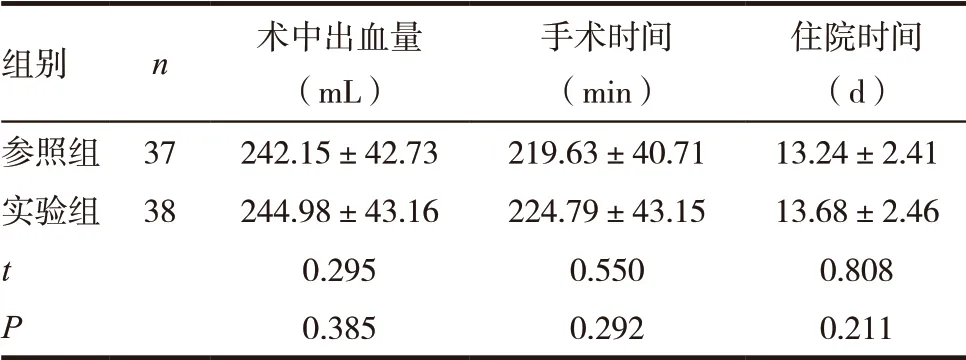
表1 两组患者手术情况与住院时间比较(±s)
组别 n 术中出血量(mL)手术时间(min)住院时间(d)参照组 37 242.15±42.73 219.63±40.71 13.24±2.41实验组 38 244.98±43.16 224.79±43.15 13.68±2.46 t 0.295 0.550 0.808 P 0.385 0.292 0.211
2.2 两组患者治疗前后肺功能指标比较
治疗前两组患者FVC%、FEV1%、MVV% 差异无统计学意义(P >0.05);与治疗前比较,治疗后两组FVC%、FEV1%、MVV%均明显降低,差异有统计学意义(P <0.05)。治疗后,实验组患者FVC%、FEV1%、MVV%指标明显高于参照组,差异有统计学意义(P <0.05),见表2。
2.3 两组治疗前后生活质量比较
术前两组患者SF-36 评分比较,差异无统计学意义(P >0.05);术后2 个月与术前比较,两组患者SF-36 评分均明显提高,差异有统计学意义(P <0.05);术后2 个月,实验组SF-36 评分相较于参照组明显较高,差异有统计学意义(P <0.05),见表3。
表2 两组患者治疗前后肺功能指标比较(±s)
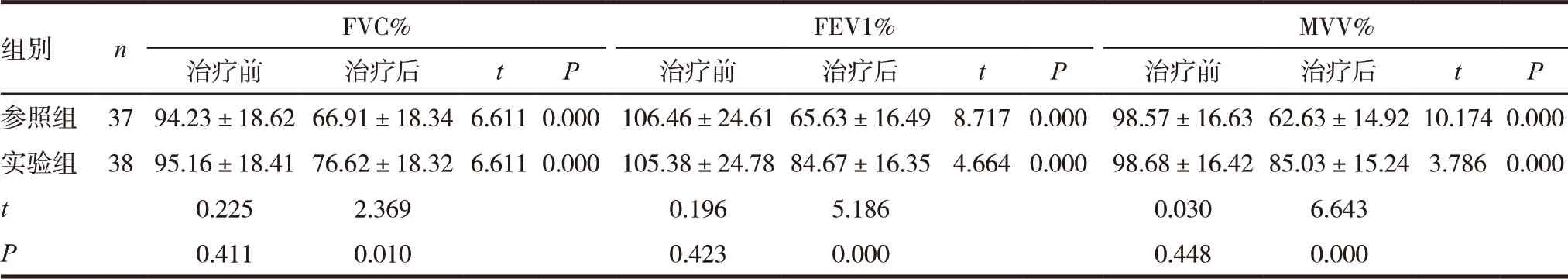
表2 两组患者治疗前后肺功能指标比较(±s)
组别 n FVC% FEV1% MVV%治疗前 治疗后 t P 治疗前 治疗后 t P 治疗前 治疗后 t P参照组 37 94.23±18.62 66.91±18.34 6.611 0.000 106.46±24.61 65.63±16.49 8.717 0.000 98.57±16.63 62.63±14.92 10.174 0.000实验组 38 95.16±18.41 76.62±18.32 6.611 0.000 105.38±24.78 84.67±16.35 4.664 0.000 98.68±16.42 85.03±15.24 3.786 0.000 t 0.225 2.369 0.196 5.186 0.030 6.643 P 0.411 0.010 0.423 0.000 0.448 0.000

表4 两组患者术后并发症发生情况比较[n(%)]
表3 两组手术前后SF-36评分比较(±s,分)
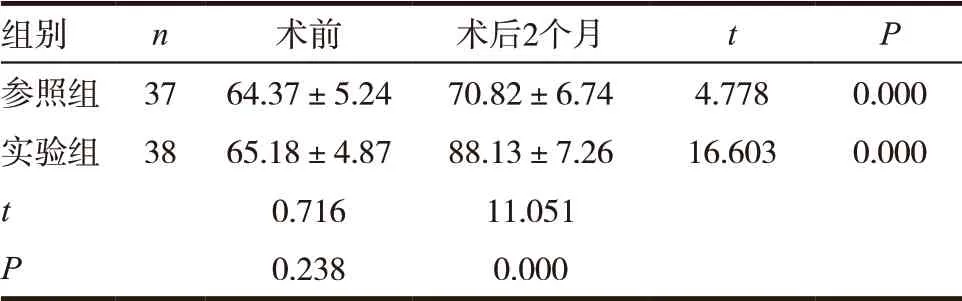
表3 两组手术前后SF-36评分比较(±s,分)
组别 n 术前 术后2个月 t P参照组 37 64.37±5.24 70.82±6.74 4.778 0.000实验组 38 65.18±4.87 88.13±7.26 16.603 0.000 t 0.716 11.051 P 0.238 0.000
2.4 两组患者并发症发生情况比较
与参照组比较,实验组患者并发症总发生率略低,但差异无统计学意义(P >0.05),见表4。
3 讨论
食管癌是消化科常见的一种恶性肿瘤,目前临床上尚未明确其发病机制,但可能与饮食习惯、遗传因素、化学因素、缺乏维生素、缺乏部分微量元素等有关[6]。外科手术是治疗该病的首先有效方式,有关文献报道[7-8],予以Ⅰ、Ⅱa 期患者手术治疗,可有效提高其生存几率。因食管癌生物解剖关系相对较为特殊,若应用左进胸手术方式,可造成肿瘤切除后吻合术开展难度增加,并会致使癌灶残留。有关研究[9-10]表示,开胸后20%~30%食管癌患者术后可发生肺部感染,并且在食管癌根治术后,患者肺功能出现下降现象,致使其生活质量降低,不利于其预后。所以,如何在食管癌根治术后尽量保留肺功能、提升患者生活质量、减少并发症的发生一直都是临床上讨论的重点话题。
胃为临床上常用的食管代替器官,全胃代食管吻合术主要是把食管放于食管床中,但由于胃在胸腔中占据较大空间,这将会压迫到肺部与心脏,致使胸胃综合征的出现[11-12]。管状胃食管吻合术则是把胃折合成管状,重建上消化道,因管状胃直径和食管较为相近,与人体器官正常生理通道相符合,从而可防止食物于胸胃内堆积时间,减少胃潴留的发生,防控胸胃综合征的出现[13]。另外,把管状胃放到食管床中,并实施包埋,可有效减少胃在胸腔内所占空间,减少对循环与呼吸系统的影响,进而防止呼吸并发症的发生。管状胃食管吻合术通常把残胃增加5 ~8cm,如此一来,可降低吻合口张力,且术中通过对胃壁肌层中血管网的保留,保证胃壁血供的充足性,从而促进患者切口的愈合,降低吻合口狭窄发生率;除此之外,术中通过切除多余胃组织,来减少术后胃酸的分泌,避免术后胃液潴留的发生[14-15]。另外,管状胃不会引发胃泡影的出现,且有助于早期发现肺部与胸腔病变,并能延长患者胃体,减轻胃部张力,便于消化道重建[16-17]。在本研究中,实验组手术情况与住院时间和参照组比较,无统计学差异(P >0.05),这提示管状胃食管切除术和全胃代食管吻合术的临床疗效相当。实验组治疗后肺功能与参照组比较,明显较好(P <0.05),这说明管状胃食管吻合术能有效减少对患者肺部功能的影响。实验组术后2 个月生活质量与参照组比较,显著较高(P <0.05),可见管状胃食管吻合术在提升患者生活质量方面所达到的效果更佳。实验组术后并发症总发生率与参照组比较,略低,但差异无统计学意义(P >0.05),由此可推出管状胃食管吻合术在一定程度上可减少并发症的发生。
总而言之,在胃食管手术中管状胃食管吻合术的应用,可有效减少肺部的压迫,提升其生活质量,具有较好实践性。

