火郁汤加减治疗慢性非细菌性前列腺炎临床观察
廖 敦 温淑华 李 轩
前列腺炎是一种临床综合征,其中95%以上为慢性非细菌性前列腺炎(Chronic nobacterial prostatitis CNP),好发于中青年男性,主要临床表现为尿频、尿急、耻骨上及盆腔区域疼痛,或伴有性能力低下、焦虑等症状。本病具有临床表现不典型、病程长、易反复等特点,发病原因不完全明确,且缺乏较为有效的治疗手段,易对患者心身造成极大的困扰。在临床中,针对湿邪郁而化热,郁久生病,病久致郁导致慢性非细菌性前列腺炎迁延难愈的特点,以《证治汇补》之火郁汤加减对其进行治疗,疗效较好。现报告如下。
1 资料与方法
1.1 一般资料选择2017年8月—2019年7月在南方医科大学附属东莞人民医院中医男科门诊就诊的慢性非细菌性前列腺炎患者112例,按就诊顺序随机分为试验组(火郁汤组)和对照组(前列倍喜胶囊组)各56例。试验组年龄(31.6±6.3)岁,病程(14.5±5.5)个月;对照组年龄(28.3±7.5)岁,病程(15.4±6.2)个月。2组一般资料相似(P>0.05)。
1.2 诊断标准西医诊断标准:参照美国国立卫生研究院1995年推荐的前列腺炎NIH-ⅢA型分类标准[1],前列腺炎相关症状持续12周以上,NIH-CPSI症状积分≥10[2]。中医证型判定标准:参照《中药新药临床研究指导原则》[3]拟定为湿热郁滞证。主症:①尿频、尿急、尿痛;②下腹、会阴坠胀,腰骶、耻骨上、睾丸或腹股沟等区域疼痛或不适。次症:尿道灼热或涩痛,尿或便后滴白,阴囊潮湿,精神焦虑或抑郁,舌红苔黄或黄腻,脉滑或弦。具备主症和次症中任何一项加不同程度精神症状,即辨证成立。
1.3 纳入与排除标准纳入标准:①符合西医诊断及中医辨证分型标准;②受试前4周内未服用过相关治疗药物;③签署知情同意书。排除标准:合并有前列腺肿瘤、良性前列腺增生、神经源性膀胱等出现下尿路症状患者,以及有尿路结石、尿路感染、精囊炎、尿道球腺炎、附睾炎、睾丸炎、精索静脉曲张、肛门直肠疾病、脊柱疾病、严重心脑血管疾病等患者;有严重药物或物品过敏者;具有神经精神疾病患者;未按规定用药等依从性差者。
1.4 方法
1.4.1 治疗方法试验组:给予火郁汤加减方,药物组成:柴胡10 g,黄芩10 g,连翘10 g,白芍20 g,升麻6 g,栀子10 g,橘核20 g,苍术20 g,薏苡仁20 g,马鞭草10 g,以上为中药配方颗粒,由广州一方制药有限公司提供。每天1剂,用300 ml开水冲搅均匀后,分2次饭后服。对照组:给予前列倍喜胶囊,口服,2 g/次,3次/d。2组均以8周为一个疗程。
1.4.2 观察指标观察治疗前后2组NIH-CPSI评分、前列腺液白细胞变化情况及临床疗效。
1.4.3 疗效判断标准以美国国立卫生研究院NIH-CPSI评分标准[1]、《中药新药临床研究指导原则》[3]结合文献[4]拟定:①临床痊愈:治疗后NIH-CPSI评分减少90%以上,不适症状完全消失,前列腺液常规(EPS-RT)检查至少连续2次以上未见明显异常,肛门指诊前列腺未见明显异常;②显效:治疗后NIH-CPSI评分减少60%~89%,会阴、阴囊等不适症状基本消失,EPS-RT检查最少连续2 次以上正常,肛门指诊前列腺压痛减轻、质地柔软度明显改善;③有效:治疗后NIH-CPSI评分减少30%~59%,症状有所减轻,EPS-RT检查白细胞减少,但仍可达到临床诊断标准;④无效:治疗后NIH-CPSI评分减少小于30%,症状、体征及EPS-RT检查均无改善,甚至有所加重。
2 结果
2.1 2组患者治疗前后NIH-CPSI评分及前列腺液WBC变化的比较2组NIH-CPSI各症状评分、前列腺液WBC数量均较治疗前明显下降(P<0.01)。试验组NIH-CPSI总积分、前列腺液中WBC下降较对照组明显(P<0.05),见表1。
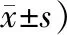
表1 治疗前后NIH-CPSI评分及前列腺液WBC变化比较 (例,
2.2 2组患者疗效比较试验组总有效率为89.29%,对照组总有效率为73.21%,试验组临床治愈率及总有效率优于对照组(P<0.05),见表2。
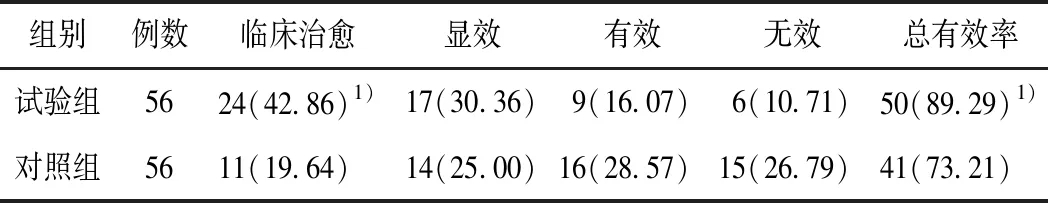
表2 2组患者疗效比较 (例,%)
3 讨论
前列腺炎属于中医“热淋”“精浊”“白浊”等范畴。中医典籍中不乏对本病临床表现和病因病机的表述,如《素问·痿论》云:“思想无穷,所愿不得……及为白淫”。《证治汇补·下窍门·便浊·附精浊》记载[6]:“精浊者,因败精流于尿窍,滞而难出,故茎中如刀割火灼而尿自清”。前列腺炎患者临床症状多表现为:①下腹、会阴、大腿内侧、男性生殖器、肛周或腰骶部等前列腺区域疼痛症状;②排尿异常如排尿困难、小便频急、尿道灼热、涩痛、尿不尽、尿道滴白等[7]。临床调查显示,慢性前列腺炎患者中医证型分布频率中湿热下注证占74%[8],故在临床上多数医生依据病名认识、症状表现,多从湿热下注、湿热瘀阻[9,10]等证型辨证治疗。有学者[11]则认为湿热下注仅为慢性前列腺炎病程中的一过性伴发证候,而湿邪郁滞化热,湿热久延致郁的病因病机则未被重视。慢性非细菌性前列腺炎患者临床表现多样,疼痛不适症状明显,具有病程长、易反复等特点,造成生活质量明显下降,严重影响患者心身健康;调查显示,慢性(Ⅲ型)前列腺炎、慢性骨盆疼痛综合征患者中有精神障碍者占30%~80%,其中严重精神障碍占比达20%~50%,精神症状主要为焦虑、抑郁、情绪不稳定;NIH-CPSI评分和病程呈正相关,病程越长、NIH-CPSI评分越高,情绪障碍程度就越严重[8]。慢性前列腺炎早期临床多表现为湿热下注证候,但随着病程的迁延,肝郁气滞之证夹杂而来,并由于不少患者过多接受抗生素或清热祛湿类苦寒中药长期治疗,胃气受损,湿邪冰伏,形成湿与气郁滞于精室,缠绵难愈。反之,气机郁滞,湿气不行,郁而化热,形成本病的湿热病因,湿热与气郁相互影响,病久致郁,郁久生病,形成本病的重要病机特点。
《灵枢·经脉》曰:“肝足厥阴之脉……环阴器,抵小腹。”《丹溪心法》则认为“人身诸病,多生于郁。”[12]而前列腺处于肝经所过之处。基于以上认识与临床观察,抓住本病的湿郁病机,以《证治汇补》之火郁汤加减化裁,从湿郁发病机理论治慢性非细菌性前列腺炎,有别于临床常用的清热利湿之法,与膀胱湿热证的治法区别开来。火郁汤原方用于治疗火郁于中,四肢发热,五心烦闷之症,加苍术、橘核、薏苡仁等则具除湿解郁之功,药用黄芩、连翘、栀子清热利湿是为君药;臣以柴胡、白芍、橘核是四逆散理气散滞解郁之意,升麻、栀子合柴胡、橘核一升一降,恢复气机升降之机;芍药甘草汤舒筋止痛,苍术、薏苡仁健脾祛湿,断湿之源而又防苦寒伤阳,马鞭草清热解毒,共为佐药。本观察结果表明,火郁汤能显著降低慢性非细菌性前列腺炎患者NIH-CPSI总评分、疼痛或不适评分、排尿症状评分、生活质量评分,特别是在降低疼痛或不适评分、生活质量评分方面尤为明显,能显著提高患者生活质量,说明治疗本病时应重视其湿郁病机。现代医学认为,慢性非细菌性前列腺炎发病与氧化应激反应、免疫因素等密切相关[13,14]。现代药理证明,黄芩中黄芩素、黄芩苷等成分具有较强的抗氧化作用,可有效清除超氧化物阴离子、氢过氧化物酶、羟自由基等;黄芩中的有效成分还具有双向调节免疫作用[15]。连翘、柴胡、白芍等亦具有抗炎、免疫调节及抗氧化作用[16,17]。整方清热除湿、行气解郁,解肌止痛,兼护脾胃,切合慢性非细菌性前列腺炎的湿郁病机特点及现代医学发病机理,疗效确切,值得临床推广。

