急诊手术患者手术部位感染调查及护理干预
周 萍, 史兰萍
(江苏省南京市高淳人民医院 医院感染管理科, 江苏 南京, 211300)
手术部位感染(SSI)是指围手术期发生在切口或手术深部组织、器官或腔隙的感染,是外科治疗中最常见的并发症[1-2]。SSI会直接导致患者住院时间延长和住院费用增加,造成不必要的医疗资源浪费。一方面,急诊外科手术患者常伴有开放性伤口、严重失血、腹部空腔脏器损伤等状况[3],在这种情况下实施急诊手术,会导致术前准备不充分;另一方面,手术室也存在因器械准备不到位、术中突发状况需要紧急处理而忽略规范操作等隐患,增加患者SSI的发生风险。本研究回顾了2019年1月—12月急诊手术发生SSI的患者的临床资料,对感染病例的相关数据进行统计和分析,并针对感染原因制定手术室优化流程和改进措施,现报告如下。
1 资料与方法
1.1 一般资料
根据《医院感染监测规范》( WS/T312-2009) 开展监测,统计2019年1月—12月医院行急诊手术治疗且术后发生SSI的患者的临床资料,包括性别、年龄、术前有无器质性疾病、皮肤完整性、术前用药、手术间安排、手术方法、术者操作及护理、手术时长、术中出血多少、麻醉评分、术后麻醉复苏等。
1.2 方法
对引发SSI的相关因素进行统计、对比、分析,并针对原因制定一系列手术室流程优化及护理干预措施,降低急诊手术患者SSI的发生风险。
1.3 统计学方法
采用SPSS 20.0 软件,计数资料以率(%)表示,组间比较采用χ2检验,等级资料比较采用秩和检验,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 急诊手术患者SSI发生率
2019年1月—12月共开展急诊手术1 639例次,发生SSI 16例次,SSI发生率为0.98%。
2.2 SSI影响因素分析
单因素分析结果显示,患者性别、净化间安排、术中持续时间、手术方式、NNIS分级是急诊手术患者发生SSI的危险因素(P<0.05)。见表1。
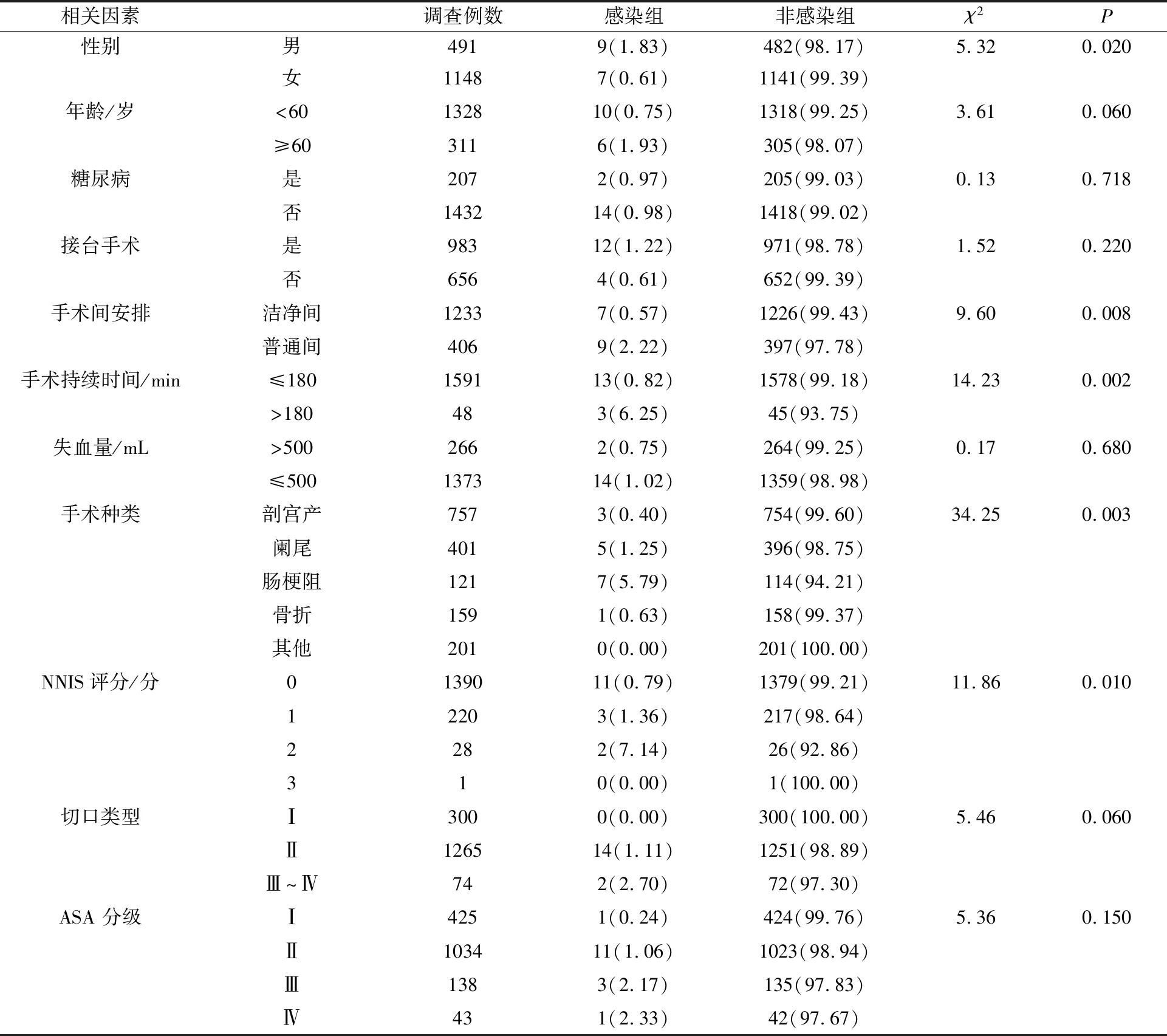
表1 急诊手术SSI影响因素分析[n(%)]
2.3 感染患者病原菌检出情况
16例分泌物送检标本中有15(93.75%)例检出细菌。手术部位感染病原菌中居首位的是大肠埃希菌(10株)、其次为屎肠球菌(2株)、鲍曼不动杆菌(1株)、铜绿假单胞菌(1株)和溶血葡萄球菌(1株),1例送检为无菌生长,未检出多重耐药菌。
3 讨论
3.1 SSI影响因素分析
本研究分析了急诊手术患者发生SSI的相关危险因素。急诊手术发生SSI和疾病本身及患者自身抵抗力有关,也与手术间安排、手术持续时间、手术方法、NNIS分级等原因有关。
3.1.1 患者自身因素: 急诊手术患者的易感因素包括:①患者皮肤屏障功能破坏,外伤导致的开放性伤口破坏了皮肤的正常防御能力。②感染性物质影响,开放性伤口皮肤沾染泥土后清创不彻底、术中脓血流出、有害物质聚集导致炎症反应,增加切口感染的发生风险。③患者存在脏器破裂、开放性伤口、血管损伤、内外出血等情况,造成机体抵抗力下降,增加感染的风险。④本调查中,肠道手术患者SSI发生率最高,可能和术前抢救时机紧迫、肠道准备不充分有关。
3.1.2 工作人员因素: 手术室工作人员众多,涉及医生、护士、麻醉师、进修实习生、器械跟台人员、参观人员、工人等。需要进一步加强相关人员的培训和监督,提高医院感染管理质量。此外,在紧急情况下部分术者会出现操作不规范的现象,增加SSI的发生风险。
3.1.3 手术室因素: 急诊手术患者多为意外伤或危重症患者,发病急,术前准备相对不充分;部分手术安排在非净化手术室内进行,且多为接台手术,空气自净时间不达标;危重症患者急救需要较多人员参与,人员流动性大,人员出入手术间频繁,加上无法准确评估手术时长及术中出血情况。上述因素均可能增加SSI发生风险。
3.2 手术室流程优化及护理干预措施
针对上述易导致SSI发生的因素,科室进一步优化工作流程,通过采取一系列干预措施降低急诊手术患者SSI的发生风险。科室加强了手术室各级人员的管理及培训,督促各项干预措施落实到位,包括手卫生、外科手消毒、无菌操作技术、消毒隔离意识、手术器械管理、净化系统维护、环境器械微生物监测等。
3.2.1 术前准备: 手术间启用净化设备,固定专用急诊手术间。参加手术的人员经员工通道、更换专用衣物后方可进入,服从手术室护士管理。护士交接急诊患者时应清除患者身上污物和血迹,完善皮肤准备,在手术准备间剪除手术野毛发,皮肤如有可见脏污,则使用有效消毒液涂擦。遵医嘱预防性使用抗生素。
3.2.2 术中护理: ①洗手池旁加装摄像监控系统,手术室护士全程监督手术人员外科手消毒流程。②术中注意患者保暖,控制好环境温度,必要时使用保温毯。使用恒温箱加热冲洗液体至37 ℃,减少由于水分蒸发造成的热量损失[4]。液体注明放入箱内时间,按先后顺序摆放,24 h内使用。③尽量避免不必要的人员进入手术间。参观者和术者保持一定距离。④加强手术室人员无菌观念和手术技术的管理。术中轻柔处理组织,防止撕扯;合理使用结扎、缝合、电凝、血管闭合系统等措施有效止血,避免破坏组织和留下异物,消除手术部位死腔。⑤手术室制作外科医生术中操作习惯表,器械护士根据个人手术习惯配备器械,避免频繁出入拿取器械而影响室内正压状态,或因物品准备不全延长手术时间等[5]。对于使用后的手术器械,预先用流动水或用软毛刷去除残留的血迹、污垢,再放入密闭容器保湿运送到消毒供应中心统一处理[6]。⑥加强对手术室护士基本功的培训,每月进行技术考核,考核内容包括器械识别、特殊器械功能、穿针引线、精密仪器操作、复杂手术配合等。要求手术室护士能够熟悉解剖、病理、手术方式、术中配合要点、手术医生习惯等,提高急诊手术配合能力。⑦应做好肠梗阻患者术前肠道准备工作,做好手术切口的保护,可将脑外科手术贴膜应用到肠梗阻手术中。术中接触过肠道的器械视为污染,固定区域放置,不得再次使用。
3.2.3 手术环境管理: 手术室为相对无菌场所,空气质量直接影响手术室无菌状况,如净化系统维护不到位、空气物表消毒不及时,会导致手术室空气中菌落数增多,增加手术切口致病菌暴露量,增加术后切口感染风险[7]。应重点关注手术室保洁和净化设备维护、接台手术自净时间、各管路消毒等,每月完成对手术间空气、物体表面、灭菌剂、外科手消毒等微生物检测工作,要求不得检出致病菌。
3.2.4 术后管理:术后24~48 h内使用无菌敷贴或纱布覆盖手术切口,尽早取出引流管[8]。护士换药及接触伤口操作前后均要进行手卫生。每日评估切口愈合情况,出现发热、压痛、红斑、脓性分泌物或硬结时应判断是否有感染发生,及时采取切开引流、负压冲洗等措施预防感染[9]。此外,好出院指导和随访[10],做到早发现、早治疗。
3.2.5 检出细菌分析:调查中还发现,感染标本培养和分离出的病原菌以大肠埃希菌最为多见,其次为屎肠球菌、铜绿假单胞菌等,与文献[11]报道基本一致。医院应进一步加强医院感染的管控力度和分泌物采样标准操作规程培训,利用医院感染实时监控系统监测量化指标,降低病例漏报、瞒报的可能。
综上所述,加强手术室各个环节的质量控制对预防SSI发生具有积极意义。急诊手术患者SSI 发生和多种因素有关,因此医护人员需要识别和评估SSI危险因素,采取有效的预防策略及手术室护理干预措施,积极降低SSI 的发生风险。
利益冲突声明:作者声明本文无利益冲突。

