阿司匹林对老年脑梗死患者预防再梗死的疗效和安全性研究
杨立新
随着人们生活方式的改变以及人口老龄化的发展,我国老年脑梗死患者逐年增多。资料显示,2002~2013年,我国成年人初次脑梗死发病率每年增加8.3%,2014年40岁以上人群脑梗死患病率达到2.06%[1]。同时,脑梗死的复发率也较高。首次脑梗死后1年复发率可达17.1%[2]。2年复发率为15%~30%,5年复发率为20%~47.7%。再发性脑梗死较初发脑梗死更易导致严重的伤残[3]。加强脑梗死防治工作势在必行。阿司匹林可抑制血小板聚集,对预防脑血管疾病有重要作用。老年人作为脑血管病的高发人群,近年来服用阿司匹林的人数逐渐增多。但与此同时出现的以消化道出血为主的不良反应也越来越多[4]。本文旨在探讨阿司匹林对老年脑梗死患者预防再梗死的疗效和用药安全性。
1 资料与方法
1.1 一般资料 选取2016年1月~2018年12月本院收治的117例老年脑梗死稳定期患者作为研究对象,依据随机数字表法分为实验组(59例)和对照组(58例)。对照组男30例,女28例;年龄62~90岁,平均年龄(71.8±7.3)岁。实验组男27例,女32例;年龄66~88岁,平均年龄(72.1±6.9)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。研究中共有4人因躯体疾病加重中断研究出组,实际完成研究113例。对照组55例,实验组58例。实验经医院伦理委员会批准。研究对象和(或)监护人签署了知情同意书。研究终点为各种原因导致的死亡,脑梗死复发,发生颅内出血、消化道出血、尿血等出血事件。纳入标准:①年龄>60岁;②脑梗死患者,目前病情稳定[5];③实验前未用或已停用影响凝血纤溶系统的药物≥2周;④未应用抑酸剂如质子泵抑制剂(PPI)或H2受体拮抗剂。排除标准:①需长期应用非甾体类药物者;②合并严重躯体疾病及慢性病终末期;③既往脑出血史、消化道溃疡史、食管静脉曲张史;④1年内发生过缺血性脑卒中,6个月内头部或其他部位外伤史及大手术史;⑤存在活动性出血或出血体质;⑥入院时血压>180/110 mm Hg(1 mm Hg=0.133 kPa)。
1.2 方法 实验组晨起7:00口服阿司匹林肠溶片100 mg(Bayer S.p.A),1次/d。对照组不服用阿司匹林。两组均择情给予控制血压、血糖、血脂治疗。
1.3 观察指标及判定标准 由固定医师填写观察记录。定期监测血糖、血脂、血压。每月至少1次,观察1年。记录实验期间脑梗死再梗死事件、出血事件及血压、血脂、血糖控制达标情况。脑出血需经头颅CT或磁共振成像(MRI)证实。出现呕血、黑便或大便隐血阳性的患者应用隐血免疫双联法检测粪便隐血,阳性者再行内镜检查,确定消化道出血。脑梗死再梗死标准[6]:出现新的神经功能缺损症状和体征;首发的症状和体征加重;经头颅CT或MRI证实有新的病灶。血压达标标准:<140/90 mm Hg。血脂达标标准:低密度脂蛋白胆固醇(LDL-C)<1.8 mmol/L。血糖达标标准[7]:糖化血红蛋白<7.0%。
1.4 统计学方法 采用SPSS16.0统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组再梗死及出血事件发生情况比较 实验组出血发生率15.52%高于对照组的1.82%,差异有统计学意义(P<0.05)。实验组与对照组脑梗死再梗死率分别为5.17%、3.64%,比较差异无统计学意义(P>0.05)。见表1。
2.2 两组实验前后血压、血糖、血脂达标情况比较试验前,两组血压、血糖、血脂达标率比较差异无统计学意义(P>0.05);试验后,两组血压、血糖、血脂达标率组内比较差异有统计学意义(P<0.05),组间比较差异无统计学意义(P>0.05)。见表2。

表1 两组再梗死及出血事件发生情况比较[n(%)]
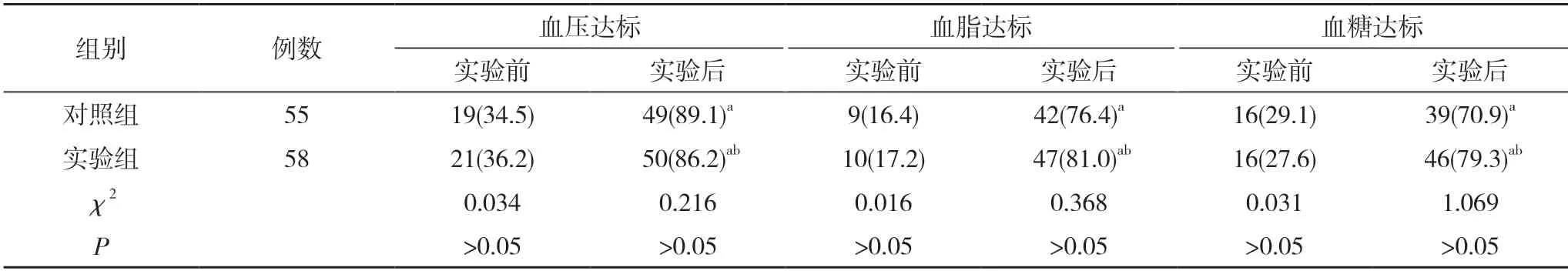
表2 两组实验前后血压、血糖、血脂达标情况比较[n(%)]
3 讨论
脑梗死是危害老年人身体健康的主要疾病。近年来发病率逐年上升。高龄是脑梗死的重要危险因素。研究显示:我国男性、女性脑梗死平均发病年龄分别为65.5岁和67.6岁[2]。脑梗死又具有高复发率、高死亡率和高致残率特点。据统计:2017年,我国有196万人死于脑卒中[2]。脑梗死的防治工作严峻。
研究表明[8],脑梗死是由于动脉内血栓堵塞血管所致。血小板的激活是动脉血栓形成的重要因素。阿司匹林可抑制血小板活化和聚集,防止或延缓血栓的形成,预防心脑血管疾病。目前已广泛用于临床治疗。大量患者从中获益。但阿司匹林在保护心脑血管的同时也会带来以出血事件为主的不良反应。阿司匹林可导致消化道黏膜下血小板聚集能力降低并抑制消化道局部前列腺素的合成。而前列腺素可抑制胃酸分泌及胃泌素的释放,改善胃黏膜血供。增加了出血和消化道黏膜损害的可能性[9]。美国有研究统计:服用非甾体抗炎药3个月,消化道出血发生率为1%~2%,服用1年发生率为2%~5%[10]。近年来随着内镜检查的发展和普及,阿司匹林相关消化道不良反应的报道逐渐增多。国外有研究显示,56.7%~80.0%服用阿司匹林的患者出现小肠黏膜糜烂、溃疡,甚至出血[11]。机制可能是通过破坏肠道黏液层,导致菌群移位,激活炎性反应所致[12]。将阿司匹林改为肠溶剂型后,消化道反应有所降低,但消化道出血无明显降低[9]。为避免阿司匹林导致的消化道出血,部分医生给予患者预防性应用质子泵抑制剂。但有研究证实使用质子泵抑制剂可增加患者小肠黏膜损伤风险[13]。可能是由于质子泵抑制剂可改变肠道菌群构成,从而加重小肠黏膜损伤[14]。
在阿司匹林导致的胃肠道出血中,高龄患者更需要引起重视。高龄是阿司匹林导致胃肠道出血的独立危险因素[15]。考虑是由于老年人胃黏膜萎缩,血流减少。服用阿司匹林后损害胃黏膜屏障功能,进而引发出血。同时,老年人的神经生理功能减退,神经末梢感觉迟钝,使得胃肠损害不易被早期发现早期治疗。本实验结果显示:实验组出血发生率15.52%高于对照组的1.82%,差异有统计学意义(P<0.05)。提示老年患者应用阿司匹林需慎重。
尽管阿司匹林预防脑梗死疗效确切。但有研究发现规则服药患者中仍有相当比例发生脑梗死复发[3]。国内也有资料[16]显示,服用阿司匹林的患者2年后脑血管缺血性事件再发的可能性为8%~18%。考虑一方面与阿司匹林抵抗有关。另一方面提示脑梗死为多重危险因素共同作用所致。中国脑血管病一级预防指南指出:脑梗死危险因素分为不可干预危险因素:年龄、性别、种族、遗传因素、出生体重。以及可干预危险因素:高血压、糖尿病、吸烟、心房颤动、血脂异常、无症状颈动脉狭窄、饮食和营养、缺乏体育活动、超重与肥胖、代谢综合征、饮酒、高同型半胱氨酸血症、口服避孕药、绝经后激素治疗、睡眠呼吸暂停、高凝状态、药物滥用、炎症和感染、偏头痛、阿司匹林在脑卒中一级预防中的应用[17]。其中高血压、糖尿病、血脂异常与脑梗死的发病尤其关系密切。
有研究指出[18],高血压是脑梗死的主要危险因素,血压越高,脑梗死风险越高。在控制其他危险因素后,收缩压每升高10 mm Hg,脑梗死的相对发病风险增加49%;舒张压每升高5 mm Hg,脑梗死的相对发病风险增加46%[19]。糖尿病是脑梗死的独立危险因素,可以将脑梗死的风险增加1倍以上[7]。血脂异常与脑梗死也存在明显相关性[7]。本研究结果显示,实验组与对照组脑梗死再梗死率分别为5.17%、3.64%,比较差异无统计学意义(P>0.05)。试验后,两组血压、血糖、血脂达标率组内比较差异有统计学意义(P<0.05),组间比较差异无统计学意义(P>0.05)。提示脑梗死发病为多因素共同作用,综合防治意义重大。
目前,随着我国社会老龄化和城市化进程加速,居民不健康生活方式流行,脑血管病危险因素日益严重。据统计:中国目前约有高血压患者2.7亿,糖尿病患者1.1亿,血脂异常患者1.6亿,并且这些脑血管病的高风险人数还在持续攀升[17],而目前高血压、糖尿病、血脂异常控制率分别仅为16.8%、49.2%、8.9%[1]。预示我国脑血管疾病有爆发式增长的态势。预防脑梗死以及脑梗死再梗死以改善老年患者预后意义重大。
目前有关阿司匹林在老年人群中合理应用的循证医学证据仍比较缺乏。中国脑血管病一级预防指南推荐:①对于动脉粥样硬化性心血管疾病(ASCVD)高风险(10年风险>10%)、且出血风险低的人群,可考虑使用小剂量阿司匹林(75~100 mg/d)进行脑血管病的一级预防。使用阿司匹林时,应充分评估出血风险,权衡利弊,进行个体化选择。②不推荐在ASCVD中低风险(10年风险<10%)的人群中使用阿司匹林预防首次脑卒中的发生。③不推荐70岁以上老年人使用阿司匹林预防首次脑卒中的发生[17]。
综上所述,对于血压、血脂、血糖控制良好的老年脑梗死患者,阿司匹林预防脑梗死再梗死的临床疗效差异不显著,出血风险差异显著,临床应用安全性需要关注,注意综合评估用药风险,权衡利弊。

