肝移植术后下腔静脉和肝静脉并发症的血管内介入治疗
陈文忠 张升宁 钟粤明 李来邦 陈 猛 苏尔育 宋 凯 田纪云
1 昆明市第一人民医院介入科,云南 昆明 650011
2 昆明市第一人民医院肝胆胰外科,云南 昆明 650011
随着外科手术技术进步、术后护理和器官保存的改善、临床经验的积累及新型免疫抑制剂的应用, 肝移植患者生存率明显提高,术后吻合血管并发症发生率降低[1],但仍不可避免。肝移植患者术后并发症包括肝动脉或门静脉的血管狭窄、血栓形成,脾动脉窃血综合征等[2]。下腔静脉和肝静脉梗阻是肝移植术后的严重血管并发症之一,若治疗处理不及时,将导致肝移植的失败并威胁患者生命。本研究探讨肝移植术后下腔静脉和肝静脉并发症的血管内介入治疗,现报道如下。
1 资料与方法
1.1 一般资料
选取2012 年12 月至2019 年3 月昆明市第一人民医收治肝移植术后因下腔静脉和肝静脉并发症接受介入治疗的7 例患者,男 6 例,女 1 例,年龄 34 ~61 岁,平均年龄为(47.4±9.6)岁。因乙肝后肝硬化5 例、丙肝后肝硬化1 例、肝豆状核变性肝硬化1 例导致肝功能失代偿,实施同种异体原位肝移植术。经彩色多普勒超声检查、计算机断层扫描(computed tomography,CT)动态增强扫描或磁共振成像(magnetic resonance imaging,MRI)检查提示下腔静脉和肝静脉病变,并经数字减影血管造影(digital subtraction angiography,DSA)明确诊断,见表1。
1.2 方法
患者取仰卧位,消毒、铺巾,局麻下经股静脉或右侧颈静脉穿刺入路置入血管鞘,插入导管,采用DSA 行下腔静脉造影和选择性肝静脉造影,明确病变部位、程度。对于下腔静脉肝后段及肝静脉明显狭窄者,先选择直径合适的球囊对狭窄段进行球囊扩张治疗,对于球囊扩张治疗不理想、下腔静脉扭转迂曲或反复扩张但狭窄复发的病例采取支架置入治疗。
1.3 观察指标
观察术后患者病变血管通畅情况、肝功能、下肢水肿及腹腔积液情况。
1.4 统计学方法
采用描述性统计学方法,计数资料采用n(%)表示,计量资料采用()表示。
2 结果
6 例下腔静脉、肝静脉狭窄病例中,其中1 例为肝移植术后29 个月,球囊扩张治疗效果不满意,给予支架置入,4 例仅进行了单纯的球囊扩张治疗,共进行球囊扩张14 次;1 例肝移植术后第2 天出现腔静脉肝后段明显狭窄,给予支架置入治疗,未行球囊扩张。其中5 例术后1~2 周下肢水肿明显缓解,腹腔积液明显减少,均取得了良好的临床疗效;1 例球囊扩张治疗后腹胀略有好转,1个月后因心衰,肺部感染,肝功能失代偿,最终导致患者呼吸、循环衰竭而死亡。另1 例为肝中静脉阻塞(血栓形成),采用导丝开通并溶栓治疗,3 天后死亡。
3 讨论
肝移植已成为终末期肝病治疗的首选方法[3-4],保持肝移植重建血管的通畅性是肝移植成功的重要因素之一。在肝移植术后血管并发症中,下腔静脉和肝静脉并发症的发生率相对较低[5-6],但若治疗处理不及时,可能导致移植肝功能的失功,并威胁患者生命。本组下腔静脉狭窄6例,同时伴有肝静脉狭窄2 例,1 例肝静脉血栓形成,为了避免肝功能严重受损,失去最佳的治疗时机,因此采取了积极的介入诊疗。
肝移植术后下腔静脉和肝静脉并发症的发生和血管吻合技术、腔静脉吻合方式、移植肝肿胀压迫、吻合血管内皮增生、纤维化,以及供肝体积与肝床不匹配等因素有 关[7-8]。有效治疗下腔静脉和肝静脉并发症是保障移植物功能和受体存活率的重要因素之一。血管内介入治疗和外科手术治疗是两种主要的治疗方法,但外科手术的侵入性及移植术后肝门周围瘢痕组织纤维化,增加了手术难度及风险,目前以血管内介入治疗为首选[9-11],包括球囊扩张、支架置入及溶栓治疗。由于该介入技术具有微创、并发症发生率低和恢复快等优点,目前正逐渐取代外科治疗方法,成为治疗肝移植术后血管并发症的首选治疗方法。
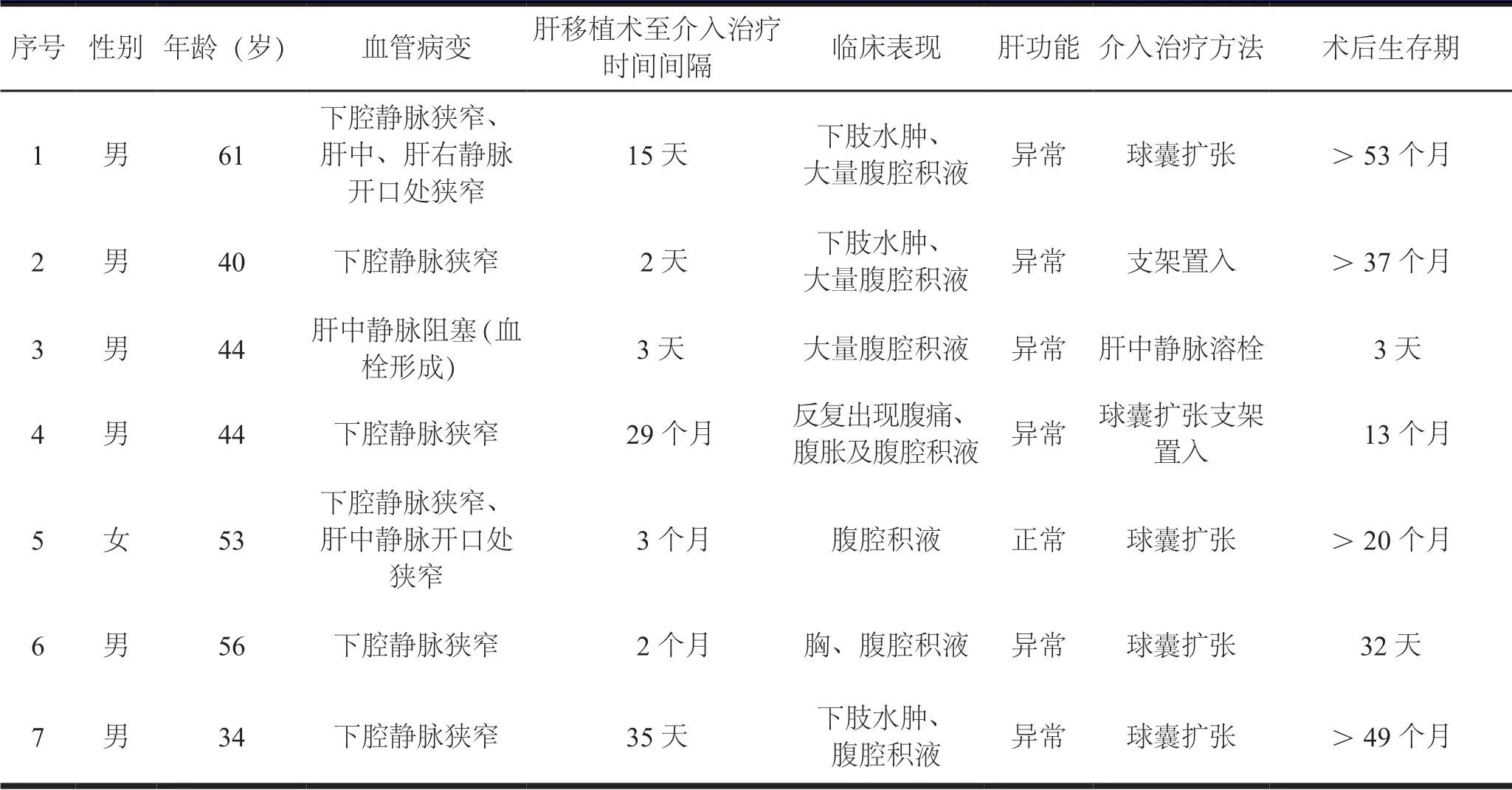
表1 7 例肝移植术后下腔静脉和肝静脉并发症患者的临床资料
支架置入对静脉管腔提供了永久支撑,具有良好的长期开通率,避免反复的球囊扩张术对移植肝的损伤,但直接置入支架目前仍存在争议, 因为置入支架会影响再次肝移植[12],尤其对于肝移植术后早期的腔静脉吻合部狭窄,不免让人担心球囊扩张是否会引起吻合部破裂。支架置入后,利用支架的自膨胀力缓慢撑开狭窄,保持腔静脉的通畅,风险相对较小。本组1 例肝移植术后第二天出现腔静脉肝后段明显狭窄,给予支架置入治疗,未行球囊扩张,取得了较好的疗效。1 例肝移植术后29 个月,反复出现腹痛、腹胀及腹腔积液,CT 增强检查诊断下腔静脉上段狭窄,球囊扩张治疗效果不满意,考虑与狭窄处瘢痕组织弹性回缩有关,给予支架置入治疗后腹胀缓解、腹腔积液减少。另外4 例仅进行了单纯的球囊扩张治疗也取得了较好的疗效。
综上所述,血管内介入治疗肝移植术后下腔静脉和肝静脉并发症是一种安全、有效的治疗手段。球囊扩张可多次重复进行治疗,效果不明显时选择支架置入以保持腔静脉的通畅,避免了复杂的外科手术操作及相关并发症。

