SLN识别在子宫内膜样癌Ⅰa期患者中的应用及对手术方法的指导分析
秦学玉
贵州省安顺市人民医院 561000
子宫内膜样癌是发生在子宫内膜的上皮恶性肿瘤,好发于围绝经期、绝经后女性中,且每年约有新发病例20万,成为女性死亡的第三大常见恶性肿瘤。子宫内膜样癌病因复杂,普遍认为与生活方式、遗传因素、子宫炎症等有关,临床表现为阴道排液、疼痛、出血等,影响患者健康、生活[1]。临床上,对于子宫内膜样癌Ⅰa期主要以手术治疗为主,包括全子宫加双侧附件切除、盆腔淋巴结清扫术及腹主动脉旁淋巴结清扫术等,但是临床上患者手术切除范围、模式缺乏统一的标准。既往研究表明:早期低位子宫内膜癌患者通过前哨淋巴结检测时进行局部淋巴选择性切除,能降低手术风险,缩短手术时间,降低术后并发症发生率。前哨淋巴结(SLN)识别属于最早接受肿瘤淋巴结引流的淋巴结,能确定转移的范围、数量,有助于指导临床治疗[2]。因此,本文以子宫内膜样癌Ⅰa期患者作为观察对象,探讨SLN识别在子宫内膜样癌Ⅰa期患者中的应用及对手术方法的指导价值,报道如下。
1 资料与方法
1.1 临床资料 选择2017年5月—2019年12月子宫内膜样癌Ⅰa期患者42例作为观察对象,年龄33~73岁,平均年龄(53.59±5.14)岁;肿瘤直径1~5cm,平均直径(2.41±0.59)cm。组织类型:子宫内膜样腺癌36例,透明细胞癌3例,浆液性乳头状癌2例,未分化癌1例。手术类型:广泛性子宫切除术14例,全子宫切除术21例,次广泛性切除术7例。
1.2 纳入、排除标准 纳入标准:(1)均符合子宫内膜样癌Ⅰa期诊断标准[3],均经手术组织检查确诊;(2)所有患者均拟行手术治疗,且患者均能耐受;(3)意识清楚,能与医生进行沟通、交流。排除标准:(1)合并凝血功能异常、精神异常或入院资料不全者;(2)合并认知功能障碍或伴有自身免疫系统疾病者。
1.3 方法 所有患者手术前完成有关检查,评估患者身体状态,了解患者病情变化情况。手术过程中常规开腹探查盆腔、腹腔内情况,利用钳夹双侧输卵管根部,充分暴露子宫、纱垫保护周围组织器官。围术期以亚甲蓝混悬液作为示踪剂注射液,以子宫底部中点、后壁中点与前壁中点作为注射点;同时,手术过程中注射两侧宫颈峡部,注射完毕后对电凝注射点完成局部压迫,避免染料渗漏。注射完毕后打开侧腹膜,充分暴露髂内、髂总、腹主动脉与腹股沟等部位,完成盆腔淋巴结引流,观察SLN染色的淋巴结,进一步确定其位置,并沿着走向完成解剖,确定染色淋巴结的最近部位,确定淋巴结的数量、位置,并切除淋巴结组织,结合患者手术类型完成其他淋巴结切除[4]。

2 结果
2.1 SLN识别用于子宫内膜样癌Ⅰa期 42例子宫内膜样癌Ⅰa期患者中均完成SLN识别,手术患者可见子宫表面脉管出现蓝染,并且向骨盆漏斗韧带方向扩散,随后向韧带内淋巴脉管染色。患者中,21例宫旁组织存在蓝染淋巴管,见图1。
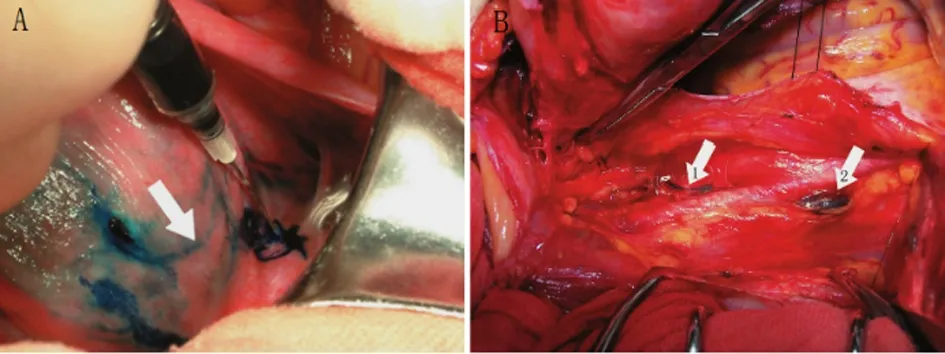
A B
2.2 SLN在子宫内膜样癌Ⅰa期分布情况 42例患者中共获得SLN 90枚,排在前三位的分别为:闭孔、髂内与髂外,分别含:42.2%、21.1%、20.0%,见表1。

表1 SLN在子宫内膜样癌Ⅰa期分布情况
3 讨论
淋巴结是子宫内膜癌的主要转移途径,不仅影响手术效果,亦会影响患者预后生存。数据调查结果表明:肿瘤局限于子宫体内而淋巴结阴性患者5年无瘤生存率为90.0%,而淋巴结阳性患者5年无瘤生存率仅为54.0%。SLN是原发肿瘤引流区域出现转移时所经的第一站淋巴结,能反映淋巴结的转移情况,有助于提高手术治疗效果。因此,加强子宫内膜癌患者SLN检测对改善患者预后具有重要的意义[5]。本研究中,42例子宫内膜样癌Ⅰa期患者中均完成SLN识别,手术患者可见子宫表面脉管出现蓝染,并且向骨盆漏斗韧带方向扩散,随后向韧带内淋巴脉管染色。患者中,21例宫旁组织存在蓝染淋巴管,说明SLN用于子宫内膜样癌患者中能指导患者手术治疗,确定病灶切除组织区域,有助于巩固手术效果。国内学者研究表明:子宫内膜样癌患者给予亚甲蓝作为示踪剂,其安全性优于异硫蓝等其他生物染料,且在病灶组织中具有良好的识别效果。本文结果显示,42例患者中共获得SLN 90枚,排在前三位的分别为:闭孔、髂内与髂外,分别含:42.2%、21.1%、20.0%。同时,本文中亚甲蓝总量为4ml,该剂量更多地参考既往SLN研究用量,且术中在子宫浆膜下注射具有直接、简便、染料引流方向与肿瘤浸润子宫深基层方向一致等优点。因此,子宫内膜样癌Ⅰa期患者加强其SLN识别有助于提高手术成功率,降低患者术后复发率,利于患者早期恢复[6]。
综上所述,SLN识别用于子宫内膜样癌Ⅰa期患者中效果理想,具有操作简单、安全等优点,能指导临床手术治疗,提高病灶切除率,值得推广应用。

