腹腔巨淋巴结增生症的CT诊断—2020年读片窗(6)
王龙胜
1 病史摘要
患者,女性,65岁。左上腹部及上腹部疼痛1年余。1年前开始无明显诱因下出现左上腹及上腹部疼痛,有压痛,程度一般,呈压迫样疼痛,无反跳痛,伴头晕眼花,程度一般,疼痛程度逐渐加重。病程中,患者无明显发热,大便正常,小便较多,无尿频尿急尿痛,近期体质量无明显改变。体检:体温36.3℃,脉搏69次/分,呼吸20次/分,血压104/64 mmHg,神清,精神可,颈软,双肺呼吸音清,未闻及干湿性啰音,心律齐,未闻及病理性杂音,腹软,上腹部及左上腹有压痛,无反跳痛,肝脾肋下未及,无压痛及反跳痛,左肾区有叩击痛,双下肢不肿。
2 CT检查
CT平扫示中下腹腔内见类圆形软组织肿块影,边界清晰,大小约42 mm×45 mm,测其CT值约46 HU,增强后,可见明显均匀性强化,包膜可见强化,动脉期106 HU,门静脉期145 HU,静脉期105 HU。见图1~4。
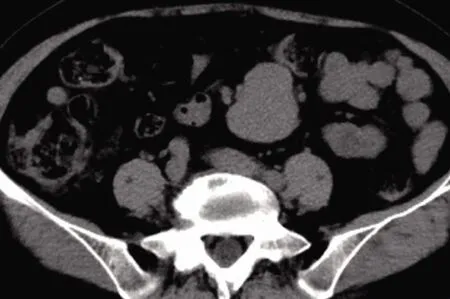
图1 CT平扫 图2 CT增强动脉期 图3 CT增强门静脉期 图4 CT增强静脉期
3 术中所见及术后病理诊断
行腹腔镜探查+腹腔肿物切除术:探查见腹腔、盆腔无腹水,无转移灶,肝脏质地正常,胆囊、脾脏正常,肠道及肠系膜未见转移灶,肠系膜根部见1个肿块,肿块大小约3 cm×3 cm,与肠系膜血管紧密联系。病理诊断:(肠系膜根部)巨淋巴结增生症(透明血管型)。
4 讨论
巨淋巴结增生症又称Castleman 病( Castleman disease,CD) 或血管滤泡性淋巴组织增生症,是一种慢性淋巴组织增生性少见疾病,其发病机制目前尚不明确,可能与免疫调节缺陷、病毒感染有关。根据组织细胞不同,病理上将CD分为透明血管型、浆细胞型和混合型,其中透明血管型最为多见,本例属于透明血管型。透明血管型镜下见淋巴滤泡增生及滤泡间玻璃样变的小血管,浆细胞型以滤泡间浆细胞浸润为主,混合型两者兼有。该病预后良好,手术切除后一般不复发。
CD的临床症状与病理类型、有无并发症有关,透明血管型好发年龄为40 岁左右,大多数无明显的临床症状,患者多为偶然触及肿块或健康体检时发现;浆细胞型好发年龄为50岁左右,而浆细胞型临床上除触及包块外,有近半数患者可伴有发热、贫血及血清球蛋白升高等症状。
根据病变分布情况,CD可分单中心性和多中心型,单中心型主要为局限性单个淋巴结发病;多中心型则为全身多发淋巴结增大,相对少见。 覃宝涛等[1]发现,5例CD患者仅1例是多中心的。透明血管型多为单中心型,CT表现为单发的圆形或类圆形软组织肿块,轮廓光整,病灶内可见斑点状、分支状及边缘弧形钙化灶。张宗权等[2]研究发现,9例透明血管型CD 2 例病灶内见斑点状、分支状钙化灶,发生小囊变。CT增强扫描病灶动脉期显著强化,且门静脉期持续明显强化,与主动脉的强化程度接近。浆细胞型多为多中心型,CT表现为多发淋巴结肿大,病灶较小,密度均匀,轮廓光整,一般无囊变及钙化灶,CT 增强扫描病灶动脉期呈轻中度强化,静脉期持续中度强化。
临床上,应注意CD与副神经节瘤、神经鞘瘤等腹部富血供的肿瘤等疾病的鉴别诊断。副神经节瘤好发于交感神经链主动脉旁区域, CT增强后呈中度或显著强化;神经鞘瘤好发于腹膜后脊柱旁沟,典型者跨椎间孔呈哑铃状改变,囊变较常见,但钙化、出血少见,CT增强后也可明显强化,但强化程度低于透明血管型CD。腹膜播散性平滑肌瘤病,浆细胞型巨淋巴结增生症,表现多发淋巴结肿大,密度均匀,轮廓光整,增强扫描呈轻中度持续强化,与腹膜播散性平滑肌瘤病相似,容易混淆,但前者常发生于50~60岁的老年人,多具有全身症状,如发热、乏力、高免疫球蛋白血症、肝脾肿大等,而后者常无临床症状。

