探讨加速康复外科护理措施在胃肠道术患者围手术期的应用效果
廖桂兰
(广西桂林医学院附属医院,广西 桂林 541001)
当前因为人们生活、饮食、工作方式的变化,胃肠道肿瘤的发生率逐渐升高,中老年是主要的发病群体。这类患者多同时合并多种基础疾病,脏器功能有明显减退,加上手术应激,所以在接受手术治疗后出现并发症的风险更高,术后康复难度更大[1-2]。加速康复外科指的是在围术期对各项干预措施进行优化,最大程度减轻手术应激,减小损伤,目的是加快患者术后恢复[3]。本研究选择120例患者,分析加速康复外科护理的实施价值。
1 资料与方法
1.1 一般资料
选择我院2016年1月~2018年12月中接受手术治疗的胃肠道肿瘤120例患者为对象。康复组60例,男39例以及女21例,年龄34~65岁,平均(54.28±8.36)岁,胃癌患者有34例,肠癌患者有26例;常规组60例,男36例以及女24例,年龄33~63岁,平均(53.59±8.14)岁,胃癌患者有32例,肠癌患者有28例。全部患者年龄均不超过80岁,均接受择期根治治疗,检查排除手术禁忌症。全部患者均除外合并营养不良、凝血功能异常、消化道出血、肿瘤转移、脏器功能严重障碍。2组年龄、性别比较忙,差异无统计学意义(P>0.05)。
1.2 方法
常规组实施常规围术期护理,术前2天开始进行肠道准备,选择肠道抗生素口服,合理利用泻药,实施清洁灌肠。手术开始前一天禁食、禁水,手术当天给予鼻胃管留置,术后肛门恢复排气后拔除鼻胃管。术前给予导尿管留置,术后等待患者排尿功能恢复后拔除尿管。手术在全身麻醉下进行,术后进行常规镇痛处理,实施开放式补液,不注重对患者进行保温处理。术中给予腹腔引流管的常规留置,术后大约1周拔除。
康复组在围术期护理中融入加速康复外科理念,术前向患者介绍加速康复外科的相关知识,开展健康宣教。直肠癌患者行肠道准备,其他患者不需肠道准备。术前12小时让患者口服1000 mL浓度为10%的葡萄糖液,手术进行前2~3小时继续服用500 mL10%葡萄糖液。麻醉方式为全麻和硬膜外麻醉,进行硬膜外管预留,完成麻醉后进行导尿管留置,术后1天内拔除导尿管。实施微创手术操作,术中注重保温处理,术后对患者实施自控镇痛,术后早期给予流食,并给予环氧合酶抑制剂口服帮助止痛。术前半小时经静脉应用一次抗生素,术后抗生素使用时间不超过3天,术后不进行引流管的常规放置,必要留置引流管的患者需要在术后3天内拔除。
1.3 观察指标
比较两组术后首次下床活动时间、术后首次肛门恢复排气时间、术后首次经口进食时间、术后总住院时间。
比较两组术后呕吐、腹腔感染、腹胀、切口感染、肺部感染各类并发症发生率。
1.4 统计学方法
用SPSS 22.0分析结果,(±s)表示计量资料,[n(%)]表示计数资料,分别行t检验,x2检验,P<0.05为对照有统计学意义。
2 结 果
2.1 术后恢复情况
康复组术后开始进食、首次下床活动、肛门排气恢复以及住院时间均短于常规组,差异有统计学意义(P<0.05),见表1。
表1 两组术后恢复相关各项情况比较(±s)

表1 两组术后恢复相关各项情况比较(±s)
分组 下床活动(天) 肛门恢复排气(天) 开始进食(天) 住院时间(天)康复组(n=60) 1.27±0.23 2.55±1.66 3.57±0.59 8.96±2.31常规组(n=60) 2.66±0.35 4.88±1.81 5.88±0.64 12.30±2.57 t 3.6534 4.5218 3.8549 4.2014 P 0.0016 0.0008 0.0022 0.0010
2.2 术后并发症
康复组术后并发症发生率为8.33%,明显低于常规组术后并发症发生率20.00%,差异有统计学意义(P<0.05),见表2。
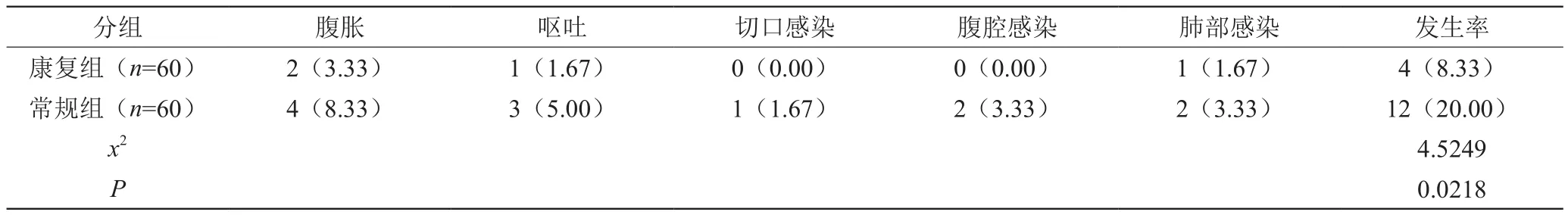
表2 两组术后并发症发生情况比较[n(%)]
3 讨 论
加速康复外科是上世纪末提出的一个外科新理念,该理念的基础为循证医学证据,经对接受手术治疗的患者围术期各项干预措施进行进一步优化,使患者身心应激水平减轻,实现器官功能的维护,加快患者康复[4]。另外在术前以及术后均指导患者进行呼吸训练,能够使患者能够更有效配合手术操作,患者对手术能够有更高的耐受度,还能够通过改善患者肺功能而减少手术相关并发症的发生[8]。
本研究结果显示,康复组应用加速康复外科护理措施后患者首次下床活动、进食、肛门排气、住院时间均明显缩短,另外康复组术后并发症发生率为8.33%,明显低于常规组术后并发症发生率20.00%(x2=4.5249),差异有统计学意义(P<0.05)。证实胃肠道手术围术期加速康复外科护理措施的应用能够保证手术的更顺利进行,手术安全性更高,术后并发症更少,患者术后能够更迅速恢复。
综上所述,加速康复外科护理措施用于胃肠道术患者围手术期中对于加快患者术后康复有重要作用。

