儿童眼眶横纹肌肉瘤临床及影像:5例分析
浦俭 何茜 向述天 毛崇文 刘晨 苏云杉
横纹肌肉瘤(rhabdomyosarcoma,RMS)是儿童时期较常见的原发性恶性肿瘤,胚胎性RMS是最常见的亚型,多发生于婴幼儿及儿童,全身均可发病,好发部位为头颈部,但发生于眼眶者较少[1]。由于其发病率低、临床表现多样,常导致误诊。以往文献较少报道影像表现且多以个案形式报道[2]。本文回顾性分析术前误诊的5例儿童眼眶RMS的CT及MRI影像表现,并结合临床资料分析误诊原因,旨在提高术前影像诊断准确性。
1 资料与方法
1.1 一般资料 收集2011年12月—2019年3月经手术病理证实且有完整临床及影像资料的眼眶RMS患儿共5例(男4例,女1例),年龄1~10岁,平均(6.13±3.89)岁。3例表现为1个月内无痛性眼球突出,其中1例专科检查眶内触及包块,活动度差,无压痛,余2例未触及明显肿物;1例表现左眼睑反复肿胀、充血,睁眼困难1个月,专科检查眼睑后方触及肿物,呈灰白色,质硬,活动度差,睑结膜充血、水肿;1例发现右眼内眦肿块2个月,伴眼部疼痛、泪流,专科检查内眦鼻泪管开口处触及质软包块,活动可,包块为实性,与周围组织粘连。5例患儿既往均体健。实验室检查仅发现1例患儿的白细胞和中性粒细胞计数增多,其他指标均未见异常;余4例患儿实验室检查结果均正常。
1.2 检查方法
1.2.1 CT 采用东芝 320层 CT(Aquilion One 640)设备进行扫描。病人取仰卧位,头先进。扫描范围从眶顶至眶底。扫描参数:管电压100 kV,自动曝光控制(AEC)噪声(层厚 2 mm,SD 值 4),层间距 3.0 mm,矩阵 512×512,FOV 240 mm×240 mm,旋转时间0.5 s/r。使用高压注射器经肘正中静脉团注对比剂碘帕醇(含碘370 mg/mL,上海博莱科信谊药业有限公司),注射剂量1 mL/kg体质量,注射流率1.2 mL/s。对比剂注射结束后4 s开始动脉期扫描,动脉期扫描结束后15 s行静脉期扫描,静脉期扫描结束后45 s行延迟期扫描。
1.2.2 MRI 采用GE 1.5 Signa HDx Twinspeed MR扫描设备,8通道头颈联合线圈。病人取仰卧位,头先进。 行横断面 T1WI、T2WI、短时反转恢复(STIR)序列及DWI,以及冠状面、斜矢状面T2WI扫描。扫描参数:T1WI序列,TR 520 ms,TE 9.8 ms, 激励次数(NEX)2;T2WI序列,TR 2 620 ms,TE 89.6 ms,NEX 3;STIR 序列,TR 4 660 ms,TE 52.9 ms,反转时间(TI)150 ms,NEX 2;扩散加权成像(DWI),b=1 000 s/mm2,TR 5 000 ms,TE 87.6 ms,NEX 4,矩阵 128×128,FOV 18 cm×18 cm。横断面、矢状面均为层厚3 mm、层间距0.5 mm,冠状面层厚4 mm,层间距0.5 mm。使用高压注射器经肘正中静脉团注对比剂钆喷酸葡胺(Gd-DTPA,469.01 mg/mL,拜耳医药保健有限公司),注射剂量0.2 mL/kg体质量,注射流率1.2 mL/s。采用三维容积快速扰相梯度回波(three-dimensional fast spoiled gradient echo,3D-FSPGR)序列行动态增强MRI扫描,TR 3.3 ms,TE 1.2 ms,TI 14 ms,层厚2.0 mm,无层间距,矩阵 384×512,FOV 22 cm×22 cm,NEX 1。
1.3 影像分析和病理检查 由1名低年资和1名高年资的影像科医师对病灶位置、形态、大小、密度/信号、强化方式、与周围组织关系等进行观察分析并联合确定;病理检查则由病理科1名主治医师和1名主任医师通过镜下观察组织形态学表现,并行免疫组织化学检测,其最终结果经2人讨论后确定。
2 结果
2.1 影像表现 5例病灶均位于眶内,左侧3例,右侧2例。病灶形态不规则,边界尚清楚,大小1.9 cm×1.2 cm~2.8 cm×2.1 cm,均未出现远处转移。5例中有2例位于眼眶上象限,病灶跨眶隔前后生长,包绕部分眼球,眼球受压稍向下移位,其中1例为实性(图1),1例为囊实性(图2),均压迫邻近骨质,致眼眶顶壁骨质吸收、边缘毛糙(图1C、图2C);1例病灶位于球后累及肌锥内、外间隙,并经眼球下方跨眶隔生长达下眼睑后方,包绕眼球,眼球受压向上移位 (图3A-E);1例位于右眼内眦泪囊区,呈囊实性,累及鼻泪管开口;1例位于眼眶下象限肌锥外间隙,表现为眼睑后方实性肿块,邻近下直肌。
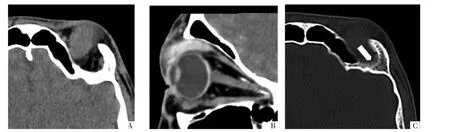
图1 患儿女,4岁,左眼眶上象限RMS。A图,CT横断面平扫显示病灶密度均匀;B图,CT增强斜矢状面显示病灶均匀强化;C图,骨窗显示病灶邻近骨质压迫吸收(箭头)。
2.1.1 CT表现 3例病灶为实性,平扫密度均匀(图1A),较眼肌密度稍高,CT值53~67 HU,平均(61.2±6.7)HU;增强后明显均匀强化(图 1B),CT 值97~121 HU,平均(112.9±9.8)HU。2 例病灶为囊实性,平扫密度不均匀(图2A),实性部分CT值52~76 HU,其内可见小斑点状及片状低密度区,CT值为29~39 HU;增强后实性部分呈渐进性明显强化(图2B),动脉期 CT 值 72~118 HU,平均(83.2±10.7)HU,静脉期 CT 值达 89~123 HU,平均(108.6±15.9)HU,囊变坏死区无强化。
2.1.2 MRI表现 3例实性病灶平扫信号均匀,与眼肌相比T1WI呈稍低信号(图3A),T2WI呈稍高信号(图 3B),DWI上均呈高信号(图 3C),动态增强呈渐进性均匀强化(图3D)且较眼肌强化明显,时间-信号强度曲线呈“流入”型(图3F)。2例囊实性病灶以实性部分为主,内见小斑片状囊变坏死。囊实性病灶平扫信号不均匀,实性部分平扫及动态增强扫描的信号特点与实性病灶一致,囊性坏死部分T1WI上呈低信号,T2WI上呈高信号,动态增强扫描无强化。
2.2 手术及病理结果 5例病灶均行手术切除,术中见眼眶内新生物,呈实性或囊实性,切面灰白色、鱼肉状,4例病灶与周围组织粘连。镜下肿瘤细胞呈梭形,异型性明显,部分呈浸润性生长,黏液背景中肿瘤细胞呈小圆形、短梭形,呈片状、巢状,部分呈乳头状排列或弥散分布,血管丰富(图4)。免疫组化:Vimentin(+)、Myogenin(+)、Desmin(+)、CD56(+)、Ki-67(+)。 诊断为胚胎性 RMS。
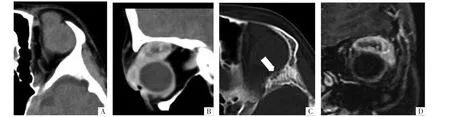
图2 患儿男,10岁,左眼眶上象限RMS。A图,CT横断面平扫显示病灶密度欠均匀,病灶中心密度略低;B图,CT增强斜矢状面显示病灶明显不均匀强化;C图,骨窗显示病灶邻近骨质压迫吸收(箭头);D图,MRI增强冠状面显示病灶不均匀强化。

图3 患儿男,4岁,眼眶内球后累及肌锥内、外间隙RMS。A图,横断面T1WI上病灶呈稍低信号;B图,横断面T2WI上病灶呈稍高信号;C图,横断面DWI上病灶呈高信号;D图,动态增强矢状面显示病灶明显不均匀强化;E图,横断面上选取病灶实性部分为兴趣区(圆圈)测量时间-信号强度曲线;F图,病灶实性部分时间-信号强度曲线呈“流入”型(曲线2),强化程度高于正常眼肌(曲线1)。
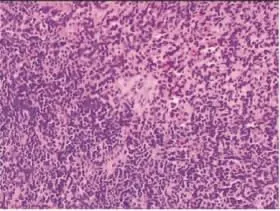
图4 患儿男,7岁。镜下见肿瘤细胞形态多样,胞浆丰富、深染,呈弥漫性浸润(HE,×400);免疫组化结果:Myogenin(+),Desmin(+),Myoglobin 部分(+),CD56 弱(+),Ki-67(+)。 病理诊断为胚胎性RMS。
3 讨论
RMS是儿童时期常见的原发性恶性肿瘤,其发病率居儿童实体肿瘤第4位[3]。张等[4]研究22例儿童RMS,发现50%发生于头颈部,发生于眼眶者占10%~20%。儿童眼眶RMS起源于中胚叶未分化的多能间充质细胞,恶性程度高,发病急且进展迅速。
3.1 临床表现 眼眶胚胎性RMS生长速度快,特征性表现为迅速发生和发展的眼球突出、移位,随病情进展可出现严重的球结膜和眼睑水肿,可触及眶缘肿块,也可出现上睑下垂、眼痛,甚至失明。中晚期病变可向周围侵犯,累及副鼻窦及颅内,全身转移者少见[5]。本组病例病程短,4例患儿病程≤1个月,1例患儿病程2个月,病程进展迅速并合并眼球突出或眼眶肿物需考虑RMS的可能。由于病灶发生部位不同,可出现不同临床表现,本研究中3例患儿出现无痛性眼球突出,其中1例眶内可触及包块,当病灶早期形态较小或位于球后位置较深时,临床上可仅表现为眼球突出,随病情进展,病灶增大,可触及包块,出现眼球转动受限、视力减退及眼底受压等表现,眼睑可表现为肿胀、充血,眼睑下垂等。1例位于下眼睑后方,该部位病变早期可无症状或仅表现为眼睑稍肿胀,球结膜充血,随病灶增大,眶缘可触及包块,合并感染时可出现结膜蜂窝组织炎,表现为眼睑红肿热痛,结膜充血、水肿等。1例位于内眦泪囊区,发生于该部位病灶因累及鼻泪管、泪囊开口,容易堵塞鼻泪管,出现流泪,合并感染时易误诊为泪囊炎性病变。本研究5例中2例病灶位于眼眶上象限,与Fetkenhour等[6]报道的眼眶RMS好发部位相一致。
3.2 影像表现
3.2.1 CT表现 CT对显示眼眶RMS的位置、形态及其对周围组织的侵犯具有重要价值,尤其对显示骨质破坏非常敏感。本研究中RMS早期病灶CT上呈圆形或椭圆形,边缘光滑,边界清楚,密度多均匀,周围可无骨质破坏,肿瘤常不侵犯眼肌、视神经及眼球,眼球主要表现为受压、移位或局部被病灶包绕。有研究[7]显示眼眶RMS与眼肌分界清楚,未侵犯眼肌,与本研究结果一致,分析其原因为眼眶RMS起源于眶内中胚叶未分化的多能间充质细胞,而非来源于眼肌,该间充质细胞可再分化为横纹肌母细胞。由于肿瘤实质由分化程度不同的横纹肌母细胞构成,细胞排列较紧密[8],因此CT平扫上早期病灶密度较眼肌稍高。由于RMS血供丰富,且常包绕血管生长,故CT增强扫描后早期病灶呈明显均匀强化。本研究中2例病灶位于眼眶上象限,早期病灶压迫眼眶顶壁骨质致骨质吸收,但无明显骨质破坏,与文献[9]报道结果一致,原因为20%的RMS有包膜,故对邻近骨质仅表现为压迫吸收[10]。随病情进展,由于病灶突破包膜,可侵蚀破坏邻近骨质,导致病灶形态不规则,而且病灶内可出现囊变、坏死,因而CT平扫上表现为密度不均匀,增强扫描后病灶呈不均匀强化,实性部分表现为明显强化,坏死区无强化。
3.2.2 MRI表现 本研究中眼眶RMS早期病灶MRI平扫信号均匀,与眼肌相比T1WI上呈稍低信号,T2WI上呈稍高信号,主要由于RMS肿瘤细胞胞浆丰富,胞质稀少,含水量高,因此T2WI上信号高于正常眼肌。本研究中5例病灶DWI上均呈高信号,与王等[11]报道结果一致,主要由于肿瘤细胞排列紧密、紊乱、无极性,水分子扩散受限。本研究5例病灶实性部分动态增强时间-信号强度曲线均呈 “流入”型,与文献[12]报道眼眶RMS动态增强后时间-信号强度曲线多呈“平台”型的结果不一致,提示眼眶RMS强化方式可有多种不同表现,分析原因为肿瘤强化在活体反映其微血管灌注和血管生成程度,RMS具有较高微血管密度,故强化明显,而本研究中肿瘤血管内皮相对完整,对比剂渗透到细胞外间质减少,动态增强后呈渐进性强化,因此时间-信号强度曲线呈“流入”型。当病情进展,病灶中心缺血坏死,坏死肿瘤组织无血供,故MRI平扫信号不均匀,动态增强扫描也无强化[13]。
3.3 鉴别诊断 眼眶RMS需要与以下疾病鉴别:①脉管源性病变,表现为肌锥外间隙类圆形肿块影,边界清楚,呈囊实性,囊性成分为主。CT平扫呈低密度,合并出血时可见液平,增强后不均匀强化。MR T1WI上呈略低信号,T2WI上呈高信号,增强后呈中高度强化[14]。②淋巴增生性病变,沿眼眶生长的软组织肿块,包绕眼球,质地较软,密度均匀,CT上较眼直肌呈等或稍高密度,增强后均匀轻中度强化,MRI表现为T1WI上呈等信号,T2WI上呈等或稍高信号,DWI呈高信号,ADC图呈低信号,强化方式同CT强化表现一致[15]。③眼睑蜂窝组织炎,眼睑出现感染红、肿、热、痛的临床特征性表现,病变弥漫,边界模糊,DWI上呈明显高信号,增强后呈不均匀明显强化,影像上显示眼眶内实性肿块有利于两者的鉴别[16]。
综上所述,儿童眼眶RMS是一种原发性恶性肿瘤,参考以下主要临床表现及影像特征能够为本病诊断提供有价值的信息,例如男孩发病多见,好发于左眼及眼眶内上象限,眼球突出进展迅速,病灶早期多为实性肿块,肿块较大时可出现点状、片状囊变坏死区,CT和MRI增强扫描后实性部分明显强化等。由于本病发病率较低,临床表现多样,极易误诊,因此充分认识儿童眼眶RMS的影像表现,并密切结合临床表现及专科检查,有望提高术前诊断准确性。

