超声检测颈动脉表现特征及血LDH、FA、IL-6水平变化在评估急性脑梗死病情进展中的价值分析
何 燕, 张 策, 王修全
急性脑梗死(ACI)是指由于脑部动脉粥样硬化、血栓形成,导致血管狭窄甚至出现闭塞,通过局部脑组织的血流量锐减甚至中段,导致局部脑组织出现缺血、缺氧而软化、坏死。此病发病机制极为复杂,发病率占脑血管疾病的75%,占脑血管疾病发生首位,致残、致死率高;起病急、病情发展迅速;血管、血液及血流动力学异常均可导致脑动脉出现狭窄、堵塞,若不能及时治疗,极可能导致患者残疾或死亡,严重损害患者生活质量,威胁患者生命安全。能够及时发现脑血管疾病的危险因素及诱因,检测到脑血管疾病的病灶,对于预防脑血管疾病的发生和治疗具有重大意义[1,2]。
有研究显示,脑血管疾病发生的重要原因是颈动脉粥样硬化(CAS),CAS的基础病变主要表现为颈动脉内膜脂质沉积及内膜灶状纤维化,导致动脉管壁变硬、管腔狭窄、粥样斑块形成[3,4]。因此,本研究通过将发生急性脑梗死的患者与未发生急性脑梗死的患者的实验室检查及颈动脉超声检查的对比研究,探讨急性脑梗死患者在发生急性脑梗时的一些异常指标,进一步为评价急性脑梗死病情进展提供有价值的线索。
1 一般资料与方法
1.1 一般资料 收集2017年1月-2018年7月间在我院收治的急性脑梗死患者,其中急性脑梗死组(ACI组)106例,对照组为同期在我院非脑梗死患者110例。ACI组男性65例,女性41例,年龄在45~83岁,平均年龄为(63.43±7.57)岁;对照组男性53例,女性57例,年龄在40~85岁,平均年龄为(64.33±7.86)岁,两组年龄、性别比较差异均无统计学意义(P>0.05)。
1.2 纳入和排除标准 纳入标准:(1)符合《中国急性缺血性脑卒中诊治指南2018》中的急性脑梗死诊断标准[5];(2)同意参见本次研究,并签署知情同意书。排除标准:(1)合并有脑部肿瘤及其他恶性肿瘤、出血性卒中者;(2)出现短暂性脑缺血发作;(3)合并有严重肝、肾脏系统疾病者;(4)合并有血液系统疾病、心房纤颤、风心病及类风湿患者。
1.3 方法 两组均进行实验室检查乳酸脱氢酶(LDH)、叶酸(FA)、白细胞介素(IL-6)及颈动脉超声检查。
1.3.1 实验室检查 急性脑梗死组采集清晨空腹静脉血5 ml于抗凝管中;对照组同样采集清晨空腹静脉血5 ml于抗凝管中,以3000 r/min的速度离心10 min,取血清置于EP管中,保存于-70 ℃冰箱内。检测步骤必须严格按照所用试纸盒和检测仪的操作流程进行检测,并且由同一组检验人员完成,对于同一种因子检测需使用同一厂家、型号的仪器(试纸盒),试纸盒保存于-80 ℃冰箱内。采用ELISA法检测血清LDH、FA、IL-6水平,按照试剂盒(武汉优尔生科技股份有限公司)说明书进行操作,使用Stat-fax-2100 酶标仪。
1.3.2 颈动脉超声检测 使用迈瑞DC_8exp彩色多普勒超声诊断仪对两组患者进行颈动脉检测,此诊断仪的探头频率均为7.5~10 MHz。所有受检者均采取仰卧位,头略偏向检查对侧并向后仰,充分暴露所需检查侧颈部,依次检查双侧颈总动脉及颈总动脉分叉处,纵向横扫查颈内动脉,IMT(颈总动脉内膜厚度)≤0.9 mm表示在正常范围内,0.9~1.2 mm表示颈总动脉内膜增厚,>1.2 mm表示颈总动脉内膜出现粥样硬化斑块。若有狭窄,则按动脉狭窄程度计算公式(1-最狭窄处血管管径/血管管径)×100%[6])计算。
1.4 观察指标 对比两组患者血清LDH、FA、IL-6水平,及颈动脉斑块发生情况及斑块超声类型。

2 结 果
2.1 两组患者实验室指标比较 急性脑梗死组(ACI组)患者血清LDH、FA、IL-6水平分别为(254.56±62.87)U/L、(7.63±4.13)ng/ml、(88.35±13.56)ng/L,血清LDH及IL-6水平高于对照组,血清FA水平低于对照组,差异均有统计学意义(P<0.05)(见表1)。
2.2 两组患者颈动脉斑块发生情况比较 超声结果显示106例ACI组患者中,92.45%的患者有斑块,发生率明显高于对照组(64.55%),19.81%的急性脑梗死患者出现颈动脉狭窄,发生率明显高于对照组(9.09%),差异均有统计学意义(P<0.05)(见表2)。
2.3 两组患者颈动脉斑块超声类型比较 ACI组患者颈动脉粥样斑块超声类型以不均质回声斑块最多,发生率高于对照组,差异有统计学意义(P<0.05);高回声斑块类型最少,发生率低于对照组,但差异无统计学意义(P>0.05);低回声斑块发生率高于对照组,差异有统计学意义(P<0.05)(见表3)。
2.4 颈动脉彩色多普勒超声检测颈动脉硬化 颈动脉硬化超声表现为颈动脉内膜增厚,厚度>1.0 mm,分叉处大于1.2 mm(正常内膜厚度<1.0 mm,分叉处<1.2 mm)[7];内膜不光滑,内径减小,有斑块形成,多集中在颈总动脉分叉处,管腔变窄或堵塞(见图1)。


指标ACI组(n=106) 对照组(n=110)t值P值LDH(U/L)FA(ng/ml)IL-6(ng/L)254.56±62.877.63±4.1388.35±13.56128.25±29.249.87±3.9720.54±8.5713.9357.00744.528<0.0010.015<0.001
表2 两组患者颈动脉斑块发生情况比较(例%)

组别例数有斑块狭窄(≥50%)ACI组对照组χ2值P值10611098(92.45)71(64.55)24.695021(19.81)10(9.09)5.0470.025
表3 两组患者颈动脉斑块超声类型比较(例%)
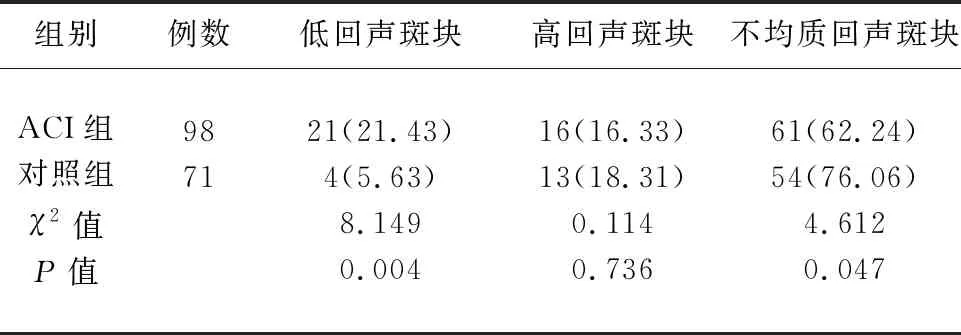
组别例数低回声斑块高回声斑块不均质回声斑块ACI组对照组χ2值P值987121(21.43)4(5.63)8.1490.00416(16.33)13(18.31)0.1140.73661(62.24)54(76.06)4.6120.047
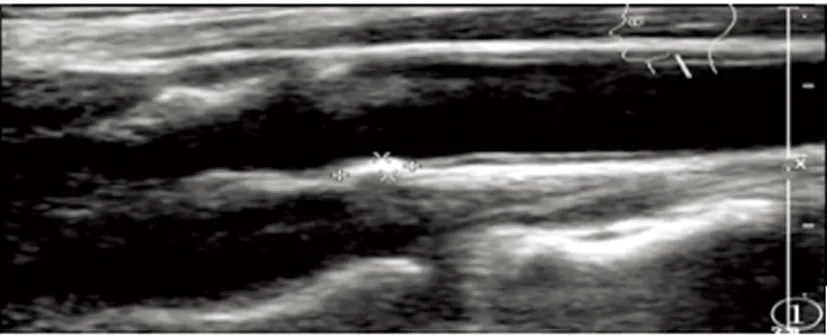
图1 显示内膜增厚、不光滑,内径减小,斑块形成
3 讨 论
动脉粥样硬化主要累及大中肌性动脉及弹性动脉,主要侵犯体循环中的大中动脉,以动脉血管分叉处尤为突出,以脑、心、肾脏血管多见,是一种全身性疾病,是血管管腔狭窄甚至堵塞,导致局部组织缺血、缺氧而坏死[8~10]。脑内组织供血的唯一动脉为颈内动脉,当颈内动脉发生粥样硬化而狭窄后,脑内供血减少,局部脑组织出现缺血、缺氧,若得不到及时救治,则可导致局部脑组织坏死,威胁患者生命,损害患者健康,降低患者生活质量[11]。所以诊断及评估急性脑梗死病情状况非常重要。
在本研究中,急性脑梗死组(ACI组)患者血清LDH、FA、IL-6水平分别为(254.56±62.87)U/L、(7.63±4.13)ng/ml、(88.35±13.56)ng/L,血清LDH及IL-6水平高于对照组,血清FA水平低于对照组,差异均有统计学意义(P<0.05),表明血清LDH、FA、IL-6水平可为诊断急性脑梗死提供参考依据。超声检测显示ACI组患者中,92.45%的患者检测有斑块,发生率明显高于对照组(64.55%),19.81%的急性脑梗死患者出现颈动脉狭窄,发生率明显高于对照组(9.09%)(P<0.05),其中不均质回声斑块最多,发生率高于对照组,低回声斑块的发生率高于对照组(P<0.05),高回声斑块最少,发生率低于对照组,但差异无统计学意义(P>0.05)。颈动脉硬化超声显示颈动脉内膜增厚,厚度>1.0 mm,分叉处大于1.2 mm,内膜不光滑,内径减小,有斑块形成,多集中在颈总动脉分叉处,管腔变窄或堵塞。本研究结果与颈动脉硬化超声显示结果
一致,提示颈动脉超声检查可作为急性脑梗的常规检查,可动态观察颈动脉粥样硬化的消退和进展,为评估、诊断动脉病变的有效手段之一[12~14]。
总之,急性脑梗死患者血清LDH、FA、IL-6水平出现异常,颈动脉超声检测显示颈动脉内膜增厚、不光滑,内径减小,斑块形成,表明超声检测颈动脉表现特征及血LDH、FA、IL-6水平检测可为诊断并评估急性脑梗死病情发展具有一定的临床价值,为评估急性脑梗死病情进展提供参考依据。

