TB/HIV双重感染者治疗中的问题与建议
吴桂辉 黄涛
结核病(tuberculosis,TB)是人类免疫缺陷病毒(human immune deficiency virus,HIV)感染者和获得性免疫缺陷综合征(acquired immune deficiency syndrome,AIDS)患者常见的机会性感染,同时也是HIV感染者和AIDS患者死亡的首要原因,约40%的HIV感染者死于结核病[1]。据WHO[2]《2019年全球结核病报告》估算,2018年,全球结核病新发患者例数为1000 万例,其中HIV检测阳性者86.2万例,占11%;在HIV检测阳性者中,25万例死于结核病。而我国作为全球30个结核病及TB/HIV 高负担国家之一,形势亦不容乐观。据WHO[2]估计,2018年我国新增86.6万例结核病患者,其中TB/HIV双重感染者新增1.8万例,1.8万例中死亡2400例。
相关文献报道,HIV检测阳性与阴性人群相比,患结核病的风险要高20倍(预估区间17~30倍)[3]。TB/HIV双重感染者病情复杂、治疗难度大,抗结核治疗(anti-tuberculosis therapy,ATT)和高效抗反转录病毒治疗(highly active antiretroviral therapy,HAART)的联合使用面临着很多挑战,包括HAART的启动时间,药品之间的相互作用,结核相关免疫重建炎症综合征(tuberculosis-associated immune reconstitution inflammatory syndrome TB-IRIS)的预防与治疗,等等。笔者就目前关于TB/HIV双重感染治疗方面的进展、综合治疗方法及存在的问题等结合文献和临床经验进行论述。
一、TB/HIV双重感染患者的ATT
根据美国卫生与公共服务部(Department of Health and Human Service,DHHS)[4]更新的《2018年HIV感染的成人及青少年应用抗反转录病毒药物治疗指南》(以下简称“《DHHS指南》”)及英国艾滋病协会(British HIV Association,BHIVA)[5]制定的《2018年成人艾滋病毒感染者结核病管理指南》(以下简称“《BHIVA指南》”)建议:TB/HIV双重感染患者的ATT方案与HIV阴性的结核病患者一致,推荐全程采用每日服药的DOT治疗策略而不主张采取间歇治疗,并强调直视督导服药原则。建议先行ATT,并于8周内尽快启动HAART。联合治疗过程中应注意抗结核与抗病毒药品之间的相互作用及配伍禁忌。同时考虑TB/HIV双重感染患者还具有血液和体液传染的风险,为减少医务人员感染的风险,均不建议使用注射剂行抗结核药品治疗。
1.对药品敏感的TB/HIV双重感染患者的ATT: 根据中华医学会感染病学分会艾滋病学组和中华医学会热带病与寄生虫学分会艾滋病学组[6]2017年发布的《HIV合并结核分枝杆菌诊治专家共识》(以下简称“《中国专家共识》”)的意见:对药品敏感的肺结核并发HIV感染患者与HIV检测阴性的肺结核患者一样,首选一线四联药品组合方案:异烟肼+利福平(利福布汀)+吡嗪酰胺+乙胺丁醇,以此四联疗法强化治疗2个月,而后利福平(利福布汀)和异烟肼继续巩固期治疗4个月。美国疾病预防控制中心(CDC)[7]更新的《HIV-1感染的成人及青少年机会性感染的预防与治疗指南》 推荐的相关治疗方案与《中国专家共识》一致。对于并发肺外结核的总疗程,《中国专家共识》、《DHHS指南》及《EACS 9.1版指南》[8]均建议:中枢神经系统结核病,推荐疗程为9~12 个月;骨/关节结核,疗程 6~9 个月;对其他部位的肺外结核,疗程一般为6 个月。临床实践中仍需根据患者的具体治疗应答情况做适当调整。
2.耐药结核病并发HIV感染患者的ATT:2019 年WHO[9]发布的《耐药结核病整合版指南》推荐了新的耐多药结核病的长程和短程治疗方案,并对并发HIV 感染患者使用短程治疗方案[4~6Am(Cm)-Mfx(Lfx)-Pto-Cfz-Z-Hhigh-dose-E/5Mfx(Lfx)-Cfz-Z-E]作出了明确规定:并发HIV 感染患者只有在单纯肺结核时方可使用短程治疗方案治疗,但妊娠女性除外。同时强调药品相互作用导致的潜在重叠的或附加的毒性反应。对于耐药结核病并发HIV感染患者,各指南推荐的方案大同小异。国外指南多以本地区或本国患者耐药状况、国家经济状况为出发点,而中国在耐药分布、国情等方面均有所不同,故临床医生制定方案时,先结合本地区耐药结核病流行情况,同时需考虑患者是否有家族耐药结核病患者接触史、抗结核药品治疗史、药物敏感性试验(简称“药敏试验”)结果及抗病毒方案,采取个体化的治疗方案。
二、HAART启动的时间
WHO[10]建议:所有并发结核病的HIV感染者无论CD4+T淋巴细胞计数水平高低均应尽快接受HAART。一般在开始结核病治疗的8周内尽快启动HAART;对于免疫功能严重低下者(CD4+T淋巴细胞<50 个/μl)应在抗结核药品治疗2周内待病情稳定或者抗结核药品治疗耐受性良好后启动HAART。对于CD4+T淋巴细胞介于 50~200 个/μl的患者是2~4周还是8~12周启动HAART目前仍有争议。早期启动HAART死亡率可明显下降,但早期启动HAART与TB-IRIS显著升高密切相关。
一项汇总非洲、亚洲及美国的8个临床试验、4568例TB/HIV双重感染患者的Meta分析发现,早期(抗结核药品治疗1~4周)启动HAART与延迟(抗结核药品治疗8~12周)启动HAART相比,可以降低19%的死亡率[相对危险度(RR)=0.81;95%CI=0.66~0.99]。将患者按CD4+T淋巴细胞计数分组进行对比,发现CD4+T淋巴细胞计数≤50个/μl 组,早期启动HAART可以大幅降低死亡率(RR=0.71;95%CI=0.54~0.93);而对于CD4+T淋巴细胞计数>50个/μl组,早期启动HAART并没有得到降低死亡风险的益处。排除偏倚, CD4+T淋巴细胞计数≤50个/μl组早期启动HAART发生TB-IRIS的概率是CD4+T淋巴细胞计数>50个/μl组患者的2倍[11]。在南非、坦桑尼亚、乌干达等国家开展的TB-HAART随机对照多中心临床研究[12],评估对于CD4+T淋巴细胞计数>220个/μl的双重感染患者是否可在抗结核药品治疗结束后启动HAART,主要观察终点为结核病治疗失败、结核病复发和开始结核病治疗后12个月内死亡。结果发现,对于CD4+T淋巴细胞计数>220个/μl的HIV阳性肺结核患者,HAART延迟至抗结核药品治疗6个月后启动,其死亡率及不良事件发生率与早期启动组差异无统计学意义。虽然TB-HAART研究结果提示对于那些轻度免疫抑制的TB/HIV双重感染患者在抗结核药品治疗结束时启动HAART是安全的,但是这部分患者可能会失去抗HIV病毒治疗的最佳时期。
关于耐药结核病并发HIV感染患者HAART的启动时机,目前尚无一个临床试验能够纳入足够多的患者例数。对于耐药结核病,笔者推荐与对药物敏感的结核病并发HIV感染患者的治疗方案相似。对于结核性脑膜炎并发HIV感染患者,因考虑到致命的中枢神经系统TB-IRIS的风险,普遍建议HAART启动延迟几周[10,13]。在越南开展的对结核性脑膜炎并发HIV感染患者的随机、双盲的临床对照研究提示,抗结核药品治疗后立即启动HAART和延迟2个月后启动,两组患者在治疗9个月的死亡率差异并没有统计学意义,但4级不良事件在立即启动组发生率较高,两组比较差异有统计学意义[14]。这也支持了结核性脑膜炎并发HIV感染患者应该适时延迟启动HAART。
关于HAART治疗期间被诊断为结核病的患者,需注意以下2个方面:首先要排查使用药品的相互作用或潜在的重叠毒性反应;其次要考虑结核病是否与HAART 治疗失败有关;如果确定HAART治疗失败,应暂继续目前的HAART治疗方案,并在抗结核药品治疗启动后2~8 周内调整采用HAART二线药品进行治疗。
三、关于药品的相互作用
ART与ATT药品之间存在许多双向药代动力学的作用,其中最突出的是利福霉素类药品,而其他常用抗结核与抗病毒药品之间也具有潜在毒性反应。参照《BHIVA指南》意见、查阅利物浦大学HIV 治疗药品相互作用网站及PubMed相关文献,现将一线抗结核药品与常用抗病毒药品相互作用的情况归纳如下,具体见表1。
关于耐多药结核病治疗药品和抗病毒药品之间相互作用的数据目前相对较少。对于最新上市的抗结核药品贝达喹啉,根据相关研究提供的药代动力学参数和模型数据[15-16],WHO[17]指南推荐如下:(1)核苷类逆转录酶抑制剂,虽然理论上不存在该类药品的相互作用,但是不推荐方案中使用3个核苷类似物。(2)依非韦伦与贝达喹啉同时使用会导致贝达喹啉血药浓度下降50%,应避免联用。虽然双倍剂量的贝达喹啉可能可以减少药品的相互作用,但是临床安全性没有被认证,同时患者费用较高。(3)奈韦拉平与贝达喹啉没有药品的相互作用,对HIV的抑制有效性较差,对于CD4+T淋巴细胞计数较高的患者要谨慎使用,需严密监测肝脏功能。(4)蛋白酶抑制剂,可以提高贝达喹啉的血药浓度,可能可以提高M2代谢产物。需严密监测按心率校正的Q-T间期(QTc),警惕高Q-T间期延长可能,但没有被大多数研究证实。
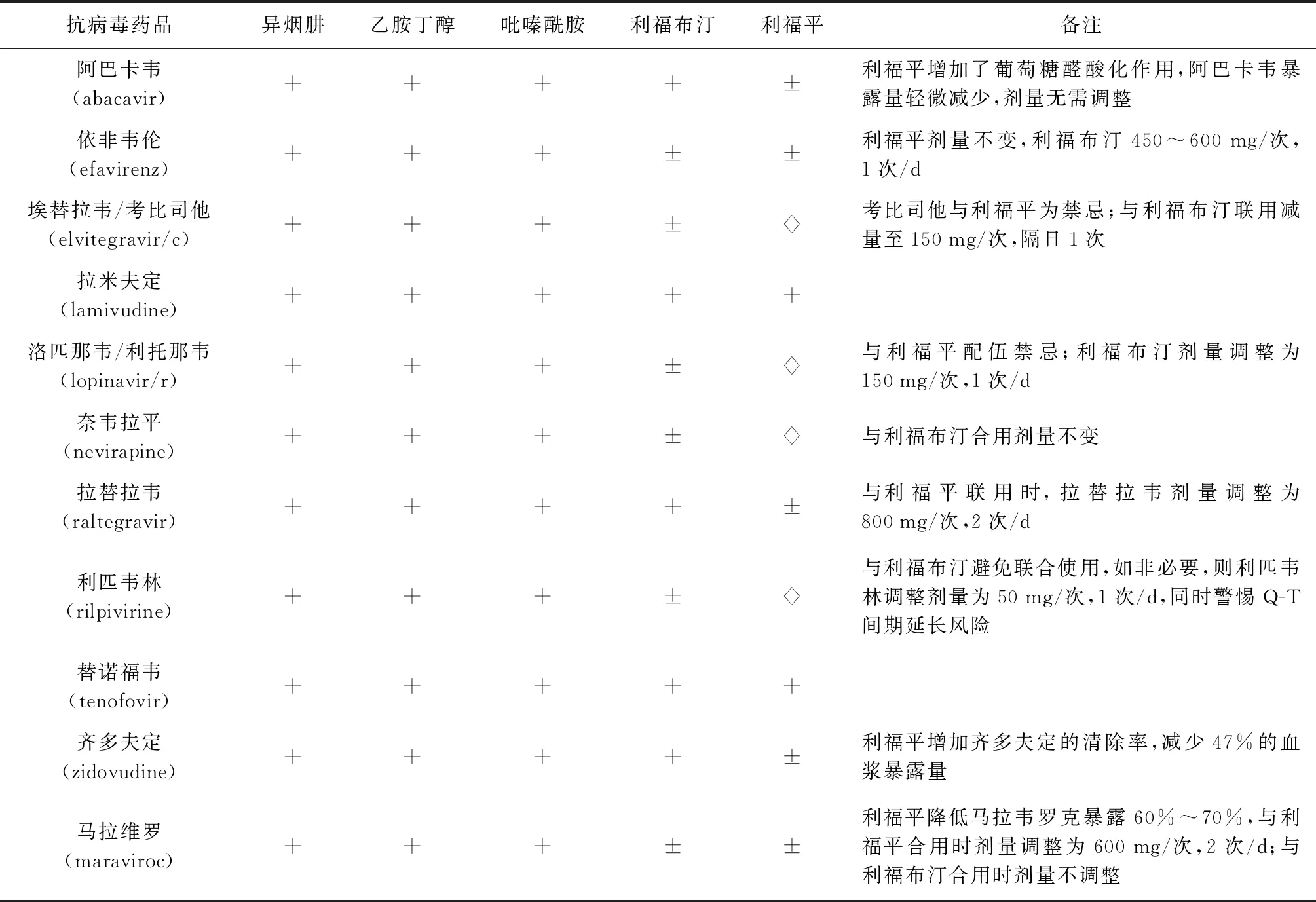
表1 一线抗结核药品与抗病毒药品的相关作用
注“±”表示2个药品间具有潜在重叠反应,需严密监测;表示配伍禁忌;+表示可以联用
氟喹诺酮类药品与目前大多数抗病毒药品无确切的相互作用和(或)重叠毒性反应。国外也曾报道在TB/HIV双重感染患者的治疗过程中,采用莫西沙星替代利福霉素类药品也取得了不错的治疗效果[18]。但在非洲开展的一项前瞻性研究发现,TB/HIV双重感染患者使用莫西沙星行抗结核药品治疗时,若同时使用以依非韦伦为基础的HAART方案较未并发HIV感染者或使用以克力芝为基础的HAART方案者,莫西沙星清除率增加42%,依非韦伦降低了莫西沙星30%血药浓度ROC曲线下面积[19]。目前,尚无大量关于抗病毒药品与左氧氟沙星、利奈唑胺或德拉马尼之间药代动力学相互作用的研究。
四、TB-IRIS
TB-IRIS是TB/HIV双重感染患者治疗早期的常见并发症,普遍的临床特点是结核病症状再次出现、淋巴结肿大或化脓,脓肿形成,肺部影像学异常改变加重,新发或原有病灶增大,以及发生肉芽肿性肝炎。系统性炎症反应包括发热、心动过速及体质量下降。分为反常型TB-IRIS(paradoxical TB-IRIS)和显露型TB-IRIS(unmasking TB-IRIS)。TB-IRIS发生的中位时间一般是在启动或调整HAART治疗后14 d,但也有可能延迟到3个月后;有研究指出TB-IRIS发生期间出现淋巴结受累,也是TB-IRIS发生时间延长的独立危险因素[20]。
轻度的TB-IRIS具有自限性,可使用非甾体类解热镇痛药品(如布洛芬)进行治疗,无需调整抗病毒和抗结核药品治疗方案;对重度TB-IRIS患者则可能需要使用糖皮质激素控制症状。目前推荐泼尼松或甲基强的松龙的使用量为1~1.5 mg·kg-1·d-1,在1~2周后逐渐减少,在6~12 周将上述糖皮质激素逐渐减量直至停用。一项基于40个队列研究的荟萃分析提示,TB/HIV双重感染患者启动HAART治疗后TB-IRIS总发病率为18%(95%CI:16%~21%),其中最明确的风险因素是启动HAART时CD4+T细胞计数较低(尤其是<50个/μl)、并发肺外结核或播散性结核病,以及HAART与抗结核药品治疗相隔时间过短[21]。TB-IRIS导致的死亡率大约为2%,其中大多数的死亡患者多因神经系统并发症导致。TB-IRIS可能导致结核瘤的增大,以及新发或复发结核性脑膜炎并发卒中、脑水肿及脑积液。
TB-IRIS的预防可以通过积极治疗机会性感染、适当推迟HAART或使用免疫调节剂、预防或抑制导致免疫病理反应的免疫应答实现。一项随机、双盲、病例对照的Ⅲ期临床研究发现:TB/HIV双重感染患者启动HAART最初4周使用强的松治疗(前14 d用量40 mg/d,后14 d改为20 mg/d)可以降低TB-IRIS的发生率,并且没有证据表明会增加严重感染或肿瘤发生的风险[22]。HAART启动时间延迟到抗结核药品治疗8周后,虽然可以降低TB-IRIS的风险,但在CD4+T淋巴细胞计数极低的情况下并不建议,因为延迟HAART可能存在导致死亡率增高的风险。但是定向免疫调节对于预防危及生命的中枢神经系统的TB-IRIS是否具有更大的作用,也需要进一步验证。
五、特殊人群
1.妊娠期发生TB/HIV双重感染患者:妊娠状态可能会增加妇女感染HIV、结核病的风险,而且这种风险的增加可能延伸到产后阶段。这可能是由于妊娠期间免疫系统从辅助性T细胞(Th)1转换成Th2,降低了细胞介导的免疫,使潜伏结核感染或新的结核暴露进展为初期结核,而当产后炎症细胞因子再次增加时,上述结核感染可成为临床症状与体征明显的结核病[23]。由于孕妇被排除在药物开发研究和后期试验之外,所以许多关键结核病药品在妊娠期和产后的剂量、疗效和安全性尚不明确,妊娠期抗病毒和抗结核药品的药代动力学尚未得到充分的评价。
2013年WHO[24]建议在TB/HIV双重感染患者怀孕期间可服用含依非韦伦的治疗方案。在妊娠期,依非韦伦标准剂量可能可以维持妊娠期病毒抑制必需的浓度,与利福平合用不会导致依非韦伦谷浓度降低。但是异烟肼可能会降低依非韦伦的清除率。雷特格韦的耐受性良好,已在孕妇中证实是安全有效的;其可与利福平为基础的抗结核药品治疗方案联合使用,但鉴于利福平与妊娠期的联合作用降低了雷特格韦的暴露效果,其剂量应加倍至800 mg/次,2次/d,以达到治疗浓度。洛匹那韦/利托那韦复合制剂(LPV/r)可在妊娠期安全使用,并可与利福布汀联合使用,但其会显著增加利福布汀的血药浓度,因此需要减少利福布汀的剂量[25]。
2.未成年TB/HIV双重感染患者:儿童、青少年对药品毒性、清除率和其他关键药品的特性上与成人往往不同。在尼日利亚开展了关于TB/HIV双重感染青少年使用利福布汀和LPV/r的研究,发现患者发生中性粒细胞减少症,但是非常少见并一般不用中止治疗。鉴于此,研究儿童患者新的抗结核药品治疗和抗病毒治疗方案中药代动力学和安全性是非常重要的,尤其是对于更小的儿童[26]。
目前,≥3岁的儿童是可以常规接受依非韦伦治疗的,尚无对于<3岁儿童使用依非韦伦的剂量推荐。现有研究观察到大部分的儿童一起使用依非韦伦和利福平可以得到持续病毒学抑制,所以利福平和依非韦伦共用不调整剂量也还是可以接受的[27]。儿童接受奈韦拉平为基础的HAART方案和利福平为基础的抗结核药品治疗方案时,并不会明显改变临床或免疫学结果。一些专家提倡将奈韦拉平剂量提高50%[28],但是这些尚未被研究明确证实。目前,没有足够的证据推荐奈韦拉平为基础的方案用于需要使用利福平的结核病儿童。
六、TB/HIV双重感染患者治疗面临的争议与挑战
尽管近几年来在TB/HIV双重感染治疗方面取得了不少的进步,但是目前仍有诸多争议有待解决:(1)首先即为HIV患者结核潜伏感染的预防性治疗。WHO推荐针对HIV感染者,排除活动性结核病之后可以进行预防性治疗;但中国属于结核病和艾滋病高负担国家,笔者认为这一建议在中国实施的可行性仍需继续进行深入研究。(2)抗结核与抗反转录病毒治疗药品之间的相互作用。治疗两种疾病的药品相互作用较多,临床应用需严密监测。所以,全新作用方式的药品、新的药品组合方案,以及进行基于血药浓度制定个体化给药方案的研究非常必要。(3)抗结核和抗病毒治疗疗程长,患者耐受性较差,研究全新的短程治疗方案对提高患者依从性、减少不良反应具有重要意义。(4)HIV感染者并发肺外结核(尤其是中枢神经系统结核)和耐药结核病时,启动HAART的最佳时机仍需进行大规模临床研究以给出明确清晰的界定。(5)目前,TB-IRIS发生的机制及危险因素尚未阐明,临床是否需要根据患者结核病的类型、病情严重程度、免疫状态等来制定个体化的HAART启动时机,仍需做深入探讨。(6)我国是结核病和艾滋病高负担国家,疫情严峻,要想从根本上控制流行,除了有效的检测和治疗外,还需要加大经费投入和对双重感染防治专业人才的培养。
综上所述,TB/HIV双重感染患者的治疗,既涉及结核病又涉及艾滋病;加强治疗期间的监督管理、提高患者依从性、减少不良反应的发生、改善患者生存质量等将是很长一段时间内临床工作者面临的共有的难点。

