跟骨撬拨、“L”形外侧切口、跗骨窦切口治疗跟骨关节内骨折的疗效分析
邓雄伟,程汉雄,陈德旺,郑超,魏星星,胡和军
(江西中医药大学附属洪都中医院骨伤八科,南昌 330000)
跟骨骨折多由高处坠落致伤,临床发病率高,占全部跗骨骨折的60%[1],关节内移位骨折占跟骨骨折的75%,以高能量损伤居多,常伴有跟骨中央关节面塌陷,保守治疗致残率高,随着手术技术、内植物等的发展,手术治疗移位的跟骨关节内骨折达到共识,目前常用有3种手术方式:闭合撬拨复位、经外侧“L”形切口、跗骨窦切口切开复位治疗跟骨骨折,通过查阅文献,发现很少对这3种手术方式效果进行比较。从2012年1月~2018年1月,我院先后采取闭合撬拨复位空心钉内固定术、经外侧“L”形切口、跗骨窦切口切开复位治疗跟骨骨折,对临床治疗效果及经验进行总结,报道如下。

表1 一般资料比较(n)
1 资料与方法
1.1 临床资料 回顾分析2012年1月-2018年1月在江西中医药大学附属洪都中医院手术治疗的跟骨关节内骨折患者的临床病历资料,随访病例共计147足,撬拨复位内固定54足(8例为双侧),经外侧“L”形切口44足(6例为双侧),经跗骨窦切口49足(7例为双侧)。均为闭合性损伤,受伤时间小于2周,各组患者性别、年龄及分型等一般情况无明显统计学差异(见表 1,P>0.05)。
1.2 手术方法 术前拍摄跟骨侧轴位片,CT扫描及三维重建,了解骨折移位及关节面塌陷程度。入科后先行石膏托固定,抬高患肢,使用院内自制制剂外敷促进软组织肿胀消退,甘露醇注射液利水消肿治疗,待水疱、软组织情况稳定后手术治疗,扩大“L”形切口组需等待皮肤明显“皱纹征”才手术。撬拨组:采用腰硬麻,取侧卧位,患侧肢体在上。麻醉生效后,常规消毒铺巾,手法采用牵→摇→挤的顺序,首先牵:一个助手握持前足背使足跖屈,另一助手握持足跟作对抗牵引,摇:维持牵引并屈伸踝关节进行摇晃,挤:同样在牵引状态下主刀双手掌用力挤压跟骨,通过挤压恢复跟骨宽度和内外翻畸形。用C臂机透视了解关节面塌陷情况。用用2根直径3.5mm的斯氏针从跟骨结节处插入撬拔塌陷骨折块,术中C臂机透视示透视见Bohler角、Gissane角恢复正常,跟骨高度和长度恢复,距下关节面基本平整后,然后从撬拔点下约1.5cm跟腱外侧缘钻入空心钉导针,扩孔,作小切口,拧入2枚直径7.3mm的中空螺钉,再在撬拔点水平钻入导针,扩孔,拧入直径为4.5mm的1-2枚中空螺钉固定。侧轴位透视,骨折复位满意,空心钉在跟骨内,螺钉长度合适。生理盐水冲洗切口,缝合切口,无菌敷料包扎用弹性绷带固定。“L”形切口组:腰硬麻,取侧卧位,患侧大腿根部上止血带,切口起于外踝后1cm、跟骨结节上方3cm处,沿跟腱前缘向下至外踝下方2cm弯向前下方至第5跖骨基底部,切口长16cm,切开皮肤,保护好腓肠神经,用克氏针置入距骨、骰骨及外踝牵开皮瓣,可显露距下关节面和跟骰关节面,掀开外侧壁的骨折块,可见塌陷翻转的骨折关节面,先纠正跟骨内外翻畸形,再撬拨关节面骨折块,均用克氏针临时固定骨块,最后再将跟骨外侧壁骨块复位,选取合适的跟骨锁定钢板贴紧跟骨外侧壁,置入锁定螺钉固定,拔除临时固定的克氏针,术中不植骨。稀碘伏、0.9%盐水冲洗术野,切口放置1根负压引流管,逐层缝合。跗骨窦切口组:腰硬麻起效后,取侧卧位,大腿近端上气囊止血带,自外踝尖下约1.5cm处至朝第4跖骨基底做长6cm的直切口,切开皮肤后辨认并保护腓肠神经,如没有发现腓肠神经,不作探查。术中操作步骤:⑴牵引:将跟骨外侧壁掀开后,跟骨结节处置入牵引斯氏针,通过牵引并外翻来纠正短缩和内翻畸形,用一枚克氏针从跟骨结节内侧朝载距突方向纵行固定维持复位;⑵复位:依次对跟骨后关节面、跟骨前突、跟骨外侧壁直视下进行复位;⑶穿针:复位后用克氏针固定复位骨块;C臂机透视下检查骨折复位情况。⑷固定:选用合适的跟骨跗骨窦钢板,C臂机透视确定好钢板位置。钢板置入锁定螺钉后被动活动见骨折断端稳定,固定牢靠。
1.3 术后处理 术后患肢棉垫、弹力绷带加压包扎,撬拨复位组不放置引流管,“L”形切口组和跗骨窦切口组引流量<50 ml时拔出负压引流管,常规24h内使用一次抗生素预防感染。根据内固定牢固程度决定是否需要外固定:撬拨组有2例行石膏托固定,跗骨窦切口组和“L”形切口组无患者行石膏托固定。
1.4 评价指标 比较受伤至手术当日的时间,手术时间(从切开皮肤至伤口完全关闭),术中透视次数,伤口并发症发生率(包括浅表感染和深部感染),住院时间(从入院到出院);比较术前、术后及术后6个月随访时测量Bohler角、Gissane角。美国骨科足踝外科学会(AOFAS)踝-后足评分标准评分。
1.5 统计学处理 应用SASS22.0统计软件分别对各项观察指标进行3组之间的方差分析,当F值有统计学意义时,再次进行两两之间的Q检验。
2 结果
所有患者获得随访,随访时间10-15个月,平均12个月。
2.1 切口并发症比较 见表2,撬拨组切口均Ⅰ期愈合,无伤口感染、不愈合发生。而“L”形切口组中,伤口浅层红肿、开裂及渗出6足,通过定期换药后愈合;深部感染、接骨板外露 3足,予以抗感染、VSD引流、皮瓣覆盖后愈合。跗骨窦口组伤口浅表感染1足,无深部感染,经换药后愈合。撬拨组、跗骨窦切口组较“L”形组有显著性差异,撬拨组、跗骨窦切口组无显著性差异(P>0.05)。
2.2 手术时间、术中透视次数比较 见表2,手术时间:撬拨组平均 60min,“L”形切口组平均 90min,跗骨窦组平均80min;透视次数:撬拨组平均透视次数18次、“L”形切口组平均8次,跗骨窦切口组平均11次。撬拨组手术时间更少,与跗骨窦切口组和“L”形组比较有显著性差异(P<0.05)。但术中透视次数明显增多,跗骨窦切口组和“L”形组比较有统计学意义(P<0.05),跗骨窦切口组和“L”形组比较无显著性差异(P>0.05)。
2.3 受伤至手术日、住院时间比较 见表2,受伤至手术日 撬拨组平均约4d,跗骨窦组平均约6天,“L”形切口组平均约12d,撬拨组和跗骨窦组明显更少,两组之间比较无统计学意义(P>0.05),与“L”形切口组有显著性差异(P<0.05)。住院时间:撬拨组平均约7d,跗骨窦组平均约10d,“L”形切口组平均约22d,撬拨组和跗骨窦组住院时间明显更少,两组之间比较无统计学意义(P>0.05),与“L”形切口组比较有显著性差异(P<0.05)。
2.4 Bohler角、Gissane角比较 见表3,3组的术后Bohler角、Gissane角较术前均明显改善,且差异具有统计学意义((P<0.05,表2)。撬拨组术后6个月Bohler角、Gissane角较前有部分丢失,其余两组无此现象,但术后6个月撬拨组与其余两组Bohler角、Gissane角比较无统计学差异(P>0.05)。
2.5 疗效评价 见表4,根据美国足踝外科协会足与踝关节评分(AOFAS评分)标准进行分析,末次随访时,撬拨组优良率为85.2%:“L”形切口组优良率为88.6%,跗骨窦组优良率为89.7%,跗骨窦组优良率最高,3组疗效都很好,组间比较无统计学差异。
3 讨论

表2 3组患者受伤至手术日、手术时间、透视次数、伤口并发症、住院时间比较

表3 3组患者术前、术后、术后6个月的Bohler角、Gissane角比较
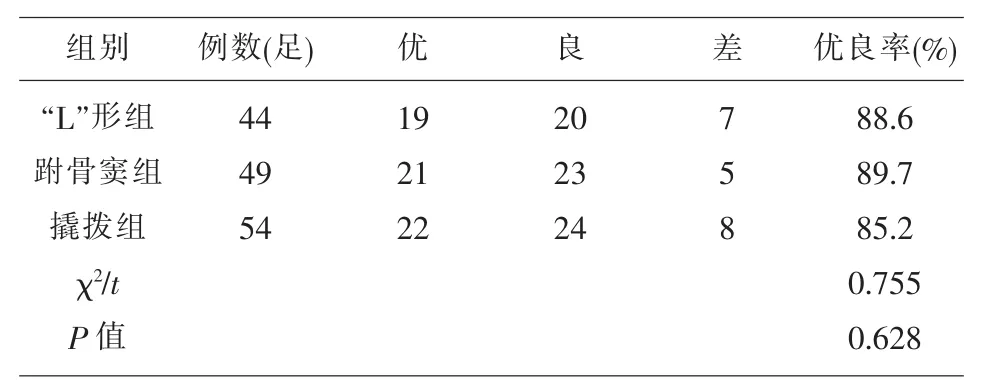
表4 3组患者根据美国足踝外科协会足与踝关节评分
跟骨骨折临床常见,有约75%涉及到关节内的骨折[2],由于患者中多数是中青年男性人群,是家庭生活的支柱,如果治疗方法选择不当,常造成严重的后遗症,给个人、家庭和社会都造成巨大损失[3,4]。以往由于手术操作技术和内固定选择等受到限制,跟骨骨折手术治疗并发症高,很多专家赞成保守治疗[5,6],手术治疗一直受到争议,认为对于复杂的跟骨骨折,即使解剖复位也很难达到满意的效果[7]。但是跟骨保守治疗也带来、距下关节炎、距骨外踝撞击等系列并发症,随着手术技术、骨科内植物的发展,手术治疗移位跟骨关节内骨折达到共识[8,9],但依然是骨科医师面临的一个挑战,跟骨的治疗也一直是创伤骨科和足踝外科医生关注的焦点。手术目的是恢复跟骨解剖形态、距下关节面的完整和后足力线。目前常用有3种手术方式:闭合撬拨复位、经外侧“L”形切口、跗骨窦切口切开复位。
撬拨复位技已经过各学者在临床工作中的不断改进[10,11],我院作为跟骨区域治疗中心,对跟骨后关节面较大塌陷骨折,采用撬拨复位空心钉固定技术,取得较好结果。该技术可发挥中医手法复位和微创技术的特长,进行撬拨复位后采用空心钉内固定对软组织条件要求不高,同时无需特殊手术器材,笔者认为手术可尽早进行,后期软组织肿胀加重,骨折端血肿机化,经皮撬拨无法清理骨折端,必将影响复位。本组病例入院到手术时间平均约4天,较“L”切开组和跗骨窦组有显著性差异,住院时间也明显缩短。通过中医挤压手法恢复后跟的宽度和后足力线,利用斯氏针撬拨复位恢复距下关节面的完整性,应用空心钉固定维持骨块稳定。固定方式选择上,相比克氏针选用空心钉固定更加牢靠,可对骨折线起加压作用,具有更强抗拔出能力,不易退钉,可早期行关节功能锻炼。对于骨质较疏松或骨块粉碎的特殊病例,术后行石膏托固定2周,从随访结果来看撬拨组的最后一次Bohler角和Gissane角恢复较切开组和跗骨窦组有部分丢失,但患者没有明显功能障碍主诉,国外专家研究发现患者术后有不良主诉大多数并非Bohler角的恢复不良,主要是距下关节的不平导致,距下关节面不平整>l mm就会对患者功能造成影响,而Bohler角需要相差40%以上时才造成功能影响[12]。但是闭合撬拨组对术中经验和技术要求高,大多数医院在复位过程中无法使用术中CT监控,只能在X线下进行,只能通过观察Bohler角和Gissane角恢复来判断骨折复位,对于SandersIV型很往往难解剖复位,所以术前适应症选择很重要,术中需多次透视,通过透视定位好撬拨骨块,减少反复进钉,也要避免暴力复位将骨块撬碎,导致螺钉固定不稳,透视时要多角度进行,以免螺钉位置不好及长短不合适。尽管撬拨组手术时间最短,本次研究将三种术式术中透视次数进行比较,撬拨组在术中平均透视次数多达18次,较“L”形切口、跗骨窦切口组有显著性差异,有必要做好患者和个人辐射防护。
跟骨骨折的手术治疗采用外侧“L”形切口是临床上最常用手术方式[13,14]。该入路有以下优点:⑴可充分显露距下关节面、跟骰关节面及整个跟骨外侧面及后面,有利用复位;⑵对于内固定物的植入提供了更为宽大的空间;⑶可以降低腓肠神经损伤概率。对于粉碎的SandersⅢ型和大多少SandersⅣ型跟骨骨折,选择外侧“L”形切口对于手术复位更有优势。但由于“L”形切口对局部皮瓣供血造成影响,加上术中广泛剥离,伤口并发症的发生率居高不下,国外文献报道外侧L形切口钢板固定治疗跟骨骨折术后伤口感染率高达20%[15]。本组“L”形切口组共38例(44足)患者,伤口浅层感染6足,通过定期换药后愈合;深部感染、钢板板外露3足,行抗感染、VSD引流、皮瓣覆盖后愈合,总的感染率20.4%。
有报道对跟骨关节内骨折采用急诊外侧“L”形切口手术治疗,取得较好疗效[13]。但由于外侧“L”形切口并发症大,一般等皮肤出现明显“皱纹征”再手术,导致了住院时间较长,本组病例“L”形切口组平均住院时间22d,较撬拨组和跗骨窦组明显延长,出现感染后需长时间换药或者行皮瓣手术,给患者带来严重经济负担,这引起了国内外学者的关注,提出了许多改良或替代的手术切口,主要是为了减少术后切口并发症的发生,现越来越多专家将跗骨窦切口作为主要手术方式术[16,17]。该处皮下组织松软,对局部皮瓣血运破坏少,大大降低了术后皮肤坏死、切口感染的风险。本组42例(49足)采用跗骨窦切口的患者中,伤口浅层感染1例,无深部感染,经换药后愈合。跗骨窦切口术中可直视下复位距下关节面骨块、操作方便,主要适应于SandersⅡ-Ⅲ型跟骨骨折[17],如果术中熟悉跗骨窦切口,经验丰富,通过切口改良后适用于部分SandersⅣ型跟骨骨折[18],也能取的好的临床疗效。Attilio等[19]通过对比跗骨窦切口和扩大切口治疗闭合性跟骨骨折,认为跗骨窦切口受伤至手术时间短,术中时间短,伤口并发症少,有显著性差异,同时可以减轻社会经济负担。Zhang Fei等[20]通过对跗骨窦切口和扩大切口治疗跟骨骨折进行meta分析,从1990年-2015年共纳入564个患者,认为跗骨窦入路并发症发生率、VAS评分均低,跗骨窦入路是一个很好的治疗跟骨骨折手术入路。本组病例根据美国足踝外科协会足与踝关节评分标准进行分析,跗骨窦组是三组中优良率最高(89.7%),总的临床效果更好。应用跗骨窦切口治疗跟骨骨折,切口并发症少,可直视下复位塌陷的关节面骨块来恢复距下关节面的平整,放置跟骨锁定钢板后固定牢靠,可早期功能锻炼。术中及术后需注意:⑴分离皮下组织注意保护腓肠神经,术中不用电刀,避免对血运影响;⑵深层缝合时用趾短伸肌覆盖钢板;⑶切口内放置负压引流管,术后弹力绷带加压包扎,避免术后瘀血积于切口内。
“L”形切口是经典治疗跟骨骨折的方法,显露广泛,更好进行直视下复位,但是术后切口并发症大,撬拨复位需选择好适应症,对于骨折块较大、较完整的关节面塌陷骨折有优势,手术时间短,伤口愈合问题小。跗骨窦切口可直视下对距下关节面复位,采用跗骨窦钢板固定牢靠,可早期功能锻炼,但对于SandersIV跟骨骨折暴露有限。总的来说,三种手术方式都能取得较好临床疗效,术者需根据患者实际情况和自身经验选择熟悉的手术方式。

