肠外瘘综合治疗体会(附43例报告)
周海华,张 波,王建球
(上海健康医学院附属嘉定区中心医院普外科,上海 201800)
肠外瘘是指各种原因导致消化道与腹壁形成病理性通道。在治疗过程中,病人出现为营养不良、免疫功能下降、水电解质紊乱、严重感染及器官损伤等一系列病理生理改变;导致治疗时间长、治疗费用昂贵、病人生活质量严重下降。虽然肠外瘘的发病率不高,但死亡率较高。因此,肠外瘘仍是外科较为棘手的术后并发症之一。现就我院2012年1月至2018年5月43例肠外瘘病例进行回顾分析,总结治疗经验。
资料与方法
一、一般资料
本研究男 27例,女 16例,年龄(63.54±12.73)(33~84)岁。其中空肠瘘17例,回肠瘘11例,结肠瘘15例。23例为肠道肿瘤术后,14例为外伤术后,6例为炎性肠病术后;其中13例为高排量肠外瘘 (>500 mL/d)。所有瘘口均经瘘口造影、CT检查(见图1)或口服亚甲蓝确诊。一般情况见表1。
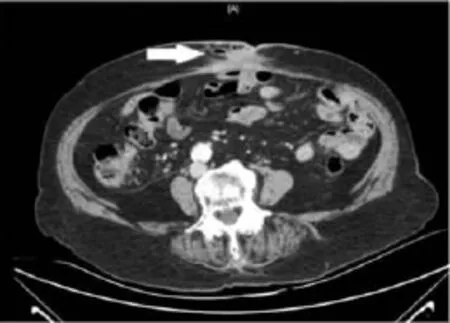
图1 肠外瘘CT
二、方法
本研究采用Visschers等[1]提出的SOWATS导向式方案治疗肠外瘘,包括脓毒血症控制(Sepsis control)、营养支持(Optimization of nutritional status)、瘘口护理(Wound care)、明确瘘解剖 (fistula Anatomy)、合理手术时机 (Timing of surgery)、合适手术方案(Surgical strategy)。对治疗结果进行回顾分析。
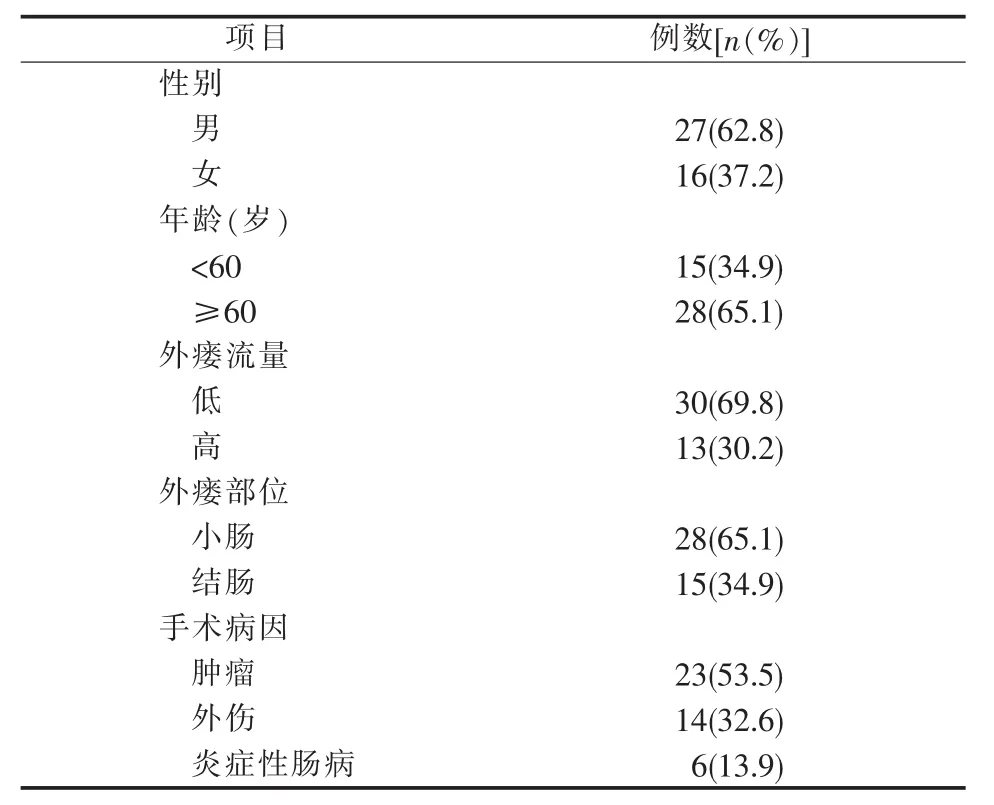
表1 一般情况
(一)感染控制
三代头孢菌素联合甲硝唑为首选经验用药。回收个体细菌培养结果后,根据药敏结果调整抗菌用药。合并真菌感染时加用氟康唑。合并腹腔脓肿首选B超引导下穿刺引流。
(二)营养支持
一旦确诊肠外瘘,早期即进行营养支持。首选肠内营养支持治疗。低位瘘采用鼻胃管行肠内营养,远端封堵或引流。高位瘘置鼻肠管跨过瘘口行肠内营养。合并肠梗阻或多瘘口者采用肠外营养。高流量病人采用瘘液回灌,瘘液自瘘口收集后,经瘘口回输至远端肠道。低流量瘘病人每天给予(83.6~125.4)kJ(20~30 kcal)/kg营养支持,高流量者提高至(125.4~167.2)kJ(30~40 kcal)/kg。同时补充电解质及白蛋白,维持血清白蛋白水平>25 g/L。
(三)瘘口护理
对于≤3 cm的瘘口,采用球囊封堵。根据瘘口大小选用不同型号球囊尿管,润滑后插入瘘口,注气,悬挂50 g重量封堵瘘口,减少消化液外渗,尿管内引流收集瘘液。对于>3 cm的瘘口,于瘘口旁最低点置负压吸引。待瘘口缩窄至3 cm后,改用球囊封堵。瘘口周围外敷银离子纱布,促进组织生长。
(四)明确瘘解剖
发现肠外瘘后,口服亚甲蓝或碘水造影明确诊断。瘘液行实验室检查(包括淀粉酶、胆红素等),结合影像学检查判断瘘口大致解剖位置。于再次手术干预前,行增强CT检查,了解瘘口位置、有无近远端肠道狭窄或梗阻、有无腹腔积液等情况。
(五)手术时机选择
经保守治疗6周后,瘘口仍无自然愈合趋势的病人考虑行手术治疗。术前需满足以下条件:①感染已充分控制;②营养状况良好;③病人对手术有良好的心理准备。感染控制情况可根据全身情况、白细胞计数、C反应蛋白、血沉等情况进行判定。在确认病人心肺功能可耐受手术及麻醉时,方可进行手术。
(六)合理手术方案
手术方案遵循以下原则:①尽可能解剖分离所有粘连,理顺整个肠道,确保术后肠道通畅。②尽量避免直接缝合瘘口。行病灶肠段切除后,吻合口需建立在无病变的肠段上;尽量减少吻合口的数量,控制其他吻合口距离切除肠段较远。③松解腹壁,尽可能使腹壁一期缝合。④必要时行近端双腔造瘘,可减少吻合口瘘的再发生。
三、统计学方法
采用SPSS 21.0软件进行统计学分析。计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验。计数资料中,合并感染组间比较采用χ2检验,手术干预和预后的组间比较采用Fisher精确检验。P<0.05为差异有统计学意义。
结 果
43例病人中,40例经综合治疗后痊愈。29例瘘口自行闭合,11例行手术治疗后愈合。2例在保守治疗中死亡,1例术后死亡(见表2)。选择手术时机为肠外瘘确诊后6~16周。平均手术时间(173.4±42.3)min,4例行术中造瘘。保守治疗病人住院时间为(71.6±13.0)(52~93)d,手术治疗病人住院时间为(117.0±33.4)(61~153)d。高流量瘘与低流量瘘相比,更易发生感染(84.6%比43.3%),病人多需手术干预(53.8%比16.7%)。高流量瘘预后较差,3例(23.1%,3/13)死亡病例均为高流量瘘,并发重症感染导致死亡。
讨 论
肠外瘘是腹部外科手术较棘手和严重的病症之一。肠外瘘可导致水电解质紊乱、营养不良、感染等多种复杂病理生理改变,治疗过程漫长而复杂,死亡率较高。因此,肠外瘘需综合考虑,进行个体化管理治疗,每一个治疗环节均不能遗漏、忽视[2]。Visschers等[1]SOWATS导向式治疗方案,全面涵盖肠外瘘治疗的要点,累计治疗205例病人取得较好的治疗效果。本研究采用该导向式治疗方案治疗肠外瘘也获得较好的预后(40/43,93.0%)。
营养支持是促进肠外瘘愈合的重要因素。每一次营养支持方式、方法的变革都大大提高肠外瘘的治愈率。20世纪70年代,肠外营养的出现使肠外瘘的死亡率由50%~60%下降至30%左右。但临床研究发现,长期应用肠外营养也会出现诸如水电解质紊乱、微量元素缺乏、必需脂肪酸缺乏、低血糖及高血糖、肝功能损害等不良反应。特别是肠外瘘病人胃肠道缺乏食物的生理刺激,肠道屏障功能下降,肠内菌群移位,导致腹腔感染乃至脓毒血症。另外,研究发现肠黏膜的增生、修复与食物直接接触有关。肠外营养时,肠道无法发挥其生理功能,不利于肠道组织自我修复。因此,肠内营养再次被重视,国内、外专家提出各种针对性营养方案[3-6]。Teubner等[4]最早提出瘘液回灌治疗方法。自瘘口回收瘘液后回灌至远端肠段,输入病人肠内。只要确保病人无远端肠梗阻,且满足残余小肠长度>100 cm,便可提供有效的营养支持。高流量肠外瘘病人消化液丢失更严重,如仅依靠单纯肠外营养,除增加治疗成本、加剧水电解质和糖代谢紊乱以及肝功能异常风险外,还易造成肠黏膜萎缩,不利于瘘口自行愈合,将影响后续手术效果。故瘘液回灌适合高流量肠外瘘病人。本研究有5例高流量病人采用瘘液回灌,其中3例自然愈合,2例行确切手术后愈合。其他肠内营养方法还有以下几种。①高位瘘采用鼻肠管跨瘘置管营养;②低位瘘在鼻胃肠管营养的同时行瘘口引流;③多发瘘将前一瘘口瘘液收集后接力序灌至下一瘘口[5];④在肠内营养中加入车前籽壳等高纤维膳食纤维,增厚营养液并吸收肠道内水分,以减少瘘液流出[6]。
感染是导致肠外瘘病人死亡的主要原因,也是肠外瘘能否自行关闭的关键因素。本研究3例病人因合并肺部感染,进而呼吸衰竭,最终死亡。Martinez等[7]的研究中,未合并腹腔感染的病人瘘口自然愈合率(44/94,49%)是伴发感染病人的近2倍(21/80,26%)。多因素分析证实,感染是瘘口自然愈合的独立危险因素。肠外瘘病人,特别是高流量肠外瘘病人因大量消化液、蛋白质流失导致免疫功能低下,而感染症状往往较隐匿。需密切注意病人症状体征的细微改变,及时捕捉感染的征象。感染治疗的依据是药敏结果。但在未得到药敏结果前,因肠外瘘致腹腔感染的主要病原菌是革兰阴性菌,故应选择性使用偏革兰阴性菌的广谱抗菌药。如出现局灶性腹腔脓肿,首选超声定位下穿刺引流或放置双套管引流。出现脓毒血症并造成器官功能障碍时,需重视器官功能的支持与维护。合并呼吸功能障碍,可采用呼吸机辅助通气,重症病人可采用叶克膜。合并肾功能障碍,可采用持续肾替换法。

表2 高流量瘘与低流量瘘治疗结果比较(%)
创口愈合是一个复杂的过程,其中任意一个阶段都可能因感染及炎性反应而停止愈合。肠外瘘病人的大量消化液自瘘口流出,在腐蚀周围皮肤的同时极易并发感染,使创口始终无法自然愈合。本研究采用球囊封堵,有效减少消化液的渗出,使瘘口自然愈合率达到56%。另有学者尝试多种方式促进瘘口自然愈合。如应用冻存胎盘膜覆盖减少局部炎症反应,促进创口愈合[8];应用负压封闭引流技术护理瘘口;应用纤维蛋白凝胶封堵低流量瘘口[9]。
对于无自然愈合趋势的肠外瘘病人,手术是必然选择。过早手术既会丧失自然愈合的机会,也会因腹腔组织严重粘连水肿,造成手术困难,术后并发症增加、死亡率上升。手术延期时间延长,也可造成术后并发症发生增加。研究报道,延期至1年以上实施手术的病人,术后再出血风险加倍;超过36周再行手术治疗,术后瘘口复发风险增加5倍[10]。因此,合理的手术时机至关重要。国外推荐手术时机一般为确诊肠外瘘6周后[11]。本研究平均手术时间为确诊后8.3周(6~16周),病人术后治愈率约 90%(11/12,91.6%)。国内任建安等[12]提出肠外瘘早期确定性手术策略。即外瘘发生后的2周内,腹腔尚未形成严重粘连。腹腔内无严重感染,无严重营养不良,无心、脑、肺、肝、肾等严重合并疾病时,行确定性手术可获较高成功率。
虽然肠外瘘病人的治疗周期长,不同病人表现的主要矛盾不尽相同,治疗较困难,但参照导向式治疗方案,积极抗感染,加强营养支持,完善瘘口护理,合理适时实施手术,通常可得到较好的预后。

