CO2激光鼓膜造孔术治疗儿童分泌性中耳炎临床疗效观察
曾薇陈美珍 傅敏仪 叶飞 陈嵘
中山大学附属中山医院耳鼻咽喉头颈外科(中山528403)
分泌性中耳炎(Otitis Media with Effusion,OME)以传导性聋及鼓室积液为主要特征,是引起儿童听力下降的常见原因之一。由于早期症状不明显及儿童的不善表达,通常不能及时发现病情,导致药物保守治疗无效,需采用外科治疗方法,如鼓膜穿刺抽液、鼓膜切开或鼓膜置管,但疗效各异。近年来随着CO2激光技术在医学领域的广泛应用,CO2激光鼓膜造孔术也被应用到儿童OME的治疗上,被认为是一种安全、简便、有效的手术方式[1-4],甚至有研究认为激光鼓膜造孔术是一种可以替代鼓膜置管术的方法[1],为了探讨以上问题,我科比较了CO2激光鼓膜造孔术及鼓膜置管术治疗儿童OME的临床疗效,现报道如下。
1 研究资料与方法
1.1 临床资料
选取2017年3月-2018年12月期间于广东省中山大学附属中山医院首次住院的儿童OME患者。入选标准:1.有听力减退、耳堵塞感或耳痛等临床症状,病程3个月以上,并经规范的药物保守治疗无效,包括鼻用激素、抗组胺药、粘液促排剂、咽鼓管吹张治疗;2.鼓室导抗图B型或者C型;3.耳镜检查示鼓膜完整、内陷或向外膨隆,呈橘黄色或淡红色,可有液平或气泡等积液征;4.6岁以上患儿行纯音听阈检查提示传导性听力损失或语频气骨导差≥10dBHL;5.排除鼻咽部肿瘤性病变及其他引起传导性听力损失的疾病,如外伤性鼓室积液、急慢性化脓性中耳炎、先天性或后天性中耳胆脂瘤等。有79例(139耳)病例入选,男53例,女26例,年龄4岁-13岁,平均年龄6.08±2.576岁,病程3个月-4年。其中有59例合并腺样体肥大,有23例合并扁桃体肥大,有15例合并慢性鼻-鼻窦炎,有1例合并鼻腔息肉,有8例合并过敏性鼻炎。按照随机数字表法将79例患者随机分为CO2激光鼓膜造孔术组(激光组)及鼓膜置管术组(置管组),激光组40例(73耳),置管组39例(66耳)。所有病例术前均进行充分的谈话并征得监护人同意签署治疗方案告知书及手术同意书。
1.2 手术方法
所有手术均由同一手术医生完成。合并有腺样体肥大及/或扁桃体肥大的患儿,因腺样体病理性肥大或扁桃体肥大引起习惯性张口呼吸、睡眠打鼾,并经多导睡眠监测明确存在阻塞性睡眠呼吸障碍,或者扁桃体有反复感染病史,需同期行腺样体切除术或扁桃体摘除术,故手术需在全身麻醉下进行。激光组:完成腺样体或扁桃体切除手术后,予75%酒精行外耳道及鼓膜消毒后,将科医人CO2激光机与蔡司手术显微镜相耦合,采用CO2激光CW激光模式、Single发射、功率为10-15W(根据患者实际情况调整),曝光时间0.2s,于患者鼓膜紧张部前下或后下打孔形成直径2mm的圆形小孔,用显微吸引器吸出鼓室内积液。置管组:完成腺样体或扁桃体切除术后,予75%酒精行外耳道及鼓膜消毒后,耳内镜下于鼓膜紧张部前下方行切开2mm,用显微吸引器吸出鼓室内积液,用专用置管器在鼓膜切开处置入美敦力T型通风管。两组术中均评估记录鼓室积液性状,如积液清亮、稀薄,容易吸出,则评定为浆液型积液耳,如积液粘稠、呈胶冻状,难以吸出,可评定为粘液型积液耳。术后常规应用抗生素3天预防感染,并根据合并症情况应用抗组胺药、粘液促排剂及鼻用糖皮质激素以改善相应症状。
1.3 观察指标及疗效评价标准
手术前后所有患儿均行电耳镜、声导抗检查,6岁以上患儿行纯音听阈检查,术后密切随访1年。激光组术后每3天-1周行电耳镜检查以记录鼓膜愈合时间;置管组术后3月左右拔除通风管。两组鼓膜愈合后即行声导抗或纯音听阈检查,术后6月行疗效评估并继续随访至术后一年以观察术后并发症发生率。疗效评价标准如下:显效:临床症状消失,鼓膜愈合完好,标志清晰,鼓室图为A型或As型,或纯音听阈检查语频气骨导差<10dBHL;有效:临床症状缓解,鼓膜完好,标志基本正常,鼓室图为A型或As型,或纯音听阈检查语频气骨导差≥10dBHL;无效:临床症状无变化或加重,鼓膜标志模糊,鼓室图为B型或C型,或纯音测听语频气骨导差≥10dBHL。有效率=(显效+有效)/总例数×100%。
1.4 统计学方法
本研究采用SPSS23.0统计学软件进行处理分析,计数资料以百分比(%)表示,计量资料以±s表示,两组患者年龄呈正态分布,采用独立样本t检验,病程非正态分布,采用U检验,两组间性别、鼓室图、合并症、两组治疗方法有效率、复发率、并发症发生率采用卡方检验。P<0.05为差异有统计学意义。
2 研究结果
2.1 两组患者临床资料的比较
两组患者的年龄、性别、病程、术前鼓室图、合并症情况比较如表1,两组间的差异无统计学意义,提示两组均衡性较好,具有可比性。
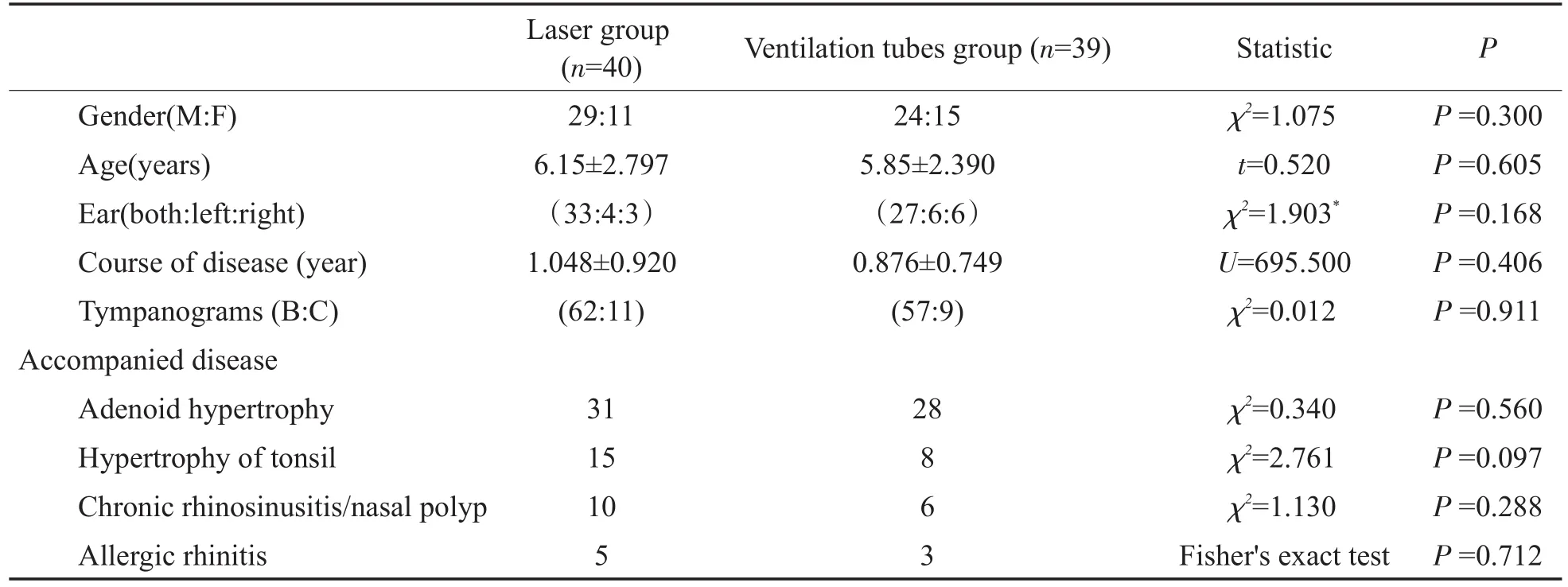
表1 激光组及置管组的临床资料比较(n=79)Table 1 Comparison of clinical data of laser group and ventilation tubes group
2.2 两组治疗有效率比较
如表2所示,术后6月激光组治疗有效率63.01%,置管组治疗有效率84.85%,两组有效率比较差异有统计学意义(χ2=8.460,P=0.004),置管组的有效率更高。

表2 激光组及置管组的治疗效果比较Table 2 Comparison of therapeutic effects of laser group and ventilation tubes group
2.3 两组术后随访情况比较
激光组鼓膜穿孔平均愈合时间为19.49±5.774天(11-38天),随访1年发现2耳出现明显的鼓膜疤痕钙化,其余并发症未发现。置管组有2耳在术后2月时通风管自行脱落,1耳出现堵管提前取管,其余患者在术后3月左右拔除通风管,有3例出现鼓膜疤痕钙化,有2耳因中耳感染出现严重耳漏,有1例出现鼓膜穿孔不愈合。激光组的并发症发生率为2.74%,置管组的并发症发生率为13.64%,两组比较差异有统计学意(χ2=5.648,P=0.017),激光组的并发症发生率更低。
术后随访,激光组有16例(23耳)发现复发并再次行鼓膜置管术。复发病例均见于同时患有合并症患者,其中有6例(8耳)合并腺样体肥大,术后鼻内镜检查发现咽鼓管咽口周围淋巴组织反应性增生,7例(10耳)合并慢性鼻-鼻窦炎,3例(5耳)合并过敏性鼻炎,并且在术后随访中仍有反复发作。置管组有4例(6耳)出现复发并再次行置管术,1例(1耳)出现于通风管堵管,1例(1耳)出现于通风管过早脱落,2例(4耳)合并慢性鼻-鼻窦炎。激光组的复发率为31.5%,置管组的复发率为9.09%,两组比较差异有统计学意义(χ2=10.549,P=0.001),激光组的复发率更高。
2.4 鼓室积液类型的治疗效果比较
根据术中鼓室积液性状,记录得浆液型积液75耳,粘液型积液64耳,治疗效果如表4所示。其中浆液型积液耳激光组治疗有效率为79.41%,置管组治疗有效率为92.68%,两组有效率比较差异无统计学意义(χ2=1.801,P=0.180)。粘液型积液耳激光组治疗有效率为45.95%,置管组治疗有效率为74.07%,两组比较差异有统计学意义(χ2=5.064,P=0.024),置管组的有效率更高。
3 讨论
分泌性中耳炎是儿童传导性听力丧失的最常见原因。国外流行病学调查显示,超过50%1岁以内的儿童以及60%2岁以内的儿童均有相关病史,1~5岁儿童常规检查鼓膜发现15%~40%患有OME,5~7岁的儿童中有超过12.9%患OME[5]。目前我国关于儿童OME的大型流行病学调查仍不足。对保守治疗无效的患儿通常采用外科手段干预,目的是清除中耳积液、改善中耳通气引流。研究认为三周的中耳通气时间对分泌性中耳炎的治疗是足够的[6,7]。然而,鼓膜穿刺或者鼓膜切开由于鼓膜愈合快,没有足够的中耳通气引流时间,容易复发。鼓膜置管是治疗OME的经典术式,它可以保持更长的中耳通气时间,通常超3个月以上,因而复发率明显减少,但是并发症多,如慢性穿孔、出血、术后耳漏、鼓膜萎缩、鼓室硬化症、胆脂瘤和化脓性中耳炎等[3,8,9]。
CO2激光鼓膜造孔术最早在1982年被Goode所介绍,认为它是可以替代鼓膜置管的治疗分泌性中耳炎的手术方式[1]。激光技术能准确定位穿孔部位,减少手术时间,提高手术的准确性和安全性[3];激光照射可在穿孔边缘形成炭化[10],延长鼓膜上的伤口愈合所需时间,使中耳的积液能更充分的排出,更能恢复咽鼓管和中耳的功能;激光的热效应可减少术区出血,促进伤口附近受损细胞的恢复,加速其新陈代谢,减少了鼓膜的慢性穿孔[11];激光是一种非侵入性非接触性的技术,可以保护中耳腔及相关结构免受可能的损伤[12],术后并发症发生率较低。本研究中有40例(73耳)儿童OME患者采用CO2激光鼓膜造孔术,术后鼓膜平均愈合时间是19.49±5.774天,提供了大概三周的中耳通气引流时间,术后6月治疗有效率为63.01%,并发症发生率仅为2.74%,远低于置管组的并发症发生率(13.64%)。此证明CO2激光鼓膜造孔术的确是治疗儿童OME的安全、有效的方法。
然而,本研究对比了激光组及置管组的治疗有效率及复发率发现,激光组的有效率更低,复发率更高,术后6月激光组治疗有效率63.01%,置管组治疗有效率84.85%,两组有效率比较差异有统计学意(P=0.004),激光组的复发率为31.5%,置管组的复发率为9.09%,两组比较差异有统计学意义(P=0.001)。类似的结果也出现在其他研究中[13,14]。在复发的病例中,我们分析发现复发病例均见于有合并症患者,其中有6例(8耳)合并腺样体肥大,7例(10耳)合并慢性鼻-鼻窦炎,3例(5耳)合并过敏性鼻炎,表明这些上气道疾病在分泌性中耳炎的复发中起作用。目前研究已明确,咽鼓管功能障碍是引起儿童OME的主要原因,而上气道疾病如腺样体肥大、慢性鼻-鼻窦炎、过敏性鼻炎是儿童OME的主要危险因素[15-17]。腺样体肥大可引起咽鼓管的机械性堵塞,其表面附着着大量的细菌生物膜,成为各种细菌积聚、繁殖的场所,可逆行至中耳腔引起中耳炎的反复发作,另外腺样体属于淋巴组织,可释放组胺、前列腺素等炎症介质,引起咽鼓管粘膜的水肿,进一步加重咽鼓管的阻塞[15]。本组病例虽然对合并腺样体肥大的患者同期行腺样体切除术,但仍有少数病例复发,通过鼻内镜检查发现该部分患者咽鼓管咽口周围淋巴组织增生肥大,咽鼓管的通畅引流功能未能彻底恢复。而慢性鼻-鼻窦炎引起的鼻腔鼻窦反复炎症,也是OME复发的危险因素。慢性鼻-鼻窦炎脓性分泌物长期刺激鼻咽部,可引起粘液纤毛运输系统的功能障碍以及咽鼓管咽口水肿,影响咽鼓管的通气功能,脓性分泌物中的病原菌也可能逆行至中耳引起感染[16],导致OME的反复发作。而变应性鼻炎通过过敏原介导肥大细胞及其它炎症细胞释放炎症介质,如组胺、白三烯、前列腺素引起咽鼓管炎症,导致纤毛运动功能减弱,延迟中耳积液的清除,导致OME的复发[17]。CO2激光鼓膜造孔术是通过鼓膜造孔来达到中耳通气引流的目的,但并未能对咽鼓管咽口周围的病变产生作用,如鼻咽部的梗阻性病变、鼻腔鼻窦的反复炎症;另外,CO2激光鼓膜造孔术提供约三周的中耳通气引流时间,如果咽鼓管咽口的梗阻性病变未能彻底解除,鼻腔鼻窦或者上气道炎症短时间内不能有效控制,或反复发作,那么,分泌性中耳炎复发的概率也会明显增高。因此,虽然CO2激光鼓膜造孔术简单、易行、安全,亦能为大多数无合并症的单纯分泌性中耳炎的患儿带来明确的疗效,但对于有合并症的儿童OME,由于激光组的中耳通气时间短于鼓膜置管术,亦不能从病因上解除咽鼓管的机械性梗阻或功能障碍,激光鼓膜造孔术不是一个好的选择,并不能完全替代鼓膜置管术,必须慎重选择。

表3 激光组及置管组术后随访情况比较Table 3 Comparison of postoperative follow-up in laser group and ventilation tubes group

表4 鼓室积液类型的治疗效果比较Table 4 Comparison of therapeutic effects of tympanic effusion type
临床中观察发现鼓室积液的性状与OME的治疗效果相关,为此,我们亦对不同鼓室积液性状的两种不同治疗方法的治疗效果进行比较,其中,浆液型积液耳激光组及置管组的有效率比较差异无统计学意义(P=0.180),而粘液型积液耳激光组及置管组的有效率比较差异有统计学意义(P=0.024),置管组的治疗效果优于激光组。这与康一等[18]的研究结果一致,他们比较了鼓膜穿刺、CO2激光打孔、鼓膜置管术治疗中耳黏液型分泌性中耳炎患儿的疗效后,发现鼓膜置管术最有效。同样,Prokopakis等[19]指出过敏史、中耳腔内存在厚鼓膜和/或高粘度液体都是激光鼓膜造孔术的禁忌证。以上说明鼓室积液的性状对选取何种手术方式有关系,浆液型积液耳中两种手术方式有效率并无差别,但考虑到CO2激光造孔术的安全、简便、并发症较低,应作为首选的术式,但是粘液型积液耳中鼓膜置管术比CO2激光造孔术更有效,应作为首选。因此,我们可以根据鼓室积液的性状,为患者选取合适的手术方式。
综上所述,CO2激光鼓膜造孔术是治疗儿童分泌性中耳炎的一种安全、有效的术式。由于儿童OME的合并症常见,发病机制复杂,手术方式亦应作出个体化调整。对于无合并症的单纯分泌性中耳炎、鼓室积液呈浆液型的,可考虑行CO2激光鼓膜造孔术,但对于鼓室积液粘稠、同时合并有腺样体肥大、慢性鼻-鼻窦炎或过敏性鼻炎等合并症的患者,CO2激光鼓膜造孔术并未能提供足够长的中耳通气时间,容易导致复发,故鼓膜置管术仍为最有效的手术方式。但考虑到CO2激光的可重复操作、简单易行、创伤少、并发症少,对此类患者仍可考虑进行多次CO2激光造孔术,以避免鼓膜置管术带来的远期不可控的并发症发生率,未来我们可以在这一问题上继续深入研究。

