剖宫产术联合子宫动脉栓塞对凶险型前置胎盘患者术中出血治疗作用的研究
马俊贤,张俊伟,陈 健,陈素娟
凶险型前置胎盘(PPP)是指既往存在剖宫产史,再次妊娠时胎盘附着于原子宫切口处,且出现前置胎盘[1]。PPP是产科常见并发症,因异常附着的胎盘通常有着较为丰富的血供,极易导致剖宫产术中大出血,若不能及时有效止血,将危及产妇生命安全,故而临床多予以此类患者子宫切除术来达到止血效果[2,3]。有研究显示,子宫动脉栓塞术(UAE)用于治疗产后大出血可显著降低失血量,但对于救治PPP患者剖宫产术后大出血的临床效果尚无一致结果[4,5]。本研究旨在观察剖宫产术联合UAE对PPP患者术中大出血的治疗作用。
1 资料与方法
1.1一般资料 选取2018年6月~2019年5月在我院行剖宫产术后大出血的PPP患者86例进行回顾性分析,依据术中止血方法的不同分为两组,将其中42例术中接受常规手段止血的患者分为对照组,将44例术中接受UAE+常规方法止血的患者分为观察组。对照组患者年龄22~41(29.37±2.36)岁;剖宫产次1~3(1.33±0.10)次;孕次1~4(1.72±0.31)次;妊娠时间32~41(36.15±1.18)周;前置胎盘类型:中央型、部分型、边缘型分别为18例、11例、13例;临床分级:Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级分别为21例、11例、7例、3例;合并粘连、植入分别为12例、20例。观察组患者年龄21~39(29.41±2.35)岁;剖宫产次1~3(1.31±0.12)次;孕次1~4(1.74±0.28)次;妊娠时间32~41(36.12±1.20)周;前置胎盘类型:中央型、部分型、边缘型分别为18例、12例、14例;临床分级:Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级分别为21例、12例、7例、4例;合并粘连、植入分别为14例、21例。两组患者一般资料具有可比性。
1.2纳入与排除标准 纳入标准:①经磁共振、超声检查确诊;②存在剖宫产史,为单胎妊娠;③妊娠≥32周;④入选者临床资料较完善。排除标准:①肝、肾功能严重损伤者;②患有呼吸系统、心血管系统疾病者;③存在产后出血史者;④患有精神疾病者。
1.3方法 两组患者术前均通过磁共振、超声检查对胎盘位置、植入的范围和深度进行判断,并确定子宫切口位置,常规检查凝血功能,并完成术前备血等准备工作。观察组患者接受剖宫产术联合UAE治疗,硬膜外麻醉满意后,经右下肢股动脉穿刺将动脉造影导管、5F血管鞘置入腹主动脉内;行下腹纵切口进腹,实施子宫下段剖宫产术(依据超声检查结果,子宫切开时需避开彩超结果显示的胎盘位置);将胎儿迅速娩出,并实施常规子宫按摩,宫腔填充纱条止血;于数字减影血管造影机下,行子宫动脉造影,观察子宫动脉及血供情况,选取明胶海绵颗粒(1~2 mm)为栓塞剂实施UAE处理;待血管造影证实栓塞成功后,将血管鞘、导管拔出,止血包扎穿刺部位;将胎盘剥离娩出后,采用温热纱垫压住剥离创面,通过宫腔填塞止血,若仍见出血,则“8”字缝合出血部位;若上述止血方法均无效者则实施子宫切除术。对照组患者接受剖宫产术和常规手段止血,手术操作及步骤同上,但不行UAE处理。
1.4评价指标 ①止血效果:术中失血量、术中输血量、术后24 h出血量,其中产后24 h出血量>500 ml则定义为产后出血。②并发症发生情况:子宫切除、产后感染、失血性休克、弥散性血管内凝血(DIC)等。③新生儿Apgar评分:主要依据肌张力、心率、皮肤颜色、对外界刺激反应、呼吸等项目评分,评分范围0~10分,得分低则窒息严重。④产后恢复指标:住院天数、月经恢复时间、恶露延续时间。
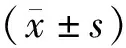
2 结 果
2.1两组患者临床指标比较 见表1。观察组患者术中失血量、术中输血量及术后24 h出血量均少于对照组,差异有统计学意义。
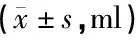
表1 两组患者临床指标比较
2.2两组患者并发症发生率及子宫切除率比较 观察组并发症发生率为9.09%(4/44),包括产后感染1例,失血性休克2例,DIC 1例;对照组并发症发生率为26.19%(11/42),包括产后感染2例,失血性休克3例,DIC 6例;观察组并发症发生率低于对照组(χ2=4.36,P<0.05)。观察组子宫切除率为2.27%(1/44),对照组子宫切除率为19.05%(8/42),观察组子宫切除率低于对照组(χ2=4.79,P<0.05)。
2.3两组患者产后恢复情况及新生儿Apgar评分比较 两组患者产后恢复情况比较,见表2。两组患者住院天数、月经恢复时间及恶露延续时间比较,差异均无统计学意义。观察组新生儿Apgar评分为(8.84±0.49)分,对照组新生儿Apgar评分为(8.78±0.53)分,两组新生儿Apgar评分比较,差异无统计学意义(t=0.55,P>0.05)。
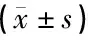
表2 两组患者产后恢复情况比较
3 讨 论
前置胎盘可依据危险程度分为凶险型、非凶险型两种,其中PPP往往合并胎盘植入,将导致反复出血,严重者将导致失血性休克[6]。剖宫产、刮宫术、多次分娩及流产均为诱发前置胎盘的常见原因,而剖宫产术为治疗PPP的重要方法,但术中出血发生风险较高,是造成切除子宫及产妇死亡的重要因素[7,8]。宫腔填塞、缝合及注射药物为传统止血方法,虽可发挥止血效果,但止血效果有限,在实施上述止血方法止血无效时需切除子宫[9]。子宫切除对产妇尤其是年轻及有生育意愿的产妇心理和生理功能将造成较大影响,也会显著增加产妇家庭经济负担[10]。有研究证实,UAE可暂时中断子宫的部分血液供给,减缓子宫血流,利于子宫腔内创面血液凝固,以达到止血效果[11]。近年来,UAE凭借微创、安全等优点逐渐在临床推广。子宫动脉上行支栓塞后,子宫可经盆腔血管脏支、壁支,完成侧支循环的创立,故对子宫供血无显著影响,不会诱发子宫缺血性坏死,不影响产后子宫恢复[12]。此外,栓塞子宫动脉后利于快速减少出血量,并可在清除胎盘组织时减轻对子宫的损伤,但UAE对医疗设备及医师手术技术要求较高。
本研究结果显示,观察组患者术中出血量、术中输血量、术后24 h出血量、并发症发生率及子宫切除率均低于对照组,两组新生儿Apgar评分、住院天数、月经恢复时间、恶露延续时间比较差异均无统计学意义。由此可见,PPP患者剖宫产术联合UAE治疗的止血效果更佳,显著减少术中出血量、术中输血量,降低对子宫的损伤及子宫切除风险,降低产后相关并发症发生率。分析原因,可能是子宫下段由子宫下行支、阴道动脉向上纵行走向的血管供应血液,出血汹涌,采取常规方法止血往往难以奏效,而UAE可阻断部分血流,减少子宫内出血量,达到快速止血的效果。同时也利于提高手术视野的清晰度,降低子宫肌层植入胎盘组织清除难度,并可保护子宫,减少子宫切除风险。UAE是除子宫切除术之外能够救治产后大出血的最后措施。临床实践证明,做好计划生育服务,避免多次流产、多产次导致的子宫损伤;严格掌握剖宫产指征,降低剖宫产率,可明显减少PPP的发病率及产后出血的发生率。
PPP患者在剖宫产手术时出血量较多,若在手术时才实施血管穿刺介入行栓塞术止血已为时较晚,但若预先实施造影栓塞将增加胎儿辐射暴露剂量,故本研究采取预先穿刺留置导管,待胎儿娩出后再实施UAE,既能达到及时止血效果,又可避免对胎儿产生辐射损伤。但若要对PPP患者实施剖宫产术联合UAE治疗时,需要术前对患者进行风险评估,以制定合理的治疗方案,并需准备两条静脉输液通路,以避免失血性休克所致的静脉穿刺困难。此外,还应密切观察患者血管穿刺部位是否出现血肿或出血等并发症,也应注意做好医护人员的自身防护,避免放射线对人体的危害。PPP治疗中以减少出血量、避免母体并发症、尽可能保留患者生育功能为主,但结合PPP发生原因,临床上应强化对PPP的预防,严格掌握剖宫产术指征,并对剖宫产患者术后再孕进行规范化、系统化产检,强化医师及患者对PPP的认识,以提升胎盘植入、PPP产前诊断效能,最大限度保障母婴安全[13]。
综上所述,PPP患者接受剖宫产术联合UAE治疗有助于降低出血量、输血量,减少并发症发生率及子宫切除率,具有推广价值。

