糖皮质激素类药物的用药误区及合理用药分析
朱信鹏
(江苏省沛县人民医院,江苏 徐州 221600)
糖皮质激素作为机体内重要的调节分子,对于机体的发育、生长、代谢等起着重要的调节作用,在临床上广泛用作抗炎、免疫抑制剂的使用[1]。一般来说,糖皮质激素往往作为紧急或危重病情的首选,具有抗炎、抗过敏、抗休克等多种作用,几乎对任何类型的变态反应性疾病都有效。
合理的应用糖皮质激素类药物对于人体有着不错的疗效,但若是长期进行用药,会导致严重的不良反应,使患者产生代谢紊乱、减弱患者机体抵抗力以及对儿童的生长发育起到抑制作用等[2]。
经调查显示,目前对于糖皮质激素类药物的使用还存在诸多不合理的现象,甚至出现滥用的情况,导致用药患者发生程度不一的不良反应,并使患者原有病情加重[3]。本文通过对我院860例患者进行调查研究,对糖皮质激素类药物的错误使用进行分析,从而制定针对性对策,合理用药,保障患者的用药安全,报告如下。
1 资料与方法
1.1 一般资料
本次研究对象为我院2017年10月~2018年10月收治的860例各科患者,其中男性533例,女性327例。所属科室为:儿科322例,呼吸科190例,妇产科121例,神经内科91例,骨科75例,其它61例。
1.2 方法
对抽取的860例患者发放问卷调查,内容包括个人自身基本信息、疾病治疗中糖皮质激素的药物名称、使用方法以及不良反应发生率等基本情况,对问卷内容进行整理,并分析结果原因,提出合理用药方案。
1.3 观察指标
将各科室糖皮质激素类药物的使用情况汇总,对易于和糖皮质激素类药物作用而发生不良反应进行观察,对用药误区进行分析。
1.4 统计学方法
对问卷调查患者的情况采用SPSS 17.0统计软件进行分析,计数资料各科室糖皮质激素类药物应用率以及不良反应发生率以n(%)表示,进行x2检验,如果p<0.05表示结果具有统计学意义。
2 结 果
2.1 各科室糖皮质激素类药物应用率
通过对我院收治的860例患者进行问卷调查,结果显示总共应用糖皮质激素类药物216例,使用率为25.12%。其中,单用一种糖皮质激素类药物有129例59.26%,两种糖皮质激素类药物联用的有67例31.02%,三种药物联用的有20例,占9.26%。调查结果表明糖皮质激素类药物单一使用概率(59.26%)明显高于两种药物联用概率(31.02%)和三种药物联用概率(9.26%),且结果具有显著性差异,差异有统计学意义(P<0.05)。而其中,儿科对于糖皮质激素类药物的使用率最高,为113例52.31%,呼吸科其次,有80例37.04%。见表1。
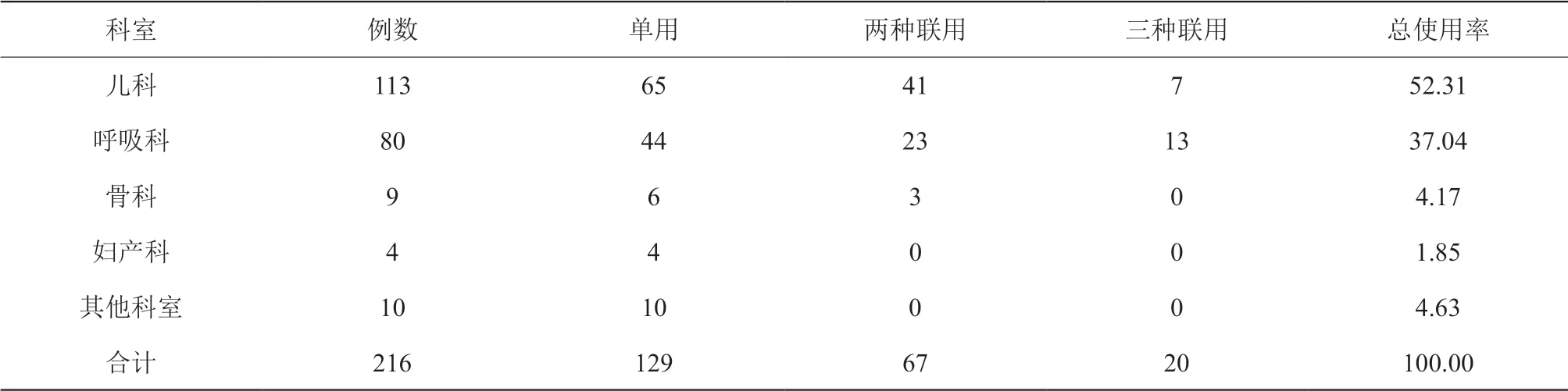
表1 各科室糖皮质激素类药物应用率(n,%)
2.2 用药后不良反应情况
在本次的调查问卷中,因为糖皮质激素类药物的联合使用不当而产生不良反应的共有62例28.70%,见表2。

表2 用药后不良反应情况[n(%)]
3 讨 论
3.1 糖皮质激素类药物的用药误区
在临床中,糖皮质激素类药物的使用范围较为广泛,能够有效缓解治疗血清病、重症支气管哮喘、过敏性休克等过敏性疾病,有着不错的疗效,但糖皮质激素类药物容易产生药物相互作用,且广泛的使用容易导致患者产生不良反应。比如降血糖药、华法林片、氢氯噻嗪等药物容易与糖皮质激素类药物产生相互作用,进而影响药物的药效,或是导致不良反应的发生,加重患者的病情[4]。
通过本次的问卷调查,对糖皮质激素类药物的使用情况进行综合分析,得出比较常见的用药误区为:①糖皮质激素类药物在慢性疾病中的使用。对于慢性疾病的治疗,合理的应用糖皮质激素类药物能够有效的缓解患者的病情病况,对患者起到良好的治疗效果,但是患者在停止用药后病情容易复发,所以在进行慢性疾病的治疗时要根据情况使用综合治疗方式,不能长期单独使用糖皮质激素类药物。②局部治疗的滥用。糖皮质激素类药物能广泛应用于过敏性疾病,具有良好的抗敏、抗感染效果,所以对于皮肤科疾病而言,糖皮质激素类药物使用较为广泛,但如果对糖皮质激素类药物进行滥用,会使患者出现红斑、皮炎等不良反应,加重患者的病情。③输液反应的预防。部分医务人员由于存在知识性误区,对于糖皮质激素类药物的抗过敏效果有着错误的认识,认为糖皮质激素类药物的使用能够预防输液反应,但尚还没有相关的研究结果证明,并且错误使用糖皮质激素类药物,还有可能导致患者出现过敏性皮疹,加重患者病况。④将糖皮质激素类药物当做抗生素使用。糖皮质药物具有良好的抗过敏、抗炎等效果,但如果将其用作抗生素药物,会使患者的机体免疫力降低,令患者病灶感染加重。⑤与其他药物的联用发生不良反应。在糖皮质激素类药物的使用过程中,由于处方医师对于药物的相互作用以及适应症掌握还存在不足,导致使用的药物产生相互作用,降低了药物的药效或引发不良反应。比如糖皮质激素类药物与肝药酶诱导剂的联用会使得机体的代谢增强,从而降低了糖皮质激素类药物的作用;而与阿匹斯林、双氯芬酸钠、吲哚美辛等药物的联用,会导致患者产生消化道溃疡或出血的不良反应,给患者带来伤害。
3.2 糖皮质激素类药物的合理应用
糖皮质激素类药物由于具有良好的抗过敏、抗炎、抗休克等多种效果,对于机体的代谢、造血系统等有着广泛的药理作用,所以如果能够科学合理的应用糖皮质激素类药物,能够有效的改善患者的临床症状,提高患者的生活质量[5]。因此,对于糖皮质激素类药物的使用,医护人员应根据患者的基础疾病、联合用药之间的相互作用以及患者过敏反应史等情况对药物的类型、用量以及使用时间等进行确定,根据规定制定合理的方案进行综合治疗,并在患者接受治疗的过程中严密监测患者有无出现不良反应,做好记录,分析不良反应发生原因,从而进行改善,减少患者停药反应和不良反应发生的概率。
本次研究通过对我院收治的860例患者的用药情况和用药误区进行分析,发现了860例患者中使用糖皮质激素类药物患者主要分布在儿科、呼吸科、妇产科、神经内科以及骨科等科室,其中儿科使用糖皮质激素类药物的患者数量最多,为113例,占使用糖皮质激素类药物患者的52.31%,其次是呼吸科,总共有80例患者使用糖皮质激素类药物,占总使用人数的37.04%。糖皮质激素类药物的不合理使用导致患者用药效果不明显或出现不良反应,给患者带来一定伤害,因此,在糖皮质激素类药物的使用中一定要注意使用方法,根据患者自身病况选择合适的用药用量及使用时间等,并对患者的用药情况进行观察,减少停药反应或不良反应的发生。另外,大剂量使用糖皮质激素类药物者不宜怀孕,而如果已经怀孕的孕妇,应当对糖皮质激素类药物进行慎用。处于哺乳期的妇女如果进行生理剂量或维持剂量的糖皮质激素类药物的使用,一般对婴儿没有明显的影响,但如果剂量加大,则不宜进行哺乳,防止因乳汁分泌的糖皮质激素影响婴儿的正常生长发育。由于长期使用糖皮质激素类药物会导致儿童的生长发育受到抑制,所以对于长期使用糖皮质激素类药物的儿童,应当密切观察其使用效果及不良反应,避免对儿童的生长发育造成的影响。除此之外,老年患者应注意糖皮质激素类药物的使用,容易发生高血压和骨质疏松等症状[6]。
总而言之,糖皮质激素类药物的使用虽然广泛,但由于其不合理情况较多,所以在使用中应当注意其用药误区,注意滥用及药物之间相互作用的情况,加强医护人员的用药知识,根据患者的自身病况制定合理的治疗方案,在尽量避免用药误区的基础上合理使用糖皮质激素类药物,降低停药反应和不良反应发生的概率。

