CPM机康复护理对胫骨平台骨折患者术后膝关节功能的影响
田烨 袁文娟
膝关节由股骨下端和胫骨上端组成,而胫骨平台则是股骨与胫骨接触面,是膝关节重要的负荷结构,骨折后直接影响膝关节功能[1-2]。因胫骨平台由松质骨组成,周围附着软组织及韧带,血供良好,骨折后多伴有软组织及韧带损伤,极易发生关节内积血等,术后早期肿胀、疼痛、活动受限明显[3-4]。因骨折的特殊性,骨折愈合及恢复期较长,临床需采取合适、规范的功能训练,以促进膝关节功能恢复,减轻疾病对日常生活的影响[5]。CPM机是一种非负重关节康复训练器,在促进关节功能恢复中具有重要作用[6]。本研究对胫骨平台骨折术后患者采用CPM机康复护理,旨在探讨其对膝关节功能恢复的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2019年1月我院收治的胫骨平台骨折患者60例为研究对象,纳入标准:经X线检查确定为闭合性胫骨平台骨折,符合Schatzker分型诊断标准[7];术后意识清醒,可正常交流;年龄≥18岁;自愿签订知情同意书。排除标准:合并大出血,或其他部位骨折,或交叉韧带断裂,或半月板损伤者;为多发性或陈旧性骨折者;合并膝骨关节炎、关节结核、骨肿瘤、痛风或严重骨质疏松者;存在精神病或精神病史者,或认知功能缺陷者。采用随机数字表法等分为研究组和对照组。研究组中男18例,女12例;年龄22~62岁,平均(43.09±8.78)岁;Schatzker分型:Ⅰ型20例,Ⅱ型10例;骨质缺损范围2.8~5.2 cm,平均(3.64±0.57)cm。对照组中男19例,女11例;年龄20~63岁,平均(43.05±8.93)岁;Schatzker分型:Ⅰ型19例,Ⅱ型11例;骨质缺损范围2.7~5.2 cm,平均(3.61±0.55)cm。两组患者性别、年龄、Schatzker分型、骨质缺损范围比较差异无统计学意义(P>0.05),具有可比性。本研究获得医学伦理委员会批准。
1.2 方法
1.2.1 对照组 实施常规术后护理。术后做好患肢情况监测,术后1周内卧床,引导患者进行简单床上活动,术后1周使用辅具下床活动,3周采用步行器进行行走训练,之后逐渐向独立行走过度,期间根据其疼痛耐受情况调整运动量;骨折患者术后1~2周以鱼、蛋、豆制品、乳制品、蔬菜为主的清淡、易消化饮食为主,术后2~4周增加高能量、高蛋白、富含维生素饮食的摄入比重,适当补钙,术后4周后增加钙、铁、锌等微量元素的补充,根据营养状况保持营养均衡。出院前根据患者情况制定阶段性饮食、训练计划,并将此计划与患者分享,促使其充分了解自身康复进程。建立微信群,患者居家康复期间通过微信远程随访,要求定期复诊。
1.2.2 研究组 在对照组基础上实施CPM机康复护理:(1)CPM机功能训练。根据患者患肢长度调节CPM机杆长度,保持膝关节与机器夹角位于同一水平线,初始活动角度为0°~30°,之后每日酌情增加5°~10°,直至增加至90°,运行速度由慢到快,每次训练60~120 min,每天2~4次,具体以疼痛耐受度为宜,持续3周。患者训练结束后在康复护理人员指导下应用辅助用具进行床边站立、原地踏步、平地步态训练、膝关节伸曲训练,每项训练15 min,每天2~4次,术后5周可增加阻力对抗训练、负重训练、行走训练,之后逐渐进行上下坡行走训练及上下楼梯训练,术后4个月开始从事力所能及的家务活动及体育活动,根据患者耐受情况增加训练强度。(2)心理护理。术后及时与患者沟通,针对性疏导不良情绪,告知术后早期持续康复训练的必要性,并详细讲解CPM机训练流程、意义,消除其不良心理。(3)穴位按摩。术后第2天开始从患肢近端向远端按摩,并取委中、膝眼、阳陵泉、梁丘、鹤顶等穴位进行按揉,每穴15~20 min,每天1次,根据患者恢复情况调整按压力度。
1.3 评价标准 (1)疼痛程度。采用视觉模拟评分法(visual analogue scale,VAS)[8]评价,采用标有刻度的标尺量化评估疼痛程度,两端分别计0分和10分,评分越高表示疼痛越重。(2)肌力水平。Lovett肌力分级[9]:优,能抗重力和充分阻力运动;良:能抗重力及一定阻力运动;一般:无法抗阻力,但能抗重力进行关节运动,或者能在消除重力姿势下进行关节运动;差:可扪及肌肉收缩但无关节运动。(3)膝关节功能。应用Lysholm膝关节评分[10],包括关节疼痛度、不安定度、肿胀度、闭锁感、跛行情况、蹲姿、爬楼梯情况、支具使用情况8项内容,总分100分,评分越高膝关节功能恢复越好。(4)日常生活能力。采用Barthel指数[11]评价,包括穿衣、洗漱、如厕、修饰、大小便控制、进食、行走、床椅转移、上下楼梯等内容,总分100分,评分越高表示日常生活能力越好。
1.4 统计学处理 采用SPSS 20.0统计学软件,计量资料比较采用重复测量设计的方差分析,计数资料比较采用两独立样本χ2检验。检验水准α=0.05。
2 结 果
2.1 术后不同时间点两组患者疼痛程度评分比较 研究组护理3,6个月后VAS评分均低于对照组,差异有统计学意义(P<0.05),见表1。
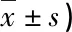
表1 术后不同时间点两组患者疼痛程度评分比较(分,
注:术后不同时间点两组患者VAS评分比较,组间、不同时间点、组间与不同时间点交互作用均有统计学意义,P<0.05。
2.2 两组患者肌力水平比较 研究组术后肌力优良率高于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者肌力水平比较(例)
2.3 术后不同时间点两组患者膝关节功能评分比较 研究组护理3,6个月后Lysholm膝关节评分均高于对照组,差异有统计学意义(P<0.05),见表3。
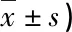
表3 术后不同时间点两组患者膝关节功能评分比较(分,
注:术后不同时间点两组患者膝关节评分比较,组间、不同时间点、组间与不同时间点交互作用均有统计学意义,P<0.05。
2.4 术后不同时间点两组患者日常生活能力评分比较 研究组护理3,6个月后日常生活能力评分均高于对照组,差异有统计学意义(P<0.05),见表4。
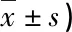
表4 术后不同时间点两组患者日常生活能力评分比较(分,
注:术后不同时间点两组患者日常生活能力评分比较,组间、不同时间点、组间与不同时间点交互作用均有统计学意义,P<0.05。
3 讨 论
骨折后关节功能的恢复不仅与骨质愈合、软组织修复情况相关,还与肌肉水平相关,若患者术后功能训练方式或时机不恰当,则会引起骨折复位丢失或肌肉萎缩等,影响膝关节活动度及稳定性,不利于恢复关节功能[12-13]。因胫骨平台功能的特殊性,骨折后内、外平台受力不均匀,若过早负重则会引起患者骨外或内髁塌陷,增加术后疼痛,影响膝关节功能恢复效果,若术后延迟活动则易引起患者膝关节僵硬,亦会对膝关节功能的恢复造成影响[14-15]。
在常规骨折术后护理干预中,患者因疼痛明显及活动限制早期多进行简单的创伤活动,之后根据骨折愈合情况逐渐增加训练量,不利于术后早期软组织及肌肉水平的恢复,影响膝关节功能恢复效果[16]。本研究结果显示,研究组护理3,6个月后疼痛程度评分低于对照组(P<0.05),肌力水平、膝关节功能评分、日常生活能力评分均高于对照组(P<0.05),说明CPM机在促进术后疼痛,缓解肌力水平及膝关节功能恢复,提升日常生活能力中具有重要作用。吕晓峰[17]研究结果显示,CPM机功能训练是一种以生物学概念为指导的康复训练模式,是在CPM机辅助下对关节术后进行早期、无痛、持续地被动训练,可在避免关节过早负重的前提下进行有效活动[18]。术后1 d即进行CPM机训练能够刺激有双重分化能力细胞转化为关节软骨,增加关节软骨代谢和营养活动,促进关节软骨及周围组织的修复,加速关节损伤处疼痛缓解及骨折愈合,增强腿部肌力水平,维持并增强关节活动度及稳定性,促进膝关节功能恢复[19-21]。本研究在术后还对患者进行持续性心理干预,能够有效缓解不良心理情绪,提高康复训练配合度,并促使其积极面对术后生活。同时,在CPM机基础上配合患肢及穴位按摩,能够进一步改善患者骨折处血液循环及代谢,并通过前期被动训练和后期多元化主动康复训练、日常生活能力训练,更好地满足骨折后不同阶段的训练需求,在促进骨折愈合、骨痂生长的同时避免术后早期关节过度负重,增强膝关节软组织等修复效果。此外,合理的营养补充是骨折愈合及软组织修复的基础,术后根据患者骨折恢复不同阶段需求进行膳食管理,能够促进骨折愈合、骨痂生长及软组织修复,改善生理健康程度,为持续性康复训练提供足够的营养供给,增强膝关节功能恢复效果,减轻关节疼痛、活动限制等对日常生活能力的影响。
综上所述,CPM机康复护理能够降低胫骨平台骨折患者术后疼痛程度,改善肌力水平,增强膝关节功能恢复效果,提升日常生活能力。

