肝素诱导的血小板减少症抗体检测在妊娠期患者中的诊断效能评价*
储赞军,马睿,任静,门剑龙(天津医科大学总医院 .妇产科,.精准医学中心,天津 300052)
肝素诱导的血小板减少症(heparin induced thrombocytopenia,HIT)是由抗体介导的肝素副作用,临床表现为血小板计数减少和高凝状态,严重者可导致血栓形成[1-2]。本课题组在前期研究中证实,HIT抗体检测联合验前概率评分可实现排除诊断和辅助诊断[3-6]。目前的研究多以呼吸、普外和心血管病患者为观察对象[5],尚未对妊娠期患者的HIT数据进行整理。本课题组在临床实践中发现HIT抗体在孕妇人群中的临床诊断效能与其他类型患者存在较大的差异。基于此,本研究对2017年10月至2020年1月收集的135例疑似HIT的妊娠期患者检测数据和临床资料进行回顾分析,旨在阐释HIT抗体在妊娠期人群中的诊断cut-off值、临床诊断效能以及预测血栓风险的能力。
1 材料与方法
1.1研究对象 收集2017年10月至2020年1月天津医科大学总医院和外院收治的疑似HIT的妊娠期患者135例,年龄(34±7)岁,孕周34±4周,入组患者包括妊娠合并自身免疫病病史、妊娠合并遗传性易栓症或血栓病史、子痫前期、宫内发育迟缓、多胎妊娠等;排除血小板缺陷性疾病、免疫性血小板减少性紫癜、严重感染和肝肾疾病。患者均使用治疗剂量的低分子肝素(依诺肝素或那屈肝素),在行血常规检测发现血小板计数减低后4 h内收集静脉血标本。根据验前概率评分(评分标准见表1),进一步分为低度临床可能性75例,中度临床可能性39例,高度临床可能性21例。全部疑似HIT患者中有34例出院诊断为HIT,其中有19例并发血栓栓塞事件(下肢静脉血栓12例,浅静脉栓塞6例,缺血性卒中1例),诊断标准包括低分子肝素给药5~10 d内或用药≤1 d(在过去31~100 d曾接触肝素)发生血小板计数减少,降幅超过基线值的50%但不低于20×109/L,没有其他导致血小板减少的原因,可出现新发血栓[1],停用低分子肝素并给予磺达肝癸钠(2.5 mg,每日1次,皮下注射给药)行替代抗凝治疗后临床情况明显改善,无新发血栓事件。选择同期于本院产科住院的健康孕妇30例作为对照组,年龄(32±7)岁,孕周34±4周,1年内均无肝素类药物用药史。

表1 HIT的验前概率评分[1]
注:低度临床可能性≤3分,中度临床可能性4~5分,高度临床可能性6~8分。
1.2标本采集 于1.8 mL静脉血标本中加入3.2%枸橼酸钠(0.105 mol/L)抗凝剂(体积比为1∶9),以2 664×g离心15 min,取乏血小板血浆,在4 h内完成HIT抗体检测。如无法及时检测HIT抗体,在采血后4 h内分离出乏血小板血浆冻存于-80 ℃或更低温度下保存至少1年。
1.3方法 采用微粒凝集法,按照HemosIL HIT-Ab[PF4-H]检测试剂盒(批号0020302700)及ACL TOP 700型血液凝固仪(美国Instrumentation Laboratoy公司)说明书定量测定HIT混合抗体,试剂盒和标准曲线均经验证校准,检测限为0~16 U/mL,超过16 U/mL的标本可进行手工稀释;采用化学发光法,按照HemosIL AcuStar HIT-IgG[PF4-H]检测试剂盒(批号00009800127)及ACL AcuStar发光分析仪(美国Instrumentation Laboratoy公司)说明书定量测定IgG特异性抗体,试剂盒和标准曲线均经验证校准,检测范围为0~128 U/mL。
1.4统计学分析 使用SPSS 17.0统计软件对数据进行分析,HIT混合抗体和IgG特异性抗体数据以中位数(四分位数)[M(P25,P75)]表示;多组间数据比较采用Kruskal-WallisH检验,两组间数据比较采用Mann-WhitneyU检验;两种HIT抗体的临床诊断效能分析采用ROC曲线,生存分析采用Kaplan-Meier曲线,风险比(hazard ratio,HR)采用Cox比例风险回归模型。以P<0.05为差异有统计学意义。
2 结果
2.1不同临床可能性的妊娠期患者HIT检测结果 各组间的混合抗体和IgG特异性抗体水平差异有统计学意义(χ2分别为56.354和55.044,P均<0.001)。见表2。

表2 不同验前概率评分患者HIT抗体检测结果
注:*,与对照组比较;△,与低度临床可能性组比较;#,与中度临床可能性组比较。
2.2HIT混合抗体和IgG特异性抗体诊断HIT的效能分析 将变量1(34例确诊患者)与变量2(101例非HIT的疑似患者和30例健康孕妇)置于同一数据集进行ROC曲线分析,结果显示,混合抗体诊断HIT的cut-off值为0.865 U/mL时,敏感性为85.3%,特异性为74.0%,ROC曲线下面积(AUCROC)为0.871(95%CI:0.809~0.934);IgG特异性抗体诊断HIT的cut-off值为0.885 U/mL时,敏感性94.1%,特异性为79.4%,AUCROC为0.931(95%CI:0.885~0.977)。见图1。

注:蓝线为混合抗体,绿线为IgG特异性抗体。
2.3合并血栓事件与未合并血栓事件患者的HIT抗体比较 19例合并血栓事件患者的混合抗体[1.74(0.46,7.66) U/mL]和IgG特异性抗体[2.04(0.35,5.88) U/mL]水平与15例未合并血栓事件患者的混合抗体[1.63(0.63,8.35) U/mL]和IgG特异性抗体1.35(0.89,3.25) U/mL]水平比较,差异均无统计学意义(U值分别为129.5和89.0,P值分别为0.652和0.063)。
2.4HIT混合抗体和IgG特异性抗体的预测血栓风险的临床诊断效能 将变量1(19例合并血栓事件患者)与变量2(15例未合并血栓事件患者、101例非HIT患者和30例健康孕妇)置于同一数据集进行ROC曲线分析,结果显示,混合抗体预测血栓风险的cut-off值为1.810 U/mL时,敏感性为47.4%,特异性为60.0%,AUCROC为0.454(95%CI:0.256~0.653);IgG特异性抗体预测血栓风险的cut-off值为1.680 U/mL时,敏感性57.9%,特异性为73.3%,AUCROC为0.688(95%CI:0.505~0.871)。见图2。

注:蓝线为混合抗体,绿线为IgG特异性抗体。
2.5生存分析结果 以1.810 U/mL作为混合抗体的cut-off值,高于cut-off值的患者(9例)与低于cut-off值的患者(10例)比较,发生血栓栓塞事件的累计概率差异无统计学意义(Log-rankχ2=0.154,P=0.694)。以1.680 U/mL作为IgG特异性抗体的cut-off值,高于cut-off值的患者(11例)与低于cut-off值的患者(8例)比较,发生血栓栓塞事件的累计概率差异亦无统计学意义(Log-rankχ2=3.647,P=0.056)。见图3。
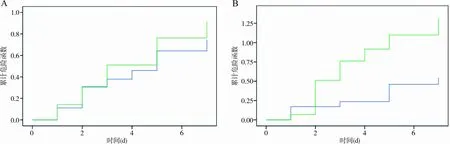
注:A,混合抗体;B,IgG特异性抗体;高于cut-off值患者(绿线)与低于cut-off值患者(蓝线)比较。
2.6HIT抗体评估血栓风险的Cox比例回归分析 采用Cox比例回归模型分析2种抗体评估血栓风险的效能,结果显示,混合抗体和IgG特异性抗体的HR值分别为0.908(95%CI:0.461~1.788)和0.616(95%CI:0.310~1.224)。见表3。
表3 用HIT抗体预测患者血栓栓塞事件风险的Cox比例回归分析

分组Wald χ2HR95%CIP值混合抗体0.0780.9080.461~1.7880.780IgG特异性抗体1.9140.6160.310~1.2240.166
3 讨论
在HIT机制中,由血小板释放第4因子(platelet factor 4,PF4)与肝素类药物结合形成PF4-肝素复合物(PF4-H)刺激免疫细胞产生HIT抗体(即抗PF4-H抗体)是该病的主要病理基础。高浓度HIT抗体再次与PF4-H结合后会特异性激活血小板表面FcγⅡA受体,并诱导血小板聚集[3,7],介导血小板栓子与血管壁表面的硫酸乙酰肝素蛋白多糖(heparan sulfate proteoglycans,HSPG)结合形成附壁血栓。同时,HIT抗体会持续刺激单核细胞释放组织因子,加重凝血紊乱[8-9]。
临床上,随着肝素类药物越来越普及应用于妊娠合并免疫性疾病、子痫前期、双胎妊娠、宫内发育迟缓的患者,HIT发生率在妊娠期人群中有升高趋势[10]。既往研究显示,2种类型HIT抗体在妊娠期人群中均呈高度敏感性[11-12]。本研究结果显示,随着临床危险度提升,妊娠期患者的混合抗体水平亦随之升高,IgG特异性抗体亦表现出同样趋势,提示HIT抗体水平与患者病情严重程度存在关联。进一步ROC曲线分析结果显示,混合抗体和IgG特异性抗体对于妊娠期患者诊断HIT的cut-off值分别为0.865 U/mL和0.885 U/mL,显著低于其他非孕患者的诊断cut-off值水平,同时混合抗体的诊断敏感性仅为85.3%,提示其排除诊断HIT的效能在妊娠期患者中也显著降低,我们考虑可能与妊娠期抗凝以低分子肝素为主,且预先形成的HIT抗体效价较低有关[13-14],而孕期血液稀释以及病理妊娠相关的自身抗体干扰是否存在影响有待进一步研究。本研究结果显示,IgG特异性抗体的敏感性为94.1%,其特异性却仅为79.4%,说明IgG特异性抗体对于妊娠期患者具有排除诊断HIT的价值。
本研究发现混合抗体与IgG特异性抗体水平在未合并血栓事件患者与合并血栓事件患者间差异均无统计学意义,而且即使采用较高水平的cut-off值(高于诊断HIT的cut-off值),亦不能改善2种HIT抗体识别血栓风险的能力。通过生存分析进一步发现,混合抗体和IgG特异性抗体的水平升高并不能提示患者发生血栓栓塞事件的风险累计概率增大,Cox回归模型也显示无论是混合抗体还是IgG特异性抗体都不具备独立预测血栓风险的能力,说明在妊娠期HIT抗体相关促凝机制可能与非孕患者存在明显的不同。
综上所述,HIT抗体检测对于疑似HIT的妊娠期患者的临床诊断效能低于其他类型患者,其中IgG特异性抗体由于敏感性高可应用于排除诊断。需要注意的是,2种HIT抗体的水平变化与血栓栓塞事件无关联,不能作为预测妊娠期患者血栓风险的评价指标。由于HIT在妊娠期人群中的发生率较低,纳入观察病例较少是本研究的不足之处,尚需进一步积累更多数据以验证本研究的结论。

