精准血糖管理集束化方案在ICU患者血糖管理中的应用效果研究
孙淑青
山东省潍坊市人民医院重症医学科,山东潍坊 261041
ICU患者病情危重,在自身疾病、大剂量用药及应激因素刺激下,易出现血糖调节功能紊乱[1]。在国外,ICU患者血糖异常发生率约为50%。我国ICU患者血糖异常发生率高达65%。随着血糖水平的升高,患者的死亡率也在逐级增加[2]。研究表明,良好的血糖控制可有效改善患者预后[3-4]。精准血糖管理集束化方案是指在ICU血糖管理过程中,采取一系列具有循证依据的优化措施,减少ICU患者血糖过高、过低及血糖波动过大等医源性并发症,达到血糖在目标范围内保持平稳的目的。目前针对血糖管理全过程的集束化方案在ICU血糖管理中应用效果的报道较少。本研究通过对ICU患者实施精准血糖管理集束化方案前后的比较,探讨精准血糖管理集束化方案对ICU患者血糖的影响。
1 资料与方法
1.1一般资料 选取本院2017年10月1日至2018年3月31日重症医学科接受持续输注普通胰岛素控制血糖的患者54例,其中男30例,女24例;年龄19~68岁,平均(44.85±12.89)岁;急性生理学与健康状况评分系统Ⅱ(APACHEⅡ)评分9~29分,平均(18.80±4.53)分。原发病:急性胰腺炎9例,脓毒症13例,重症肺炎19例,慢性阻塞性肺气肿急性发作3例,多发伤2例,脑出血2例。根据患者入ICU后出现应激性高血糖的先后顺序进行编号,然后按照随机数字表将患者随机分为观察组和对照组,每组27例。两组患者性别、年龄、APACHEⅡ评分比较,差异无统计学意义(P>0.05),见表1,具有可比性。
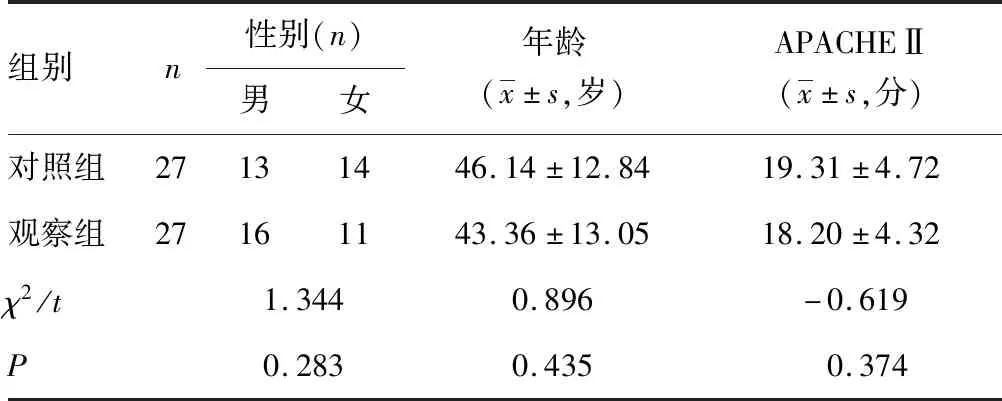
表1 两组患者一般情况比较
1.2纳入与排除标准 纳入标准:(1)年龄≥18岁,且<70岁;(2)入ICU后4 h内任意2次或2次以上随机血糖≥11.1 mmol/L时,医嘱使用普通胰岛素50 U加0.9%氯化钠溶液生理盐水50 mL进行血糖控制。(3)既往无糖尿病史。排除标准:(1)既往有糖尿病病史或者糖化血红蛋白>6%者;(2)近期接受免疫抑制剂和糖皮质激素治疗者;(3)妊娠患者;(4)患者血糖≥11.1 mmol/L时,医嘱使用胰岛素皮下注射或者口服降糖药进行血糖控制的患者。本研究已获得本院伦理委员会批准,患者或家属已签署知情同意书。
1.3血糖控制目标 根据2017年中国住院患者血糖管理专家共识[5],对ICU重症患者实施宽松血糖控制目标,控制患者血糖在7.8~10.0 mmol/L,需要干预的低血糖标准为3.8 mmol/L,血糖下降速度每小时不超过4 mmol/L。
1.4方法 符合研究入选标准的患者,入ICU后4 h内任意2次血糖(间隔1 h或以上)测得血糖值≥11.1 mmol/L时,使用0.9%氯化钠溶液50 mL加普通胰岛素50 U,利用贝朗微量注射泵持续静脉内输注。使用罗氏血糖仪进行末梢血糖监测;使用血气分析仪GEM3500进行血气血糖监测;末梢血糖仪与血气分析仪每日进行质量控制。护士均经过资质培训,具有床旁即时检验(POCT)资格。对照组采用传统血糖管理方案,观察组采用精准血糖管理集束化方案。
1.4.1传统血糖管理方案 患者血糖值≥11.1 mmol/L时,遵医嘱启动胰岛素泵治疗,护士根据医嘱进行末梢血糖监测。(1)末梢血糖标本采集环节:使用75%酒精消毒,末梢血糖采集部位、采集时机不作统一规定。(2)血糖结果判读环节:将患者末梢血糖值作为患者血糖水平的唯一参考标准。(3)胰岛素泵调控环节:护士根据上一次血糖值,调节胰岛素泵速,调节方案不作统一规定。
1.4.2精准血糖管理集束化方案 (1)末梢血糖标本采集环节:使用0.1%洗必泰消毒;末梢血采集部位首选无名指,其次食指;采血时机选择自针刺部位自然流出的第一滴血。(2)血糖结果判读环节:统一血糖失控判断标准,当患者末梢血糖值≥11 mmol/L,或者末梢血糖值≤6 mmol/L时,要同时抽取患者动脉血进行血气血糖监测作为参考。(3)胰岛素泵调控环节:参照2009年5月美国内分泌医师协会和美国糖尿病学会发布的指南及波特兰标准[6]对患者实施血糖控制优化方案。见表2。
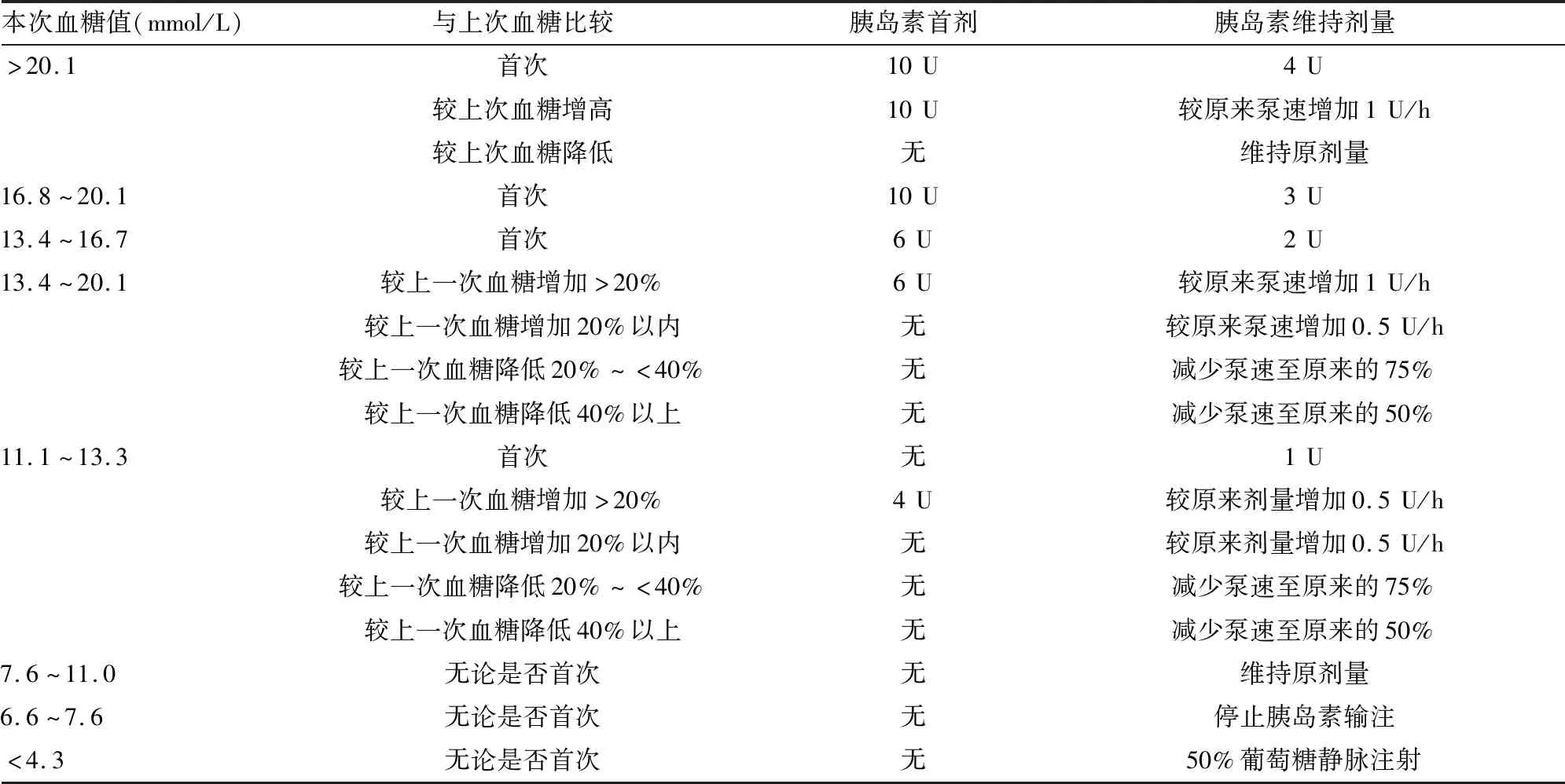
表2 血糖控制优化方案
1.5观察指标 在进行血糖控制过程中,记录高血糖发生率、低血糖发生率、血糖波动超范围发生率、以及血糖失控发生率。(1)高血糖发生率是指检查周期内,患者血糖水平≥11.1 mmol/L次数占检查周期内患者进行血糖监测总次数的百分比;(2)低血糖发生率是指检查周期内,患者血糖水平≤3.9 mmol/L次数占检查周期内患者进行血糖监测总次数的百分比;(3)血糖波动超范围百分比是指检查周期内,患者血糖波动>4 mmol/L次数占检查周期内患者进行血糖监测总次数的百分比;(4)血糖失控发生率是指检查周期内,患者血糖水平≥11.1 mmol/L、≤3.8 mmol/L及血糖波动>4 mmol/L次数占检查周期内患者进行血糖监测总次数的百分比。
2 结 果
两组患者高血糖、低血糖、血糖波动>4 mmol/L发生率比较,结果显示,实施精准血糖管理集束化方案的患者高血糖发生率、低血糖发生率、血糖波动>4 mmol/L的发生率及血糖失控发生率均明显低于对照组,差异有统计学意义(P<0.05)。见表3。
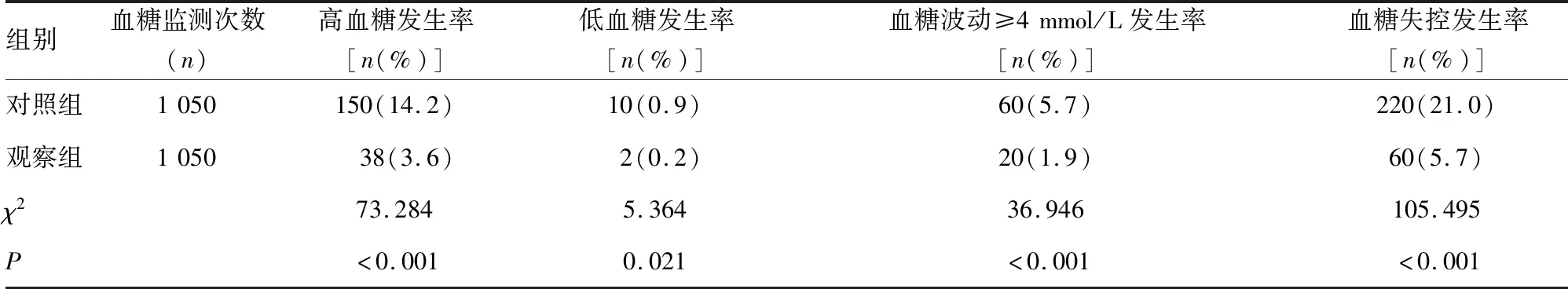
表3 两组患者高血糖、低血糖、血糖波动>4 mmol/L的发生率比较
3 讨 论
ICU患者由于严重创伤等因素的刺激,血糖不稳定,高血糖会导致患者感染不易控制、血液黏滞度增加、渗透性利尿甚至酸中毒等并发症的发生,而严重低血糖会导致患者低血糖昏迷[7],有研究表明血糖变异与重症患者病死率存在相关性。规范的血糖管理是保证ICU患者血糖稳定的重要手段[8]。目前国内外有大量关于危重患者血糖管理的研究,但均局限于血糖管理的单个环节,然而在血糖管理的全过程中,血糖值受多个环节多种因素的影响。本研究将血糖管理的三个重要环节:标本采集、结果判读及胰岛素调节的最佳实践进行集束化,减少各个环节对血糖结果造成的误差,避免血糖失控事件漏诊,采取滴定式血糖监测,规范调节普通胰岛素用量,避免了不良事件的发生。
在标本采集环节,消毒液、采血部位、采血时机是影响末梢血糖值的主要因素。首先对于消毒液的选择,目前,常用的中等水平皮肤消毒剂包括:碘伏、75%酒精、0.1%洗必泰,但是碘伏消毒会干扰比色,而且碘可与试纸中的氧化还原酶发生反应,产生误差[9]。酒精具有易挥发、易燃、刺激性、少数人过敏等缺点,而且酒精能扩张毛细血管,使血流加速,从而使局部血糖降低[10]。徐凯佳等[11]报道,0.1%洗必泰消毒效果与75%酒精效果相当,但是对试纸上的氧化还原酶无影响,对皮肤刺激性较小,因此对末梢血糖结果影响较小。本文研究对象为ICU患者,因为缺血、缺氧、水肿等原因,患者指端末梢皮肤屏障功能减弱,75%酒精更加容易渗透入皮肤并影响患者局部血液循环,观察组使用0.1%洗必泰消毒,减少了测量误差,两组患者血糖失控发生率比较,差异有统计学意义(P<0.001)。但是,由于0.1%洗必泰的待干时间明显大于75%酒精,降低工作效率,本科室通过增加末梢血糖监测仪台数,增加病区单位时间采血次数,从而提高工作效率。其次,关于末梢血糖采血部位,2011年发布的中国血糖检测指南建议清洁手后检测指腹侧面或指尖,并未明确指出采集部位[12]。毕慧敏等[13]研究显示,不同手指指端血糖值存在差异,69%的被测者无名指血糖值高于食指,25%的被测试者食指血糖值高于无名指。ICU需要频繁监测血糖,本方案采血部位,首选无名指,其次食指,以减少对单个手指的针刺伤。关于采血时机,ICU患者由于存在末梢循环不良、水肿等现象,血液流出不畅,如果采取局部挤压等方式,可能会造成血液中混入组织液,影响血糖测试结果[14],国外研究者多推荐第一滴血[15-16]。本方案要求护士待消毒液挥发后,采集自采血部位以自然方式流出的第一滴血。通过对末梢血糖标本采集消毒液、采血部位及采血时机的集束化管理,使ICU患者高血糖发生率由14.2%下降至3.6%(P<0.001)。低血糖发生率由0.9%下降至0.2%(P=0.021)。
在血糖结果判读环节,判断便携式血糖仪所测得的末梢血糖值是否真实反映患者的血糖水平至关重要。目前,反映患者血糖水平的方式包括:末梢血糖、生化血糖、动脉血糖。2012年持续输注胰岛素患者血糖管理指南[8]指出:末梢血糖由于易受患者末梢循环状况、缺氧程度、使用药物等因素影响,难以反映患者真实的血糖水平,不能作为ICU患者血糖水平的判断标准。生化血糖被认为是目前判断患者血糖水平的金标准,但是由于静脉生化血糖检验周期长,检测费用较高,难以作为指导临床适时调整用药的常规检测方法[17]。动脉血糖由于方便、及时,而且与静脉生化血糖具有很好的一致性,被认为是ICU患者血糖水平参考的主要指标[18]。但是临床上为了能够密切监测患者血糖水平,往往需要频繁监测患者血糖,末梢血糖监测仍然是目前ICU患者主要的血糖监测手段。为了减少末梢血糖监测造成的误差,本方案根据2012年持续输注胰岛素患者血糖管理指南[8]要求,当患者末梢血糖值低于6 mmol/L或高于11 mmol/L时,要同时监测动脉血糖作为参考标准,避免患者发生血糖失控时,造成漏诊。本研究结果显示血糖失控发生率由21%下降至5.7%(P<0.001)。
胰岛素泵速调控环节是患者血糖水平能否达标的关键,如果泵速调控不当,可能出现血糖波动幅度过大及长时间不能达标的后果。但是人工检测血糖和基于经验使用胰岛素调节血糖,使得临床实践中的血糖监测和控制很难达到目标[19]。据文献[20]报道,改良版波特兰草案在患者血糖控制过程中,能够减少患者血糖失控发生率。本方案在血糖控制环节,纳入改良版波特兰草案,同时进行完善,首先,明确了原有波特兰草案中关于“首次”的概念,“首次”是指入科后测得的第1次血糖或者应用胰岛素泵患者停用胰岛素1 h以上测得的第1次异常血糖;其次,增加了血糖控制档位,较原方案增加“较上次血糖上升或下降20%~<40%”两个档位,使血糖控制方案更加细化;为了增加护士使用改良版波特兰草案的依从性,同时设计血糖控制核查表,使护士避免反复计算,而是直接查找结果,并采取对应的血糖控制方案即可。经过完善的改良版波特兰草案改变了传统血糖管理方案中护士凭借经验调节胰岛素的工作习惯,使血糖波动≥4 mmol/L发生率由5.7%下降至1.9%(P=0.002)。
精准血糖管理集束化方案是一种基于危重患者血糖全过程的规范化管理,在ICU以护士为主导的血糖管理过程中,能够规范护士从血糖标本采集、结果判读、胰岛素泵速调整这三个重要环节的护理行为,减少不同层级护士由于工作能力、工作态度、工作习惯的差异而造成的血糖监测的误差,从而减少血糖失控发生率,保证患者安全,具有临床推广价值。