丙泊酚、依托咪酯用于无痛人工流产术的效果观察
朱菁菁,钱金桥
(1) 昆明医科大学附属延安医院麻醉科,云南昆明 650051;2) 昆明医科大学第一附属医院麻醉科,云南 昆明 650032)
虽然如今无痛人流手术的技术已经很成熟,无论是从手术操作或者麻醉安全的方面考虑,无痛人工流产术都是有风险的。报道称无痛人工流产术并发症发生率在百分之一以下,死亡率约百万分之七,麻醉相关的不良事件是导致疾病死亡的主要原因[1]。
临床上经典使用咪达唑仑、丙泊酚、阿片类药物(芬太尼)等药物相互配伍的方法[2]。对比上述经典麻醉方案产生的呼吸循环抑制、注射痛、躁动等副作用,依托咪酯、芬太尼提供了替代方案[3]。能维持术中的血流动力学稳定、减轻呼吸抑制、不出现注射痛[4]。同时也减少剂量依赖性的副作用[5]。
1 资料与方法
1.1 一般资料
1.1.1 病例资料纳入标准 目前的研究是一项双盲随机分组的临床研究,获得医院伦理委员会同意并签署知情同意书。从2017 年6 月至12 月共有277 名健康的(美国麻醉医师协会ASA) 分级Ⅰ~Ⅱ级的女性患者,自愿要求昆明市延安医院呈贡医院行无痛人工流产术,签署知情同意被纳入研究。患者血常规,尿常规、白带常规,肝肾功能检测结果无异常。年龄20~45 岁,体重46~78 kg,身高150~170 cm。
1.1.2 排除标准 丙泊酚或脂肪牛奶过敏、拒绝参与研究、严重心、肺、肝、肾功能不全、肾上腺功能不全、阻塞性睡眠呼吸暂停综合征(严重打鼾、反复呼吸暂停疾病史或IBM大于35)、精神疾病、乙醇与药物滥用史等合并症。通过问询获得患者资料,包括年龄、身高、体重、药物过敏史、手术麻醉史、基础疾病、治疗用药史、晕动史、确认空腹及初步诊断[6]。
1.2 实验分组与处理
1.2.1 麻醉前处理 所有无痛人工流产术的由同一个经验丰富的妇产科医生操作,麻醉由同一个麻醉医师进行。患者术前均禁食6 h、禁饮4 h,并无术前用药。所有患者入室后右手或左手背静脉穿刺置管,术前鼻导管吸氧气(3 L/min)。常规无创血压监测(2 min 一个周期)、心电图(三导联)、血氧饱和度。患者入室后连续监测无创血压3 次,以最低的血压作为基础血压。在入室15 min 内最低心率作为基础心率。
1.2.2 实验分组 采用随机数字表法将患者分为四组(每组60例)。P 组芬太尼+丙泊酚;E 组芬太尼依+托咪酯;PE 组芬太尼+丙泊酚+依托咪酯;EP 芬太尼+依托咪酯+丙泊酚。
1.2.3 麻醉诱导方法、流程 四组患者均诱导前使用芬太尼1 μg/kg,给药时间超过30 s,2 min 后按分组给药。P 组:2 mg/kg 丙泊酚单独使用;E组:0.2 mg/kg 依托咪酯单独使用;PE 组芬太尼:先1 mg/kg 丙泊酚后0.1 mg/kg 依托咪酯;EP 组:先0.1 mg/kg 依托咪酯后1 mg/kg 丙泊酚;在诱导结束后,立刻开始手术操作。如果患者出现体动按组分配,补充为1.5~3 mL。患者术后在恢复室进行复苏及监测。由护士记录所有时间点、监测到的生命体征、术后并发症及恢复情况。
1.2.4 麻醉用药及检测记录 监测患者的心电图、心率、无创血压、脉搏氧饱和度在整个操作过程中。生命体征记录基础生命征水平(T0)、麻醉诱导(T1) 及手术开始后2 min(T2)、4 min(T4)、6 min(T6)、8 min(T8)、10 min(T10) 时。包括:SBP、DBP、MAP、HR、SpO2、并记录术中术后出现:低血压、呼吸抑制、辅助通气设备使用情况、血管活性药物等使用情况、ST 段改变、心律失常、传导阻滞等。同时记录患者术中、术后不良反应:恶心呕吐、肌阵挛、烦躁。
记录如下时间点:麻醉开始(静脉第一次给药)、手术开始时间(扩阴器进入)、手术结束时间(扩阴器取出)、麻醉诱导时间(从静脉第一次给药至睫毛反射消失)、苏醒时间(从呼叫病人开始至睁眼时间)、恢复时间(从睁眼至到达离院状态)。
1.2.5 不良反应及并发症 呼吸抑制定义为:每分钟呼吸频率小于9 次,或SpO2小于90%。术中如果血氧饱和度低于95%,为轻度呼吸抑制,抬起下巴,打开气道,将氧流量调升至5 L/min;如果血氧饱和度低于90%立即面罩辅助加压给氧30 s,为重度呼吸抑制。如若血氧饱和度持续下降至80%,面罩供氧无效,考虑口咽通气道或气管插管。记录干预措施包括:加大氧流量、托下颌、呼吸停止、面罩辅助加压给氧、口咽鼻咽通气道使用、气管插管。
低/高血压定义为:血压下降/上升超过基础血压30%或收缩压小于80 mmHg/大于160 mmHg,给;如若术中出现低血压,静脉给予肾上腺素5 μg/次并记录;血压降低/升高定义为:血压下降/上升超过基础血压20%,如若术中出现血压降低/升高,静脉给予麻黄素5 mg/硝酸甘油2.5 mg 并记录。干预措施包括:加快输液、血管活性药物应用/加深麻醉、硝酸甘油应用。
不良反应包括:烦躁(短暂和不自主抽动的肌肉颤动)、术后恶心、呕吐。
肌阵挛定义为麻醉诱导中或诱导后出现的患者不自主肌肉痉挛,或肢体抽搐。使用3 点法标记,没有出现肌阵挛记录0,出现轻度肌阵挛标记1,重度肌阵挛需要暂停手术标记2。干预措施为静脉给与丙泊酚2~4 mL、暂停手术操作。
术中烦躁定义为出现无自主身体运动。无自主身体体动:吞咽标记1;轻微运动(对人流手术无影响) 标记2;剧烈体动导致暂停手术标记3。干预措施包括:加深麻醉、暂停手术。使用3 点法标记,没有出现烦躁记录0,出现轻度烦躁标记1,重度烦躁需要暂停手术标记2。干预措施为根据分组静脉给与2~4 mL 静脉麻醉药。
术后恶心呕吐,使用的是4 点法,没有出现术后恶心呕吐标记0,仅出现恶心没有呕吐标记1,轻度呕吐(离院前呕吐次数小于3 次) 标记2,重度呕吐标记3(为持续重度呕吐,次数大于3 次)。
1.3 统计学处理
应用SPSS17.0 对数据进行处理,计量资料采用均数±标准差() 表示组间比较采用单因素方差分析;比较采用重复因素方差分析,P<0.05为差异有统计学意义。计数资料采用卡方检验,P<0.05 为差异有统计学意义。
2 结果
2.1 患者一般情况
选择本院需行无痛人工流产术277 名健康的(ASA) 分级Ⅰ~Ⅱ级的女性患者,被纳入研究,37 名患者不符合标准被排除。240 名患者纳入分组研究。四组患者年龄、BMI、孕周情况没有差异(P>0.05)。患者ASA 分级情况无差异(P>0.05)。四组患者年龄、BMI、孕周情况没有差异(P>0.05),情况对比见表1。
患者在手术前生命体征:基础收缩压、基础舒张压、基础平均动脉压、基础SpO2、基础HR 情况对比见表2。术前EP 组基础SpO2显著高于P组;术前EP 组基础HR 显著高于PE 组;
2.2 患者血流动力学情况
P 组MAP 显著降低,下降水平大于其余3 组。T0 时间点四组患者SBP、DBP、MAP 无明显差异,即基础血压四组患者无明显差异。T1、T2、T4、T6 这4 个时间点,均是P 组MAP 下降幅度大。在诱导期间仍然是P 组血压下降幅度最大。其中P组T2 时SBP、T4 时MAP、T6 时SBP、DBP、MAP,血压显著下降(P<0.05)。P 组血压持续下降从麻醉诱导期至手术结束。血压持续低甚至T6、T8、T10。联合用药组优于单独用药组,其中EP组血压变化最为平稳。四组患者血压变化具体情况见表3。
P 组血压下降在血压下降发生率中占比48.6%;P 组低血压在低血压发生率中占比43.9%。P 组患者血压下降及低血压发生率在四组中均为最高。由于低血压发生频繁,麻黄素使用在P 组最多,四组患者术中低血压发生没有显著差异(P>0.05)。PE 组低血压发生率最低,在麻醉诱导及手术期血压均最为平稳。
四组患者在麻醉手术期间均有不同程度的心率下降,术前EP 组基础HR 显著高于PE 组(P<0.05)。但在麻醉诱导期,四组患者PE 组心率变化平稳,诱导期P 组心率显著降低(P<0.05),明显低于其余3 组。其余3 组在T1 时间心率变化无差异。但心率下降时限有所区别,P 组心率下降主要是在T1,即麻醉诱导期。E 组心率下降主要是在T2 手术开始后。我们认为与依托米酯起效时间长有关。EP 组、PE 组心率变化在麻醉诱导及手术中变化无差异。联合用药组优于单独用药组,但联合用药组由于术前基础心率差异过大组内比较无效。四组患者在手术不同时间点HR 变化情况见表4。
四组患者中,心动过缓发生率小于心动过速。P 组和E 组心动过缓和心动过速的发生率显著高于联合用药的EP 组和PE 组。其中P 组心动过缓发生27 列(45%) 显著高于其余三组(P<0.05)。四组患者中3 个病人使用阿托品。
2.3 四组患者呼吸系统情况
四组患者组内比较SpO2平均值,P 组均值显著低于其他3 组(P<0.05)。四组患者SpO2在T0、T1、T2 时间段显著降低,即麻醉诱导及手术开始2 min 为患者呼吸抑制的高峰期。手术开始T2~T6 时间点血氧饱和度逐渐回升。四组患者血氧饱和度变化具体情况如表5。
在T2 时间点,即手术开始2 min,P 组SpO2显著低于EP 组(P<0.05)。T2、T6 时间点E 组SpO2显著低于PE 组(P<0.05)。
四组患者手术中呼吸抑制发生情况见表6。四组患者在ASAⅠ~Ⅱ级患者中低血压和轻度低氧血症和严重低氧血症发生率均为P 组最高。P 组呼吸抑制发生率高达21.7%,其中EP 组重度呼吸抑制没有发生。虽然E 组SpO2显著降低,但E 组轻度及重度呼吸抑制发生率均不高,依托米酯对呼吸系统影响较轻微,SpO2降低达不到呼吸抑制[7]。
对比体重大于70 kg 的患者,四组患者重度呼吸抑制发生率P 组最高(P<0.05)。在四组患者中年龄35~45 岁区间,低血压,轻度低氧血症发生率均为P 组较高。45 岁以上患者中,低血压和轻度低氧血症及严重低氧血症发生率也为P 组发生率高。其中特别是重度呼吸抑制,P 组发生率显著高于其余3 组(P<0.05)。
四组患者中,对于轻度及重度呼吸抑制患者,进行托下颌操作的比例,P 组最高16%。其中简易呼吸器辅助呼吸患者P 组高达9%。四组患者EP 组轻度呼吸抑制及重度呼吸抑制发生率均较低。临床实验观察得出,四组患者呼吸抑制持续时间为手术开始2 min,持续时间明显低于循环抑制,但由于重度呼吸抑制的发生任为威胁患者生命安全的首要因素,需引起主要注意。
2.4 四组患者副作用情况
四组患者术后恶心呕吐情况如表7。其中联合用药的PE 组和EP 组发生率低,优于单独用药组。其中E 组中45y 更易发生恶心呕吐。四组患者恶心呕吐发生情况的比较见表7。
P 组和PE 组没有出现肌阵挛,E 组肌阵挛发生率高达35%。EP 组虽也有发生但发生率低,仅为1.7%,且为轻度,不影响手术操作。
2.5 患者术后情况观察对比
四组患者手术时间,EP 组(7.23±1.8) s 显著高于其余三组(P<0.001)。四组患者苏醒时间最长为P 组(P<0.05)。联合用药组苏醒时间比单独用药组显著减少。特别是PE 组患者苏醒时间(20.21±5.0) s 优于单独用药组(P<0.05)。
患者从手术结束恢复至各项指标到达离院标准时间,联合用药的EP 组及PE 组显著缩短。也证实了联合用药组优于单独用药组。其中P 组共计加药次数17 次。加药次数及用药量较多,可能与患者术中烦躁有关。E 组共计加药次数9 次。PE 组共计加药次数10 次。EP 组共计加药次数24次,EP 组主要是由于手术时间较长。联合用药组比较,虽然EP 组用药量显著增加,手术时间显著延长,但患者苏醒及恢复时间比PE 组加快。EP在苏醒及恢复方面显著优于PE 组。其中P 组药量大于90 mg 更容易出现低血压、心动过缓、严重低氧血症,但EP 组没有这样的差异。
3 讨论
丙泊酚在诱导过程中呼吸暂停发生率高,持续时间高达6 s,需要辅助通气严重威胁患者生命安全[8]。依托咪酯也有不良反应但因其可预防和短暂,所以特别适用于有心脏或呼吸系统疾病的患者[9]。本研究表明P 组血压下降是持续性的,丙泊酚血压持续下降从麻醉诱导期至手术结束,麻黄素也在P 组使用最多。依托米酯对比丙泊酚在呼吸循环方面有优势。笔者联合丙泊酚及依托米酯用于无痛仍流产术,减轻各类计量依赖型副作用[10]。研究表明联合用药组血流动力学更为平稳,由于依托咪酯具有轻微的血管舒张作用,可改善冠状动脉的血流量,在冠心病或休克患者中更安全[11]。联合用药组特别PE 组仅在麻醉诱导期轻微血压下降,手术开始后血压回升至基线水平,印证了联合用药的组的安全。同时联合用药组组内对比,PE 组低血压发生率最低,血流动力学影响优于EP 组。
表1 四组患者一般情况比较()Tab.1 Comparison of the basic information among four groups ()
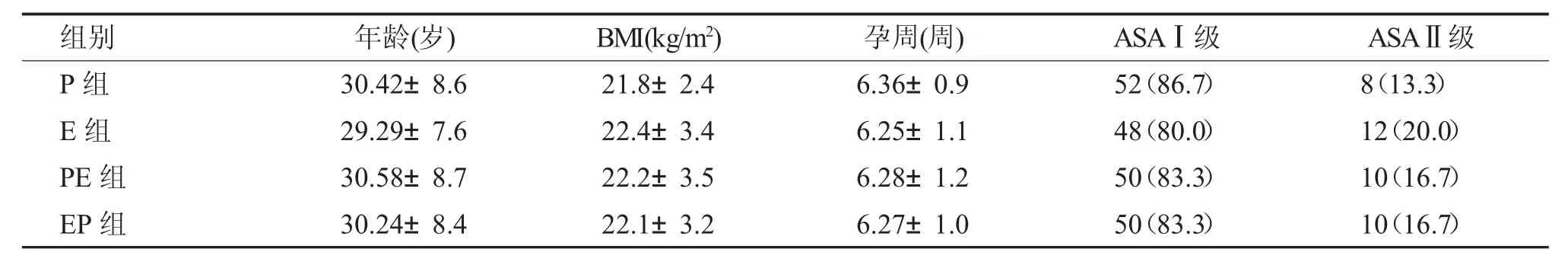
表1 四组患者一般情况比较()Tab.1 Comparison of the basic information among four groups ()
表2 手术开始前生命体征情况比较()Tab.2 Comparison of the vital signs before the operation among four groups ()
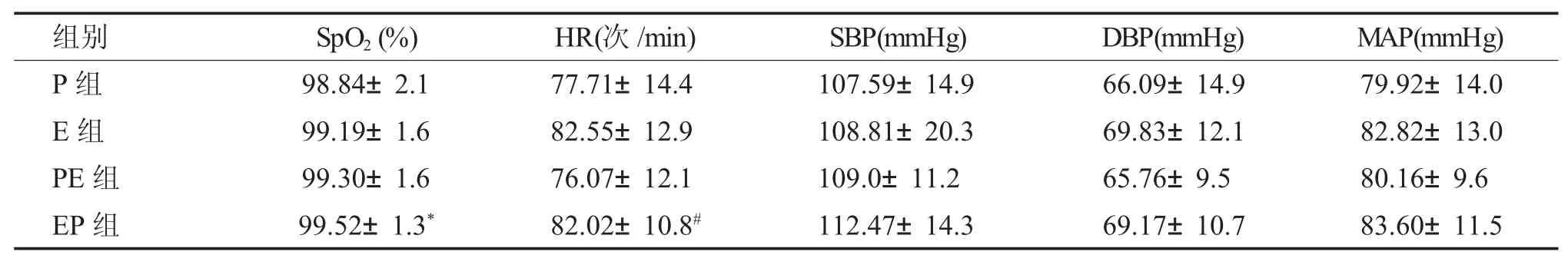
表2 手术开始前生命体征情况比较()Tab.2 Comparison of the vital signs before the operation among four groups ()
与P 组比较,*P<0.05;与PE 组比较,#P<0.05。
表3 四组患者在手术不同时间点MAP 变化比较[(),mmHg]Tab.3 Comparison of the MAP at different times among four groups [(),mmHg]
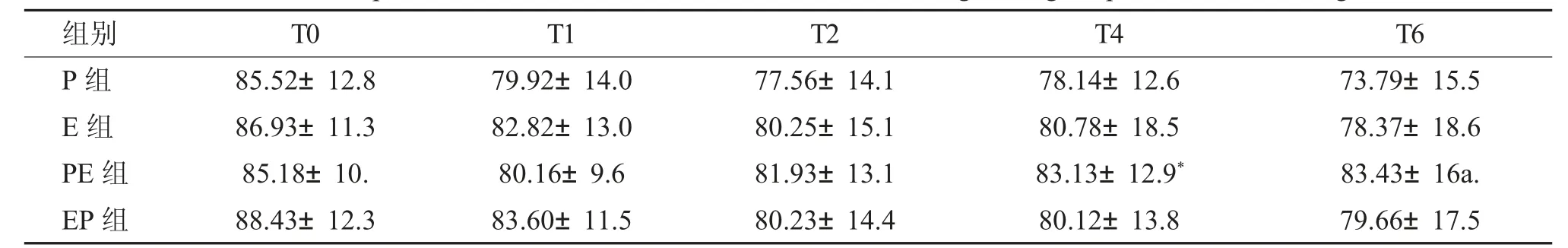
表3 四组患者在手术不同时间点MAP 变化比较[(),mmHg]Tab.3 Comparison of the MAP at different times among four groups [(),mmHg]
与P 组比较,*P<0.05。
表4 四组患者在手术不同时间点HR 变化比较[(),次/min]Tab.4 Comparison of the HR at different times among four groups[(),次/min]
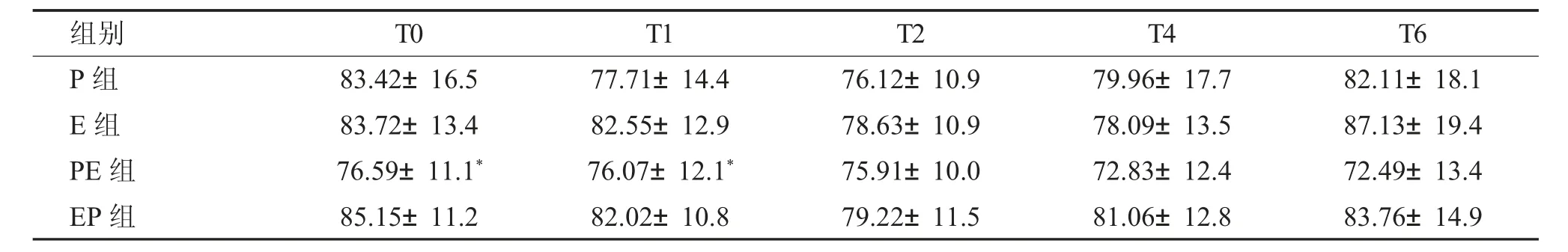
表4 四组患者在手术不同时间点HR 变化比较[(),次/min]Tab.4 Comparison of the HR at different times among four groups[(),次/min]
与P 组比较,*P<0.05。
表5 四组患者在手术不同时间点SpO2 变化比较[(),%]Tab.5 Comparison of the SpO2 at different times in four groups[(),%]
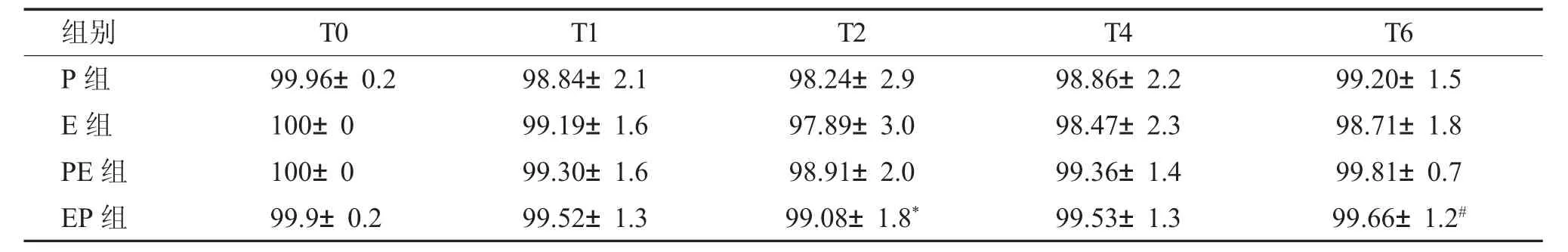
表5 四组患者在手术不同时间点SpO2 变化比较[(),%]Tab.5 Comparison of the SpO2 at different times in four groups[(),%]
与E 组比较,*P<0.05;与P 组比较,#P<0.05。
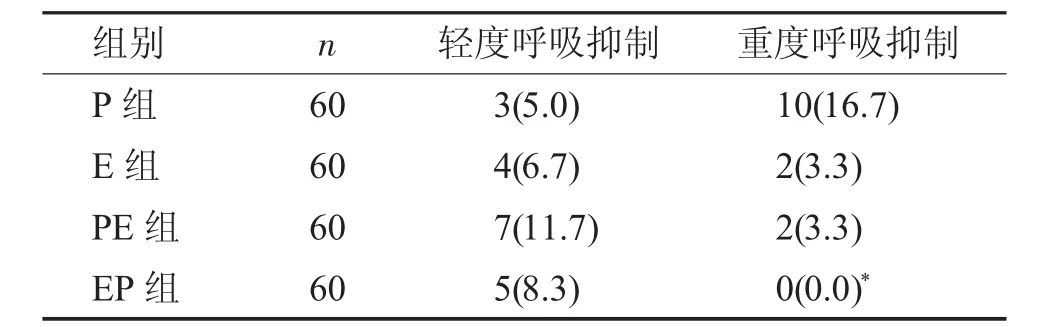
表6 四组患者手术中呼吸抑制发生情况的比较[n(%)]Tab.6 Comparison of the respiratory depression rate among four groups [n(%)]
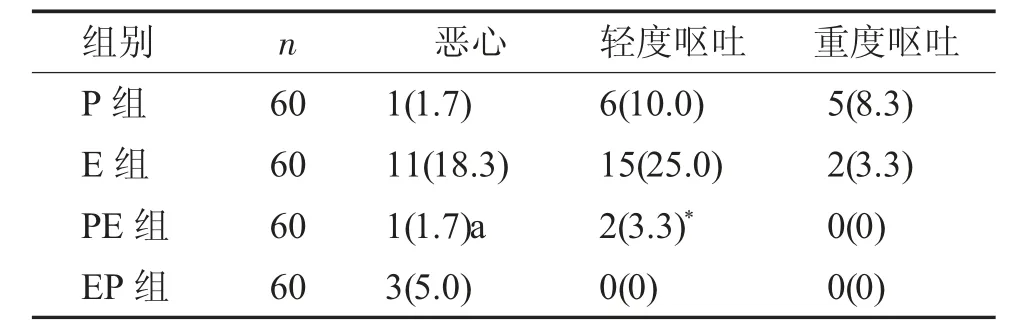
表7 四组患者恶心呕吐发生情况的比较[n(%)]Tab.7 Comparison of the nausea and vomiting rate among four groups [n(%)]
P 组心率下降主要是在麻醉诱导期,E 组心率下降主要是在手术开始后,这可能与依托咪酯起效高峰时间比丙泊酚长所致[12]。其中联合用药组PE 组,在HR 稳定上优于EP 组,可能由于PE 组基础心率低。
丙泊酚对呼吸系统的影响与用药剂量和给药速度有关,过量的丙泊酚或快速的输注速度可能导致呼吸频率和潮气量的降低,最终导致缺氧[13]。此外,在P 组中年龄>45 或ASAⅡ级的患者更有可能出现低氧血症,部分患者需要氧气面罩,抬起下颌甚至简易呼吸气辅助呼吸。辅助通气的干预措施延长了手术时间。降低了无痛人工流产术的效率和安全。依托咪酯对呼吸作用无明显影响,药物安全性范围远大于丙泊酚。
在诱导过程中,P 组SpO2显著降低。依托咪酯和丙泊酚联合使用尤其对高危患者对呼吸系统有好处[14]。手术开始2 min 为患者呼吸抑制的高峰期。与HR 变化趋势一样手术开始2 min 后SpO2逐渐回升。在四组患者中体重大于70 kg 的患者、年龄35~45、45 岁以上患者中特别是重度低氧血症发生率P 组最高。低血压和轻度低氧血症及严重低氧血症发生率均为P 组发生率高。P 组重度呼吸抑制占比明显高于其他组,重度呼吸抑制无疑是威胁患者生命安全的重要因素。单独用药依托米酯在呼吸循环方面由于丙泊酚。
恶心呕吐也是依托咪酯的常见不良反应,这也是影响无痛人工流产术患者满意度的主要原因[15]。四组中E 组中年龄大于45 岁更易发生恶心呕吐,因年龄大于45 岁及女性都是恶心呕吐的独立危险因素[16]。研究表明,丙泊酚有预防恶心呕吐的作用[17]。单独用药组在恶心呕吐方面丙泊酚优于依托米酯。由于丙泊酚和依托米酯各有优缺点,其副作用大多数为计量依赖型[18]。这也是我们联合用药的目的,通过减少各自的计量,减轻甚至取出部分不良反应。对比单独用药组联合用药组恶心呕吐发生率低。
丙泊酚组出现患者术中烦躁,发生率高达11.7%,部分患者需要大量药物镇静。注射依托咪酯可以帮助降低身体运动的发生率,这在年轻患者中更为常见。本研究中术中烦躁发生率高可能与实验使用国产丙泊酚有关。因依托咪酯通过降低脑血流,脑内压和脑氧代谢,发挥神经保护作用,更推荐用于短小门诊手术[19]。肌肉震颤可以干扰持续监控,研究中没有引起任何不良反应包括术后肌痛。由于无痛人工流产术手术时间短,依托咪酯低剂量,肌阵挛是暂时和轻微的,并没有影响医生在手术期间的操作。本研究中,笔者单独使用的依托咪酯组,肌阵挛发生率高达23.3%。肌阵挛的发生率与依托咪酯的剂量有关,可通过使用减少剂量联合丙泊酚减轻,进一步支持使用依托咪酯联合丙泊酚的麻醉方案。
依托咪酯最重要的副作用之一是肾上腺皮质抑制,本研究的局限性是笔者没有测量血浆皮质醇和促肾上腺皮质激素水平[20]。然而我们没有观察肾上腺皮质抑制的临床表现,如严重低血压和心率失常等。依托咪酯的肾上腺皮质抑制作用得到广泛的关注,有一种常见的观点认为,通过静脉注射来诱导使用依托咪酯只会使血液中的药物浓度瞬时升高,其对肾上腺皮质功能的影响是短暂的,可逆的,患者可以迅速恢复[21]。然而正如已经证实的,肾上腺皮质抑制主要发生在长时间的高剂量的输注中,现如今依托咪酯的使用正在增加,因此他可以在短小门诊麻醉的正常人群中安全使用。
依托米酯的恢复时间长于丙泊酚,虽然E 组患者的血流动力学稳定,合作睁眼恢复均较快,但恢复时间增加,因为患者有持续的恶心和呕吐。增加了休息随访时间从而提升离院时间,同时也降低患者总体满意度。P 组恶心呕吐减少可能与丙泊酚的预防恶心呕吐作用有关,在联合用药组中恶心呕吐并不严重,并没有延迟出院。同时联合用药组优于单独用药组。在目前的研究中,丙泊酚的睁眼时间相对依托米酯是快的。
对比以上结果,联合用药组在血流动力学、呼吸抑制、心律失常、恶心呕吐、肌阵挛、苏醒时间,优于单独用药组。其中EP 组在恶心呕吐、减轻呼吸抑制用药量方面优于PE 组。但在术中烦躁恢复时间PE 组有优势。特别是在手术平均时间延长1.56s 的情况下EP 组用药更少,循环更稳定。联合用药组在MAP、肌阵挛、术中烦躁、SpO2方面没有差异。在无痛人工流产术中,依托咪酯联合丙泊酚是种较好的麻醉组合。笔者已经证实使用依托咪酯联合丙泊酚适合麻醉诱导,联合用药比单独使用的血流动力学和呼吸系统并发症更少,同时副作用较少,能快速恢复并提高满意度[21]。联合用药中依托米酯和丙泊酚的先后使用并未出现显著优势组,各有优缺点,临床使用中建议个体化麻醉方案。
研究显示联合依托咪酯、丙泊酚对血液循环的影响较小,在无痛人工流产术中比单独使用丙泊酚更安全。原因如下:(1) 丙泊酚的总用量减少,并通过添加依托咪酯达到镇静深度;(2) 依托咪酯对血液循环的影响小于丙泊酚。
本研究受到许多限制,首先,目前的研究不是多中心研究,进一步的研究应该在多个地点进行。虽然该研究支持了一种假说,即使依托咪酯和丙泊酚的联合使用减少了依托咪酯和丙泊酚的副作用,其对安全性的支持和恢复影响最小,但需要多中心更大的试验来证实这些差异。其次是缺乏患者满意度和术后疼痛的额外数据。仍需进一步实验。更大的多中心的实验需要用来检测差异来证实这些发现。

