不同血液净化模式对治疗脓毒症多脏器功能衰竭的疗效分析
何亚丽,张相成,刘 宏,王新刚,邵炜慧
平顶山市第一人民医院,河南 平顶山 467000
脓毒症是临床上常见的一种疾病,有较高的发病率和死亡率,且并发症较多且严重[1]。目前对脓毒症的治疗方式可采用血液净化治疗,该方式可有效清除脓毒症患者体内的炎症介质,从而有效降低并发症的发生几率,改善患者的预后,是临床上常见的一种常规治疗方式。而针对脓毒症合并多脏器功能衰竭的治疗,血液净化治疗是常用方式之一,其治疗方式多样,可选择血滤、血灌和血浆置换等模式[2]。本文的目的旨在研究分析不同的血液净化模式治疗脓毒症合并多脏器功能衰竭患者的临床效果。
1 资料与方法
1.1 一般资料
将于2017年1月—2018年11月间在平顶山市第一人民医院治疗的脓毒症多脏器功能衰竭患者60例作为研究对象。纳入标准:(1)年龄35~80岁者;(2)确诊为脓毒症多脏器功能衰竭,且均表现出少尿、水肿、低氧血症和血肌酐增高等现象者;(3)此研究患者和家属知情同意,并经医院伦理委员会批准。
按随机数字法将60例患者分为对照组和观察组,每组30例。对照组,男女比例为17∶13,年龄35~77岁,平均年龄为(57.43±11.25)岁。观察组,男女比例为19∶11,年龄38~80岁,平均年龄为(57.21±11.76)岁。两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组患者入院后均接受血液净化治疗,选用仪器为CRRT机(百特公司生产)和AV600S血滤器和股静脉置管,置换液配方的稀释比例为3∶2,血流量为200~250 ml/min[3]。
对照组患者接受连续性静脉-静脉血液滤过治疗,置换液的剂量为45 ml/(kg·h),治疗时间为48 h[4]。
观察组患者接受脉冲式高容量血液滤过治疗,初期置换液的剂量为90 ml/(kg·h),连续治疗8 h后,更改置换液剂量为45 ml/(kg·h),继续治疗16 h,此为1个循环周期,连续治疗两个循环周期[5]。
1.3 观测指标
两组脓毒症多脏器功能衰竭患者的临床治疗效果,患者的相关临床指标,包括有动脉血氧分压与吸入气氧浓度的比值(PaO2/FiO2)、平均动脉压(MAP)、心率(HR)、血尿素氮(BUN)。
1.4 统计学方法
数据采用SPSS 22.0软件进行统计学分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料用例数和百分比(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
观察组患者的PaO2/FiO2显著高于对照组,而MAP、HR和BUN均要低于对照组患者,差异有统计学意义(P<0.05),见表1。
表1 两组患者的相关临床指标(±s)
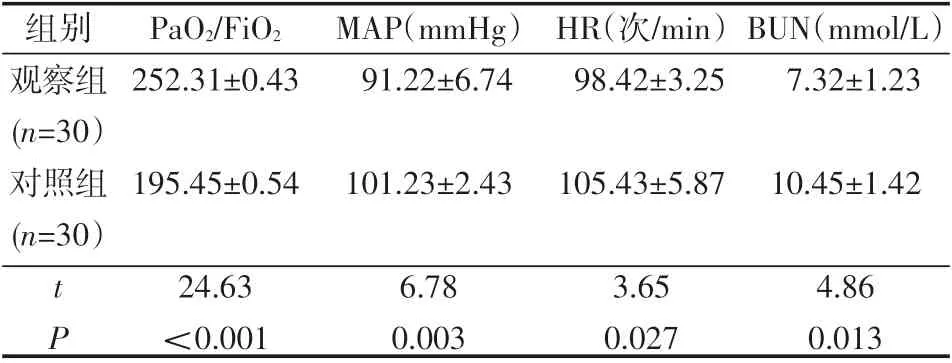
表1 两组患者的相关临床指标(±s)
组别观察组(n=30)对照组(n=30)PaO2/FiO2 252.31±0.43 MAP(mmHg)91.22±6.74 HR(次/min)98.42±3.25 BUN(mmol/L)7.32±1.23 195.45±0.54 101.23±2.43 105.43±5.87 10.45±1.42 tP 24.63<0.001 6.78 0.003 3.65 0.027 4.86 0.013
3 讨论
目前对脓毒症合并多脏器功能衰竭的治疗,关键是清除炎症因子,炎症因子在疾病的发展过程中起到较为重要的作用[6]。在临床上脓毒症合并多脏器功能衰竭的治疗,常采用血液净化治疗方式,该方法可以通过对流原理或者弥散原理清除患者体内的炎症因子,目前最常用的血液净化模式主要为连续性静脉-静脉血液滤过治疗模式和脉冲式高容量血液滤过治疗模式[7]。
研究资料[8]表明,血液净化治疗对炎症因子的清除效果和治疗中所采用的剂量及治疗方式存在一定的关联。通常采用的治疗剂量为45 ml/(kg·h),其清除炎症因子的效果有一定的局限性。而采用脉冲式高容量血液滤过治疗模式,置换液的剂量一般为80~100 ml/(kg·h),其容量较高,因此清除炎症因子的效果远比前者要强,同时可有效游历间隙中的炎症介质以及细胞因子[9-10]。不仅如此,在临床应用脉冲式高容量血液滤过治疗模式,在开始的8 h内,炎症因子的清除效果迅速,可有效减轻脓毒症后期的瀑布样效应,甚至可以阻止瀑布样效应,有效降低患者并发症的发生率,提高生存率[11-12]。在接下来的16 h内,置换液的容量变为低容量,患者血液中的炎症因子浓度处在一个平衡状态,同时为下一个循环周期的血液净化储备了炎症因子浓度,有效减少了置换液的使用量[13-14]。
本文研究发现,与采用连续性静脉-静脉血液滤过治疗模式的患者相比,采用脉冲式高容量血液滤过治疗模式治疗脓毒症合并多脏器功能衰竭患者,可有效降低MAP、HR和BUN,提高PaO2/FiO2比值,提示采用脉冲式高容量血液滤过治疗的疗效好于采用连续性静脉-静脉血液滤过治疗。
综上所述,采用脉冲式高容量血液滤过治疗模式治疗脓毒症合并多脏器功能衰竭患者,可有效清除炎症因子,改善患者的肝肾功能和预后。

