超声引导下高压球囊扩张术在自体动静脉内瘘狭窄/闭塞中的应用价值
陆光兴 李桂兰 徐志坚
(广西梧州市红十字会医院肾内科,梧州市 543000)
自体动静脉内瘘是终末期肾病患者进行血液透析治疗的有效血管通路。如长时间进行血液透析,自体动静脉内瘘因多种原因易出现并发症,其中内瘘狭窄/闭塞是最常见的并发症之一[1-2],会明显影响血液透析治疗的效果。数字减影血管造影引导下的球囊扩张术费用较高,手术时间长,增加患者痛苦。而超声引导下球囊扩张术在超声的引导下利用球囊进行扩张,对血管狭窄/闭塞部位进行矫正,可使血管内径达到正常值[3]。本文将探讨超声引导下高压球囊扩张术在自体动静脉内瘘狭窄/闭塞中的应用价值。现报告如下。
1 资料与方法
1.1 一般资料 选取2018年6月至2019年5月在我院治疗的自体动静脉内瘘狭窄/闭塞患者作为研究对象。纳入标准:经临床诊断确诊为自体动静脉内瘘狭窄/闭塞;彩超检查显示动静脉内瘘狭窄>50%;需要进行血液透析并首次出现自体动静脉内瘘狭窄/闭塞;自愿参与本研究并签署知情同意书。排除标准:临床资料缺失者;合并恶性肿瘤者;严重心肝肾等功能不全者。最终纳入研究的患者共78例,按照随机数字表法分为对照组(n=39)和观察组(n=39)。对照组男23例、女16例;年龄37~69(53.17±11.38) 岁;10例合并糖尿病肾病,23例慢性肾小球肾炎,6例梗阻肾病;血液透析血管通路时间为6~42(19.17±6.28)个月;发生自体动静脉内瘘狭窄/闭塞2~5(3.25±1.08)周。观察组男24例、女15例,年龄36~68(52.36±9.84)岁;9例合并糖尿病肾病,25例慢性肾小球肾炎, 5例梗阻肾病;血液透析血管通路时间为11~48(20±6.74)个月;自体动静脉内瘘狭窄/闭塞1~5(3.16±1.04)周。两组患者的一般资料比较,差异无统计学意义(均P>0.05),具有可比性。本研究通过我院医学伦理委员会审核批准。
1.2 方法 患者取仰卧位,采用飞利浦EPIQ7彩色多普勒超声诊断仪对自体动静脉内瘘狭窄/闭塞部位进行标记。根据狭窄/闭塞处的血管内径、长度选择合适的球囊导管,选择与狭窄处距离5~6 cm左右作为穿刺点,常规消毒、局麻后,在超声引导下进行穿刺(若狭窄部位靠近静脉端,从远心端向狭窄部位穿刺;若狭窄部位靠近动脉端,从近心端向狭窄部位穿刺),置入导丝,随后置入血管鞘,用10 mL注射器抽取肝素生理盐水冲洗血管鞘后拔出导丝,在狭窄/闭塞处放入超滑导丝。对照组选择普通球囊(美国强生,爆破压力14 atm)[4],观察组选择高压球囊(波科国际医疗有限公司,爆破压力20 atm以上)[5],在超声引导下顺着血管鞘置入球囊扩张导管,送至瘘口及血管狭窄/闭塞处,分段扩张,对球囊进行加压,时间控制在30 s,反复进行2~3次,超声提示球囊压迹消失时停止,完成血管扩张后,撤出导管,包扎、缝合伤口。
1.3 观察指标 手术成功判定标准:术后狭窄/闭塞血管内径≥扩张前的2倍, 或≥正常血管内径的70%,且术后3个月内能顺利进行血液透析。比较两组球囊扩张次数、球囊扩张压力,以及扩张手术前后的血管狭窄处内径及透析血流量。随访两组患者至术后6个月,观察血管通路情况及并发症发生情况。
1.4 统计学方法 采用SPSS 19.0统计学软件对数据进行分析,计量资料用均数±标准差(x±s)表示,组间比较采用t检验;计数资料用例数(n)或百分率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 手术情况比较 观察组患者的手术成功率(97.44%)高于对照组(79.49%),球囊扩张次数少于对照组,球囊扩张压力高于对照组,差异均有统计学意义(均P<0.05)。见表1。
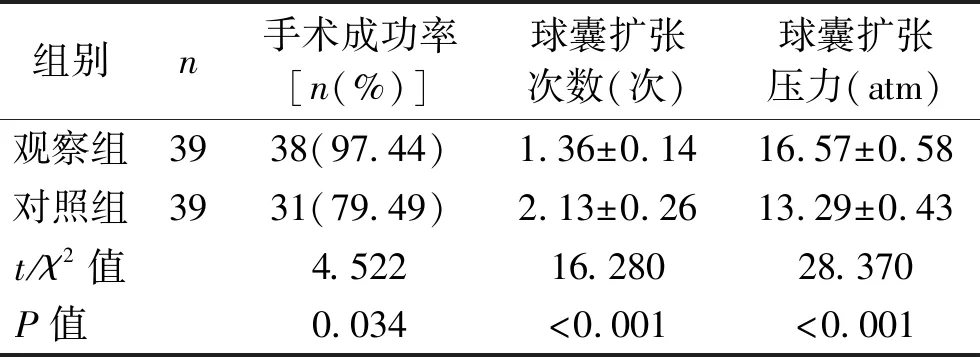
表1 两组患者手术情况比较
注:1 atm=101 325 Pa。
2.2 血管内径及透析血流量比较 扩张手术前,两组患者的血管内径及透析血流量差异无统计学意义(均P>0.05);与扩张手术前相比,扩张手术后两组患者的血管内径及透析血流量均显著增加,且观察组患者扩张后的血管内径及透析血流量均大于对照组,差异均有统计学意义(均P<0.05)。见表2。

表2 两组患者扩张手术前后血管内径及透析血流量比较 (x±s)
注:与本组术前比较,*P<0.05。
2.3 随访情况 术后随访6个月,两组均未见明显的不良事件及并发症。
3 讨 论
目前,全国约有28万余人[6]在接受血液透析治疗。自体动静脉内瘘的使用开启了血液透析患者的生命通路,患者使用占比约23.2%[7]。然而,血管通路的使用受感染、反复穿刺、压迫及动脉硬化等多种因素的影响,导致并发症的发生率较高,常常出现动静脉内瘘狭窄或闭塞。一般而言,使用自体动静脉内瘘的患者,其5年通畅率在30%~50%,但合并糖尿病、高血压等疾病的老年患者5年通畅率更低[8]。调查结果显示[9],50%的自体动静脉内瘘功能丧失均是血管狭窄/闭塞影响血液透析所致。如何选择正确的治疗方式对血管狭窄/闭塞部位进行矫正,成了业界的难题和争论的焦点。
由于反复穿刺,血管不断受损并修复,穿刺部位及血管纤维组织出现增生,加大了动静脉内瘘完全扩张的难度[10]。本研究分别使用普通球囊及高压球囊进行扩张,观察组手术成功率(97.44%)高于对照组(79.49%),球囊扩张次数少于对照组,球囊扩张压力高于对照组,差异均有统计学意义(均P<0.05)。术后血管狭窄处内径不仅显著增加且透析血流量增大,显示出超声引导下高压球囊扩张术的优势,与康文慧等[11]研究结果一致。有研究报道[12],利用球囊对狭窄/闭塞的血管进行扩张时,大部分患者的爆破压需达到15 atm以上,提示普通球囊的爆破压可能达不到治疗效果,治疗后极易出现再狭窄或其他并发症。赵意平等[13]研究发现,高压球囊治疗自体动静脉内瘘狭窄/闭塞,其导丝的弯曲度对于明显成角的血管扩张效果较好,且高压球囊的爆破压高达25 atm,可顺利扩张球囊,使狭窄部位完全打开,可处理普通球囊难以处理的狭窄/闭塞。本研究不足之处在于样本量较小,对于高压球囊的疗效需要更大的样本量及长期的随访来提供更多的证据。
综上所述,在超声引导下的球囊扩张术创伤小、操作简单,而使用高压球囊扩张术对自体动静脉内瘘狭窄/闭塞进行治疗,成功率更高,血管内径及透析血流量明显增加,具有较高的临床应用价值。

