两种引流方案治疗恶性胸腔积液患者的临床疗效及其对预后的影响
周宗远 刘 霞
(广西浦北县人民医院呼吸内科,浦北县 535300)
恶性胸腔积液是恶性肿瘤炎性反应或其侵犯胸膜腔所致,也是晚期恶性肿瘤并发症之一,临床治疗难度大、患者预后较差、死亡率高[1-2]。恶性胸腔积液具有病情发展迅速、反复发作以及控制难度大的特点,易造成患者限制性通气障碍以及纵隔移位,影响患者心肺功能[3]。临床上常用胸腔穿刺术对恶性胸腔积液进行引流,但大部分患者穿刺后1个月内就会出现胸腔积液复发,需经过多次反复穿刺抽液,增加患者心理负担,降低生活质量[4]。本研究旨在比较中心静脉导管引流与传统胸腔闭式引流治疗恶性胸腔积液的临床疗效与预后情况。现将结果报告如下。
1 资料与方法
1.1 一般资料 选取2015年10月至2017年12月我院收治的恶性胸腔积液患者74例为研究对象。纳入标准:经胸腔穿刺液细胞学检查、胸膜活检确诊为恶性胸腔积液;卡氏评分(Karnofsky performance status,KPS)>60分;预计生存时间>3个月;血常规、肝肾功能以及凝血功能均正常;自愿参与研究并签署知情同意书。排除标准:伴有严重器官障碍者;不能耐受胸膜腔化疗者;认知功能障碍或精神病患者;失访者。采用随机数字表法将入选患者分为对照组(37例)和观察组(37例)。对照组男20例,女 17例;年龄24~70(56.24±6.74)岁;癌症类型:肺腺癌24例,肺鳞癌10例,胃癌3例。观察组男23例,女14例;年龄24~70(55.98±6.85)岁;癌症类型:肺腺癌22例,肺鳞癌13例,胃癌2例。两组患者性别、年龄、癌症类型比较,差异均无统计学意义(均P>0.05),具有可比性。本研究经我院医学伦理委员会审核通过。
1.2 方法
1.2.1 对照组 患者接受传统胸腔闭式引流,胸部B超引导下对胸腔积液更多一侧实施穿刺引流。常规碘伏消毒,铺无菌巾,局部麻醉,按参考文献[5]操作将硅胶导管置入胸腔4~5 cm,观察有液体或者气体排出后,导管末端连接水封瓶,缝合皮肤固定导管,并用无菌敷料覆盖以预防感染,待一侧胸腔积液引流彻底后,再进行另一侧胸腔穿刺,引流期间采取常规胸腔闭式引流护理方式。
1.2.2 观察组 患者接受中心静脉导管引流,从胸腔积液更多的一侧进行穿刺引流。方法、术前麻醉处理均与对照组相同,穿刺点位于腋中线第6肋上缘,穿刺针在负压条件下进针,注射器阻力降低且有液体抽出时停止穿刺,导丝沿着穿刺针插入胸腔并退出穿刺针。扩张皮肤与皮下组织,将中心静脉导管沿导丝方向插入胸腔,直至中心静脉导管侧孔位于胸腔2 cm左右,拔出导丝,注射器回抽有液体时,表明导管位于胸腔。导管固定处理及创口处理方法同对照组。导管末端连接引流袋,一侧引流完成后再开始另外一侧穿刺引流,操作方法与对侧相同。首次引流量为500~800 mL,之后每次引流量为800~1 000 mL,每次引流完毕后需采用生理盐水冲洗引流管并用肝素帽封闭管口,指导患者置管后活动,防止导管脱落,并每天观察导管口渗出情况,穿刺点常规消毒,预防感染。两组患者引流后,经B超显示胸腔积液低于20 mm时,便可向胸腔注射多西他赛(湘北威尔曼制药股份有限公司,2 mL ∶80 mg,批号:国药准字H20093967),剂量为75 mg/m2治疗,一周一次,连续治疗4周。
1.3 观察指标 观察两组患者治疗后临床疗效,比较两组患者呼吸困难消失时间、拔管时间、创口愈合时间,比较两组患者术后1 d VAS评分、焦虑自评量表(self-rating anxiety scale,SAS)评分与抑郁自评量表(self-rating depression scale,SDS)评分,比较两组患者并发症发生率与1年生存率情况。临床疗效评估标准[6-8]:胸腔积液消失,维持时间>4周为完全缓解;胸腔积液减少量≥50%,4周无需引流为部分缓解;胸腔积液减少量<50%,治疗4周后仍需要引流为无效;治疗后胸腔积液未消失,甚至增加,患者死亡为进展。有效率=(完全缓解+部分缓解)例数/总病例数×100%。
1.4 统计学方法 采用SPSS 22.0统计学软件分析数据,计量资料用均数±标准差(x±s)表示,组间比较采用t检验;计数资料采用例数或百分率[n(%)]表示,计数资料比较采用χ2检验,等级资料组间比较采用秩和检验;采用Kaplan-Meier法进行两组患者1年生存分析,检验水准ɑ=0.05。
2 结 果
2.1 临床疗效比较 观察组患者的临床疗效明显优于对照组,差异有统计学意义(u=2.072,P=0.038)。见表1。

表1 两组患者的临床疗效比较 [n(%)]
2.2 呼吸困难消失时间、拔管时间、创口愈合时间比较 观察组患者呼吸困难消失时间、拔管时间以及创口愈合时间均短于对照组,差异均有统计学意义(均P<0.05)。见表2。
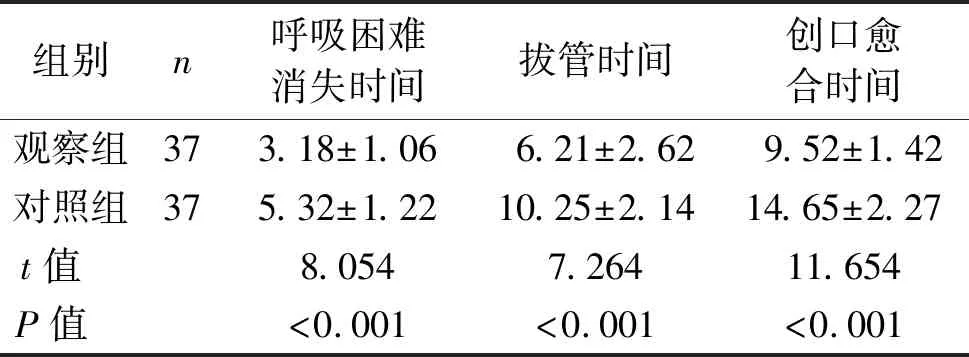
表2 两组患者呼吸困难消失时间、拔管时间、创口愈合时间比较 (x±s,d)
2.3 VAS、SAS及SDS评分比较 观察组术后1 d VAS评分、SAS评分以及SDS评分均低于对照组,差异有统计学意义(均P<0.05)。见表3。
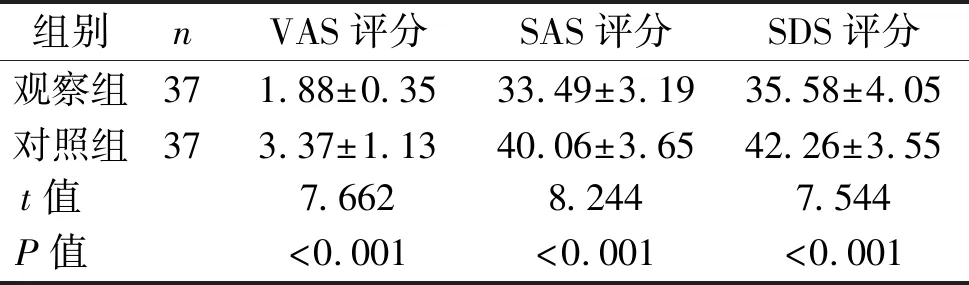
表3 两组患者术后VAS评分、SAS评分及 SDS评分比较 (x±s,分)
2.4 1年存活率比较 观察组患者1年总体存活率、中位生存时间分别为75.68%、11.10个月,明显高于对照组的59.46%、9.20个月,差异有统计学意义(P<0.05)。观察组患者1年无进展生存率为51.35%,高于对照组的35.14%,差异有统计学意义(P<0.05)。见图1、图2。
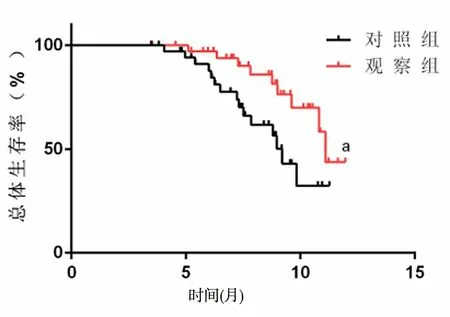
图1 两组患者1年总体存活率
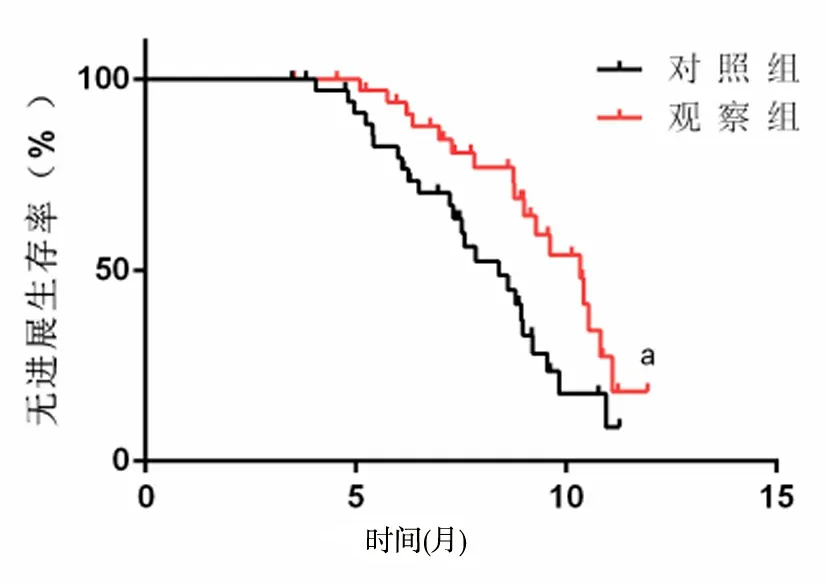
图2 两组患者1年无进展生存率
2.5 并发症情况比较 观察组出现创口脓肿1例,对照组出现创口脓肿6例、气胸2例。观察组并发症发生率为2.7%,对照组并发症发生率为21.62%,两组比较,差异有统计学意义(χ2=6.198,P=0.028)。
3 讨 论
恶性胸腔积液是晚期恶性肿瘤常见的并发症,多数恶性肿瘤晚期患者伴有恶性胸腔积液,其发病原因为原发性肺癌、淋巴瘤、胃癌以及乳腺癌等直接侵犯或转移至胸膜,导致胸膜毛细血管通透性功能增强、胸腔积液增多、胸壁毛细血管与淋巴管阻塞而引起胸腔积液回流[9-10]。随着恶性胸腔积液含量增多,侵占机体胸腔体积,形成通气障碍,影响患者肺部功能,导致患者呼吸困难;并且机体胸腔体积被侵占,使纵隔向健侧方向移位,压迫心脏大血管,血液循环功能受到影响。对于恶性胸积液患者,临床上常采取胸膜穿刺术治疗,但治疗期间需要进行反复穿刺,会使感染、气胸以及积液局限性包裹等并发症发生概率增加,导致治疗效果欠佳。
传统胸腔闭式引流治疗可以将患者胸腔内积液排出,减轻肺部负荷,对恶性胸腔积液患者具有较好的治疗效果,但该术式所用的引流管材质较硬、口径较大,置于患者胸腔后会给患者带来疼痛,增加机体感染、组织损伤等风险[11]。本研究结果显示,传统胸腔闭式引流与中心静脉导管引流治疗恶性胸腔积液的临床疗效相当,但中心静脉导管引流治疗的患者呼吸困难消失时间、拔管时间、创口愈合时间、术后1 d VAS评分、SAS评分、SDS评分以及并发症发生率均明显低于采取传统胸腔闭式引流治疗者,同时还发现采取中心静脉导管引流治疗患者的1年总体生存率与无进展生存率明显增加。中心静脉导管属于血管内留置,将其留置于大静脉内具有监测中心静脉压、静脉给药与营养补给的作用。中心静脉导管引流所用的导管口径较传统胸腔闭式引流所用导管口径较小、质量轻,与机体组织贴合度好[12],所以患者术后1 d的疼痛感减轻。同时为防止中心静脉导管堵塞,采用双腔中心静脉,若发生堵塞或引流不畅,可以从侧管引流,加快胸腔积液引流,减轻肺部负担,也使胸腔积液引流时间缩短,因而用中心静脉导管引流治疗患者的呼吸困难消失时间、拔管时间、创口愈合时间均明显缩短。
恶性胸腔积液患者的引流时间较长,并且并发症发生率较高,术后伴有疼痛,术后携带引流管对生活存在影响,多数患者为恶性肿瘤患者,导致焦虑、抑郁等负面情绪增多。中心静脉导管引流治疗后SAS评分以及SDS评分较好可能是因为中心静脉导管引流治疗的引流袋携带较水封瓶方便,同时中心静脉导管与组织的贴合度较高,减少了胸腔积液渗出概率,提高日常护理质量,对患者日常生活影响较小,所以减少了患者的焦虑及抑郁等负面情绪。中心静脉导管引流治疗可以延长恶性胸腔积液患者的生存时间,可能是因为其降低了患者的术后并发症发生率,有利于临床的病情控制,同时改善了患者治疗时的消极心态,积极配合治疗,所以生存时间获得延长。
综上所述,中心静脉导管引流治疗可以缩短恶性胸腔积液患者术后呼吸困难消失时间、拔除导管时间,降低并发症发生率,改善患者负面情绪,延长患者生存时间,其临床效果优于传统胸腔闭式引流,值得临床推广。

