雾化吸入疗法在传染病医院的应用与合理性分析
杨少杰,周淑娟,夏玉朝,薛晓拉,陈岩岩
0 引言
雾化吸入疗法是呼吸系统相关疾病的重要治疗手段,与口服、肌肉注射和静脉给药等方式相比,雾化吸入疗法因药物直接作用于靶器官,具有起效迅速、疗效佳、全身不良反应少、依从性好等优势,广泛应用于临床[1]。在我国,由于缺乏适宜的剂型和临床经验等原因,许多医院在雾化吸入治疗中存在不规范之处,进而影响患者的疗效[2]。在我院(河南省传染病医院)雾化吸入疗法广泛应用于支气管结核、肺炎等疾病,在治疗疾病的同时,也存在一定的不合理现象。
本文分析我院2019年1-6月采用雾化吸入途径给药的药品使用情况,并对其用药医嘱进行点评分析,以期了解我院雾化吸入途径用药的使用现状,为临床合理用药提供参考。现报道如下。
1 资料与方法
1.1 资料来源 通过医院信息管理系统,从2019年1-6月的出院病历中筛选出应用雾化吸入治疗的住院病历2 436例,涉及的药品有15种。收集筛选病历中患者的基本情况、临床诊断、雾化用药品种、消耗数量、用法用量等信息。
1.2 方法 对收集信息进行统计分析,包括采用雾化吸入疗法治疗的病例数、药品消耗数量、销售金额、用药频度(DDDs)及销售金额DDDs排序比(B/A)等。以《新编药物学》(第18版)规定的日剂量结合药品说明书,确定各药的限定日剂量(DDD)值,DDDs=某药品的年销售总量/该药的DDD值,B/A=雾化用药销售金额排序/雾化用药DDDs排序。
从筛选出的病历中每月随机抽取100份病例(共计600份病例),由临床药师对雾化用药医嘱进行分析评价,并对点评结果进行汇总分析。点评依据为《医院处方点评管理规范》、药品说明书、相关临床指南和专家共识等文献资料。
2 结果
2.1 雾化吸入病例数、雾化用药消耗金额及雾化用药DDDs 2019年1-6月,我院采用雾化吸入途径给药的药品有15种,按药理作用可分为5类,详见表1。
其中雾化剂型6种,非雾化剂型9种。所有的6种雾化吸入剂型药品采用雾化吸入途径给药的病例数占应用该药的病例数比值(简称“雾化比例”)均为100%,9种非雾化剂型药品中有8种药品雾化比例>50%。见表1。
9种非雾化剂型药品中,采用雾化吸入途径给药的药品消耗金额占该药的消耗总金额的比值(简称“金额占比”)最大的药品为硫酸沙丁胺醇注射液,为80.39%,金额占比最小的药品为阿米卡星注射液,为14.14%。采用雾化吸入途径用药的药品DDDs(以下简称“雾化用药DDDs”)最大的药品是抗结核药中的异烟肼注射液,为38 667,雾化用药DDDs最小的药品是祛痰药中的吸入用乙酰半胱氨酸溶液,为10。
将5类药品采用雾化吸入途径给药的药品金额及DDDs分别进行排名,并分别计算B/A值,糖皮质激素、抗结核药、祛痰药、清热解毒类中药的B/A值均为1,支气管扩张剂的B/A值均不为1,B/A值最大的药品为硫酸特布他林雾化液,为2,B/A值最小的药品为硫酸沙丁胺醇注射液,为0.33。见表1。
2.2 点评病例的临床诊断分布 对抽取的病例采用雾化吸入途径给药的临床诊断进行汇总统计,临床诊断分布及病例数为:支气管结核(182例)、喉结核(105例)、肺结核(87例),肺部感染(62例)、慢性阻塞性肺疾病(60例)、支气管哮喘(56例)、扁桃体炎和喉炎(30例)、围手术期(13例)、其他(5例)。抽取病例的雾化总合理率为50.33%,其中临床诊断为支气管哮喘的病例的雾化合理率最高,为87.50%,临床诊断为肺结核的病例的雾化合理率最低,为20.69%。
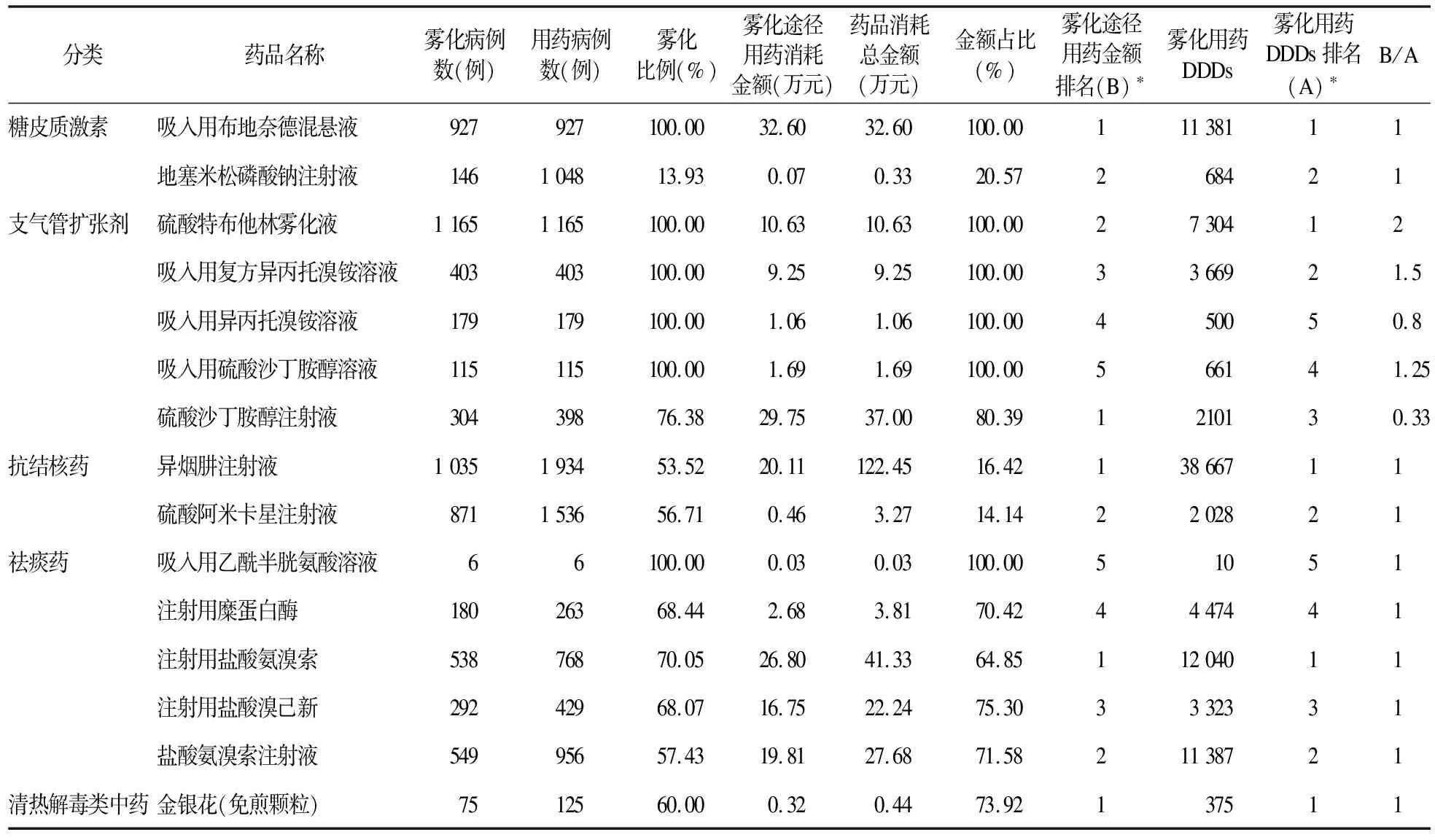
表1 我院雾化吸入病例数雾化途径用药消耗金额、雾化途径用药DDDs及排名
注:*为了比较同类药品的销售金额和DDDs,将5类药品采用雾化吸入途径给药的药品金额及DDDs分别进行排名,并分别计算B/A值
2.3 点评病例不合理医嘱类型及分布 抽取的600份病历中,共有1 023条雾化吸入医嘱,其中不合理医嘱数为665条,不合理率为65.00%。给药途径不适宜主要为盐酸氨溴索注射液、硫酸沙丁胺醇注射液、金银花(免煎颗粒)等非雾化剂型采用雾化吸入给药,以及异烟肼注射液、硫酸阿米卡星注射液雾化吸入用于支气管结核以外的诊断;用法用量不适宜主要为用量不符合药品说明书及指南要求和雾化液量不适宜;重复给药主要为吸入用复方异丙托溴铵溶液与硫酸特布他林雾化液或吸入用硫酸沙丁胺醇溶液联合应用;有配伍禁忌或者不良相互作用主要为吸入用复方异丙托溴铵溶液与其他药品在同一雾化器中使用。各类型的不合理医嘱数及在总不合理医嘱数中的占比见表2。
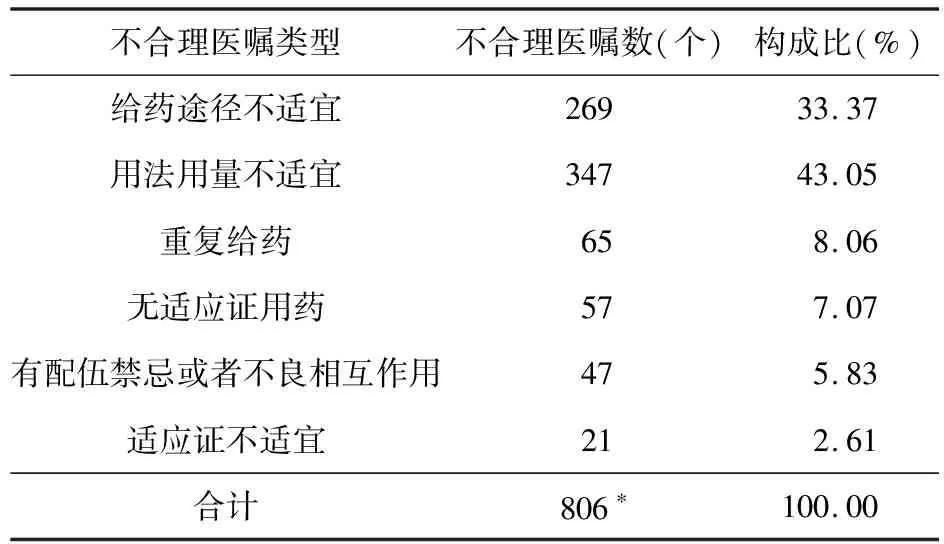
表2 我院雾化吸入点评病例不合理医嘱分布与数量
注:*由于部分医嘱存在多种不合理情况,因此各类型不合理医嘱数总和>665条
2.4 点评病例的雾化液量情况 对1 023条雾化医嘱的雾化液量进行统计,雾化液量最小的为2 ml,雾化液量最大的为20 ml。雾化液量为2~6 ml的医嘱数为700个,占比为68.43%;雾化液量>6 ml的医嘱数为323个,占比为31.57%。见表3。
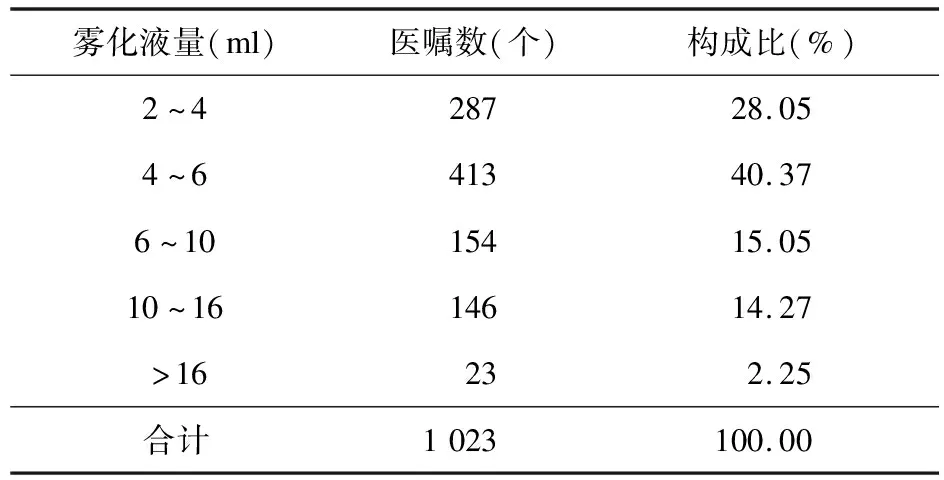
表3 我院雾化吸入医嘱的雾化液量分布情况
3 讨论
3.1 雾化吸入途径用药使用情况分析 常用的雾化吸入药物主要有吸入用糖皮质激素、支气管扩张剂、抗菌药、祛痰药4类[1,3],我院4类用药均有(阿米卡星注射液和异烟肼注射液在我院主要用于抗结核,因而归为抗结核药),而且部分病例采用中药颗粒进行雾化。以上5类用药均存在非雾化剂型采用雾化吸入途径给药。9种非雾化剂型药品中,硫酸沙丁胺醇注射液、盐酸氨溴索注射液、注射用盐酸氨溴索、金银花免煎颗粒、注射用糜蛋白酶、注射用盐酸溴己新的雾化比例均>50%,金额占比均>60%,说明这6种非雾化剂型药品在我院比较倾向于采用雾化吸入途径给药,其中祛痰药最为突出,笔者认为原因主要有3个:①氨溴索作为黏痰溶解剂,静脉和口服给药疗效确切、不良反应较少,广泛应用于临床。国外已有专用于雾化吸入的剂型,国内以氨溴索注射剂型采用雾化吸入途径给药已应用多年,长期的经验用药使医师认为祛痰药雾化吸入给药有效,继而使用祛痰药时,习惯性地采用雾化吸入途径给药。②部分药品厂家在推广时,将药品采用雾化吸入途径给药的有效性、安全性夸大,医师对雾化吸入疗法和药理特点了解不深入,容易受到厂家的误导。③临床药师对临床不合理用药干预力度不够,不能及时提供药品信息,指导临床合理用药。
药品的DDDs体现了该药品的使用频度,药品的DDDs值越大,表明临床对该药的选择倾向性越大。B/A值反映用药金额与用药频度是否同步,B/A值越接近1,表示该药品的市场份额与用药选择成正相关,同步性越好[4]。糖皮质激素、抗结核药、祛痰药、清热解毒类中药颗粒的B/A值均为1,同步性较好,支气管扩张剂的B/A值均不为1,其中吸入用异丙托溴铵溶液、硫酸沙丁胺醇注射液的B/A值<1,反映药品价格较高或使用频度较低,硫酸特布他林雾化液、吸入用复方异丙托溴铵溶液、吸入用硫酸沙丁胺醇溶液的B/A值>1,反映药品价格较低或使用频率较高[5],结合雾化病例数、雾化用药消耗金额及雾化用药DDDs分析,吸入用异丙托溴铵溶液B/A值<1的原因主要为用药频度较低,而硫酸沙丁胺醇注射液B/A值<1的原因主要为价格较高。
3.2 非雾化剂型采用雾化吸入给药的合理性 合理用药具有4个基本要素,即安全性、有效性、经济性、适当性[6]。评价雾化吸入途径用药的合理性也围绕这4个基本要素展开。如上所述,我院非雾化制剂采用雾化吸入途径给药应用非常广泛,其中地塞米松磷酸钠注射液、注射用盐酸溴己新、注射用盐酸氨溴索、盐酸氨溴索注射液、注射用糜蛋白酶,在诸多指南和专家共识[1,7-8]中均有提及,因疗效不确定、不良反应较大、含有刺激性药用辅料吸入后可诱发哮喘、药物制剂无法达到雾化颗粒要求等原因,不建议雾化吸入。硫酸沙丁胺醇注射液在我院雾化吸入主要用于缓解各种疾病引起的咳嗽、喘息和围术期预防肺部并发症,每次用量为0.4 mg。在有效性方面,参考吸入用硫酸沙丁胺醇溶液(万托林)的每次用量为2.5~5.0 mg,本院每次0.4 mg硫酸沙丁胺醇注射液的用量过小,其在治疗部位达不到有效浓度,可能是无效的。在安全性方面,虽然国内有文献[9-10]显示硫酸沙丁胺醇注射液采用雾化吸入给药疗效显著、不良反应小,但其临床研究质量普遍较低,且样本量太小,可信度不高,其安全性尚不确定。在经济性方面,硫酸沙丁胺醇注射液单支金额为35.4元,达到2.5 mg需要6~7支,而吸入用硫酸沙丁胺醇溶液的单支金额为5.1元,每次1/2~1支,该药雾化吸入也不适宜。以上几种药品采用雾化吸入途径给药均为用药途径不适宜。
异烟肼是目前治疗各种类型结核病的首选药。阿米卡星具有较强的抗结核作用,2016年WHO将其归为治疗耐药结核病的核心药物[11]。异烟肼注射液和阿米卡星注射液在我院雾化吸入主要用于支气管结核、喉结核及复治肺结核或耐药肺结核的治疗。有文献指出,雾化吸入氨基糖苷类药物和异烟肼是治疗支气管结核的方法[12]。有专家共识推荐阿米卡星雾化吸入治疗支气管结核为超说明书用药途径,每次用量为0.2 g,1~2次/d[13]。本院应用的异烟肼注射液(生产厂家:太极西南药业股份有限公司)的药品说明书中有雾化吸入的用法推荐,每次用量为0.1~0.2 g,2次/d。可以认为这两种药品雾化吸入治疗支气管结核的有效性和安全性是有依据的,但必须是在全身有效应用抗结核药物化学治疗的基础上进行。对喉结核及复治肺结枋或耐药肺结核的治疗,虽然理论上雾化吸入可能有见效快、不良反应少等优点,且也有两药雾化吸入治疗肺结核的相关报道,但样本量普遍较小,证据级别较低,而且对药物剂量、给药频次、用药疗程等均无统一的标准,其安全性和有效性有待进一步论证。在我院病例点评中,异烟肼注射液和阿米卡星注射液雾化吸入用于支气管结核是合理的,用于其他类型结核病均为给药途径不适宜。
金银花免煎颗粒属于中药饮片,在我院金银花免煎颗粒雾化吸入主要用于流行性感冒的治疗,金银花的抗流感药理活性已得到广泛的证实[14],但雾化吸入时,由于颗粒是否完全溶解、雾化颗粒能否达到雾化吸入要求、是否有不可预知的不良反应发生等尚不能确定,且其配伍和用量尚缺乏数据支持,其有效性和安全性均无证据,不建议雾化吸入。
3.3 雾化液量 本院临床应用的雾化器均为喷射型雾化器。在临床治疗过程中,雾化液量作为影响药物在病变部位沉积率的因素之一,常常得不到临床的足够重视。雾化吸入量过少,达不到湿化气道、解除支气管痉挛、改变通气功能等目的,且雾滴进入支气管还可能刺激支气管而引起痉挛;雾化吸入量太多,雾化吸入时间过长,会使呼吸道过度湿化而引起黏膜水肿,气道狭窄,而且黏稠分泌物吸湿后膨胀,使原来部分堵塞的支气管完全被堵塞,产生呼吸困难[15-16]。
参考常见雾化吸入用药的药品说明书,单个药品推荐的雾化液量为2~4 ml。目前国内喷射型雾化器雾化液量的相关研究较少,有研究显示,氧气雾化吸入的用药量少,多种药物联合用药时最多不超过10 ml[17]。张颖等[18]认为,雾化液量增多时,雾化过程中所消耗液量减少,对不同雾化液量的研究发现,雾化液量5 ml较8 ml、10 ml临床疗效好且不良反应少,因此,建议雾化液量定量在5 ml。周存蓉等[16]的研究结果显示,AECOPD患者雾化吸入布地奈德治疗时,为了减少雾化吸入治疗时患者气促、胸闷、心慌等不良反应及对PEF、SpO2的影响,每次4~6 ml液体量是较好的选择。雾化液量和气流量决定了气雾总量。对于喷射型雾化器,大约50%的液体永久保留在挡板上和罐内,不能被雾化,构成“死腔容量”,即约有一半的药液不能被利用。因此,每次雾化应将药液增加到4 ml,而不是通常建议的2 ml,以弥补“死腔容量”的丢失。一般喷射型雾化器置入药液4~6 ml,驱动气流量6~8 L/min,常可产生理想的气雾量和雾化微粒[19]。有专家共识也建议每次雾化量4~6 ml[8]。
本院各科室雾化吸入途径用药应用差别较大,组合各异。雾化液量6 ml以上,甚至10 ml以上的医嘱所占比例较大,多为粉针剂溶解需要较多溶媒、多个药品在同一雾化器中同时雾化造成药液体积增加,部分医师对雾化吸入的原理不了解不重视,习惯性地将雾化用药加入10 ml的载体溶液中,可见本院雾化液量的规范性较差,有必要进一步规范。单个药品雾化,雾化液量建议2~4 ml,多个药品在同一雾化器中雾化,应控制液量在6 ml以内。
3.4 总结 雾化吸入疗法在我院应用非常广泛,不合理用药情况普遍存在,可能与我院部分临床医师对雾化吸入疗法了解不充分,合理用药意识淡薄,临床治疗上往往只考虑了药品的药理作用和适应证,而对药物使用的有效性、安全性、经济性、规范性考虑不够等有关。医院应加强临床医师雾化吸入相关知识的培训与学习,临床药师应充分发挥作用,长期、持续地干预雾化吸入的不合理用药,指导患者正确用药,促进医院合理用药的持续改进。

