瑞芬太尼联合小剂量舒芬太尼快通道麻醉对小儿心脏手术后C反应蛋白和降钙素原的影响
么 娜,杨鸿源,贾玉刚,蔺 杰,白耀武
0 引言
先天性心脏病居围生期先天性缺陷的首位,约占活产婴儿的4.05‰~12.3‰,其中严重先天性心脏病占2.5‰~3‰[1]。体外循环的应用为先天性心脏病患儿心内直视手术的开展创造了条件。随着体外循环技术的进步,复杂型先天性心脏病也可得到较好的手术治疗效果[2]。“快通道”心脏麻醉技术通过选择合适的麻醉方法和麻醉药物,使患者术毕6 h内拔管,以缩短机械通气时间,使患儿尽早康复,是小儿体外循环心脏手术的常用麻醉技术[3]。传统心脏快通道麻醉多采用大剂量芬太尼来保证足够的麻醉深度和抑制术中刺激的应激反应,维持患者血流动力学稳定,但易造成术后药物蓄积和呼吸抑制延长[4]。本研究观察瑞芬太尼联合小剂量舒芬太尼与传统芬太尼快通道麻醉对小儿心脏术后C反应蛋白(CRP)和降钙素原(PCT)的影响,探讨瑞芬太尼联合小剂量舒芬太尼在快通道麻醉中的应用价值。
1 资料与方法
1.1 一般资料 选择2015年8月至2018年5月在我院行房间隔缺损或室间隔缺损修补手术的患儿作为研究对象。纳入标准:①先天性房间隔或室间隔缺损,拟行手术治疗者;②ASA分级Ⅰ~Ⅱ级;③患儿无心血管手术史,无重要系统合并症,无或轻中度肺动脉高压;④患儿家长对研究知情并签署知情同意书。排除标准:①合并贫血及严重肝肾功能障碍;②精神疾病或认知功能障碍者;③合并呼吸功能衰竭或全身其他重要器官功能衰竭;④对研究药物过敏者;⑤拟纳入或已纳入其他临床研究者。共纳入患儿52例,采用随机数字表法将患儿分为A组和B组,各26例。A组26例,男16例,女10例;年龄2~9岁,平均年龄(4.37±1.56)岁;体重8~32 kg,平均(19.08±6.32)kg;ASA分级:Ⅰ级9例,Ⅱ级17例;疾病类型:房间隔缺损10例,室间隔缺损16例。B组26例,男18例,女8例;年龄2~9岁,平均年龄(4.18±1.63)岁;体重8~34 kg,平均(19.78±7.45)kg;ASA分级:Ⅰ级11例,Ⅱ级15例;疾病类型:房间隔缺损12例,室间隔缺损14例。两组患儿性别、年龄、体重、ASA分级、疾病类型等一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 研究方法 术前均禁食8 h,禁饮4 h,入室吸氧,建立静脉通道,行常规桡动脉和颈内静脉置管,B组患儿入室前30 min肌注杜冷丁1 mg/kg,东莨菪碱0.008~0.01 mg/kg,麻醉诱导采用咪达唑仑0.1 mg/kg,维库溴铵0.15 mg/kg,瑞芬太尼2 μg/kg诱导气管插管,机控呼吸维持动脉血二氧化碳分压(PaCO2)30~35 mmHg,气管插管后以瑞芬太尼1 μg/(kg·min)持续输注,体外循环期间减至0.5 μg/(kg·min)。A组在B组的基础上切皮前、体外循环前追加舒芬太尼0.5 μg/kg,咪唑安定0.1 mg/kg,维库溴铵0.1 mg/kg,缝合胸骨时追加舒芬太尼0.5 μg/kg。两组体外循环前吸入0.4%~0.1%异氟醚,术中根据患儿或手术情况调节瑞芬太尼用量。拔管指征:①四肢末梢温度以及鼻咽温度高于36 ℃;②意识恢复,并且呼吸有力稳定;③未见心律失常现象,并且血流动力学恢复稳定;④未出现活动性出血,并且动脉血氧浓度>50%;⑤血氧分压>80 mmHg,PaCO2<55 mmHg。
1.3 观察指标 ①观察两组体外循环时间、术后拔管时间、重插管率、ICU滞留时间;②术前(T0)、术毕(T1)、术后3 h(T2)、术后6 h(T3)、术后12 h(T4)、术后24 h(T5)抽取患者静脉血,采用化学发光法检测血浆皮质醇(COR)和促肾上腺皮质素(ACTH)水平,采用电化学发光法测定PCT水平,采用免疫比浊法检测CRP。

2 结果
2.1 两组患儿体外循环时间及术后恢复指标比较 两组患儿体外循环时间、术后拔管时间、重插管率、ICU滞留时间比较差异均无统计学意义(P>0.05)。见表1。
2.2 两组不同时间炎症和应激指标比较 两组T1~T5时ACTH、COR、PCT、CRP水平与T0时比较均显著升高,且A组ACTH、COR、CRP水平低于B组(P<0.05)。两组T1~T5时PCT水平比较差异无统计学意义(P>0.05)。见表2。
3 讨论
实施快通道麻醉的临床意义在于可避免长时间机械通气对患儿呼吸功能的影响、避免气管导管刺激引发的血流动力学波动、降低血管活性药物的应用和减少围手术期死亡率,已经越来越广泛地用于先天性心脏病患儿手术[5]。早期拔管是快通道麻醉的重要环节,拔管时间在6 h内,主要采用短效阿片类药物取代长效阿片类药或减少长效阿片类药物用量,同时联合应用吸入麻醉药和其他短效静脉麻醉药物达到早期拔管的目的[6]。传统心血管手术主要依赖大剂量芬太尼,但存在术后苏醒慢、延迟性呼吸抑制等不良影响,目前的研究认为,芬太尼总量控制在20 μg/kg以下可用于快通道麻醉,有利于术后早期拔管[7]。瑞芬太尼是新型μ阿片受体激动剂,分布容积小,清除半衰期短,具有麻醉后快速苏醒和催眠能力低的优点[8-10]。舒芬太尼主要成分是苯哌啶,镇痛作用是芬太尼的5~10倍,常作为全身麻醉的诱导、维持和术后镇痛[11]。舒芬太尼具有强效的心血管系统稳定作用及镇痛作用,起效迅速、作用平稳、恢复及时、无组胺释放[12],小剂量舒芬太尼超前镇痛在小儿快通道麻醉中可减少术后疼痛和应激。有报道,瑞芬太尼、小剂量舒芬太尼均可用于小儿心脏手术的快通道麻醉,瑞芬太尼恢复时间和拔管时间短,但舒芬太尼可提供更好的术后镇痛[13]。
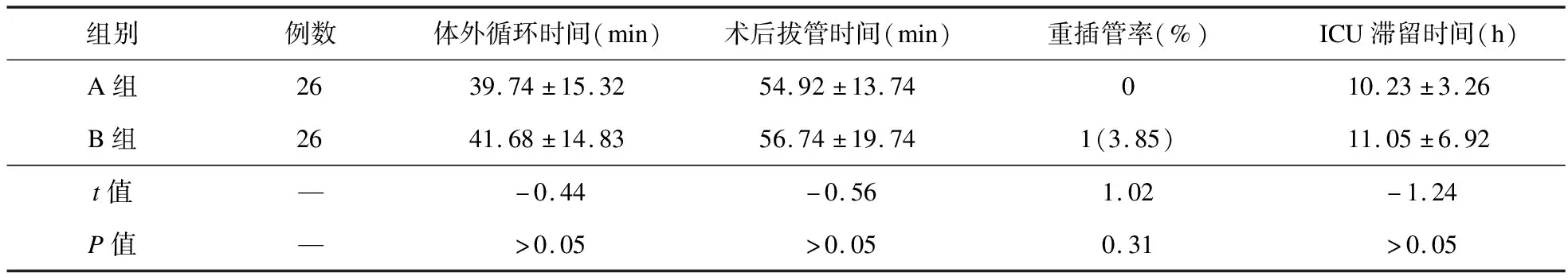
表1 两组患儿体外循环时间及术后恢复指标比较
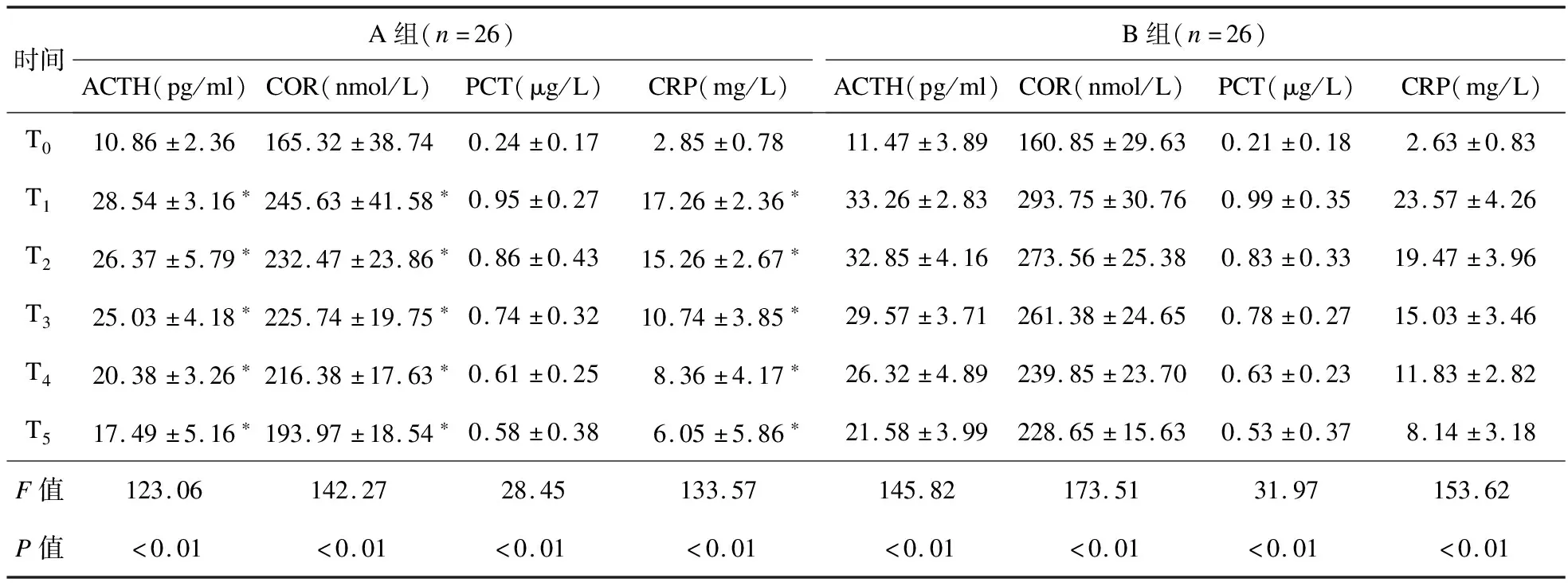
表2 两组不同时间炎症和应激指标比较
注:与B组比较,*P<0.05
目前,瑞芬太尼联合小剂量舒芬太尼快通道麻醉在小儿心脏手术中的应用报道较少。本研究结果显示,两组体外循环时间、术后拔管时间、重插管率、ICU滞留时间比较差异均无统计学意义。结果提示,瑞芬太尼联合小剂量舒芬太尼未延长术后拔管时间。CRP为肝脏合成的急性期蛋白,在炎症反应和组织创伤时大量合成,动态监测其水平可反映术中和术后的创伤应激水平[14]。呼吸机相关性肺炎是小儿先天性心脏病术后常见并发症,与术后带管时间呈正相关。PCT可作为呼吸机相关性肺炎的预测指标,快通道麻醉可减少术后拔管时间,降低术后PCT水平[15]。本研究结果显示,T1~T5时A组ACTH、COR、CRP水平均低于B组,结果提示,瑞芬太尼联合小剂量舒芬太尼快通道麻醉可减少患儿术后应激,考虑与小剂量舒芬太尼术后镇痛效果好有关。本研究结果显示,T0~T5时两组PCT水平比较差异无统计学意义,考虑与两组插管时间相近有关。
综上,瑞芬太尼联合小剂量舒芬太尼快通道麻醉可降低小儿先天性心脏病术后的应激水平。
——体外循环质量控制的基石

