25羟维生素D水平与不同病因肝硬化的相关性
胡晨波 严蓉妹 金宏慧 火永康 李仲平
肝脏对维生素D的代谢起着重要的作用,肝脏疾病时,可干扰维生素D活性代谢物的产生。近年来,维生素D在慢性肝病中的作用逐渐受到重视,但研究结果并不一致。有研究表明,25羟维生素D[25(OH)D]水平随肝病程度的增加而降低,但也有研究发现其在肝硬化和非肝硬化之间并无差异[1,2]。本研究观察61例不同病因肝硬化患者的25(OH)D水平,探讨其与肝硬化之间的相关性。
资料与方法
一、 研究对象
收集2018年10月至2019年5月就诊于上海市浦东新区南华医院明确诊断为肝硬化61例,慢性乙型肝炎患者30例。入选标准:肝硬化入选标准按照2011年《肝硬化中西医结合诊疗共识》[3],慢性乙型肝炎按照《慢性乙型肝炎防治指南(2015)》[4]。排除标准为以下任意1条或多条:①存在已知或可能影响维生素D代谢的疾病,如慢性肾功能不全,炎症性肠病,慢性阻塞性肺气肿,肿瘤,妊娠等;②患有某些基础疾病,如心功能不全,胃旁路术手术或骨折恢复期,脑卒中等;③长期或近2周内使用过骨化三醇、维生素D2、维生素D3的患者;④资料不全等影响获取标本质量者。
二、 仪器、试剂、检测方法
抽血前一日晚餐避免高脂饮食,禁食8~10 h,次日晨空抽血送检。生物化学指标使用日本东芝120全自动生物化学分析仪及配套试剂检测;凝血试验分析使用日本sysmex ca-1500血液凝固分析仪及配套试剂检测;25(OH)D检测使用爱博才思液湘色谱串联质朴法试剂盒检测,25(OH)D > 30 ng/mL为正常,20~30 ng/mL为维生素D不足,25(OH)D <20 ng/mL为维生素D缺乏症,25(OH)D<7 ng/mL为严重维生素D缺乏。
三、 统计学方法
结 果
一、 一般资料
61例肝硬化患者中代偿期28例,失代偿期33例,慢性乙型肝炎患者30例。比较慢性乙型肝炎组、肝硬化代偿期组、肝硬化失代偿期组3组患者各项实验室指标,结果慢性乙型肝炎组的25(OH)D水平高于肝硬化代偿期组和肝硬化失代偿期组(P<0.01),性别、FBG、INR、血磷差异无统计学意义(P>0.05)。见表1。
二、不同病因肝硬化患者25(OH)D水平比较
61例肝硬化患者中,5例(8.2%)25(OH)D水平正常,19例(31.1%)不足,30例(49.2%)缺乏,7例(11.5%)严重缺乏。乙型肝炎肝硬化28例(45.9%)、酒精性肝硬化5例(8.2%)、混合性(丙型肝炎、酒精性肝炎)肝硬化11例(18.0%)、隐匿性肝硬化17例(27.9%)中患者中25(OH)D缺乏或不足分别为27例、4例、10例、15例,不同病因肝硬化之间25(OH)D水平比较差异无统计学意义(P>0.05)。见表2。
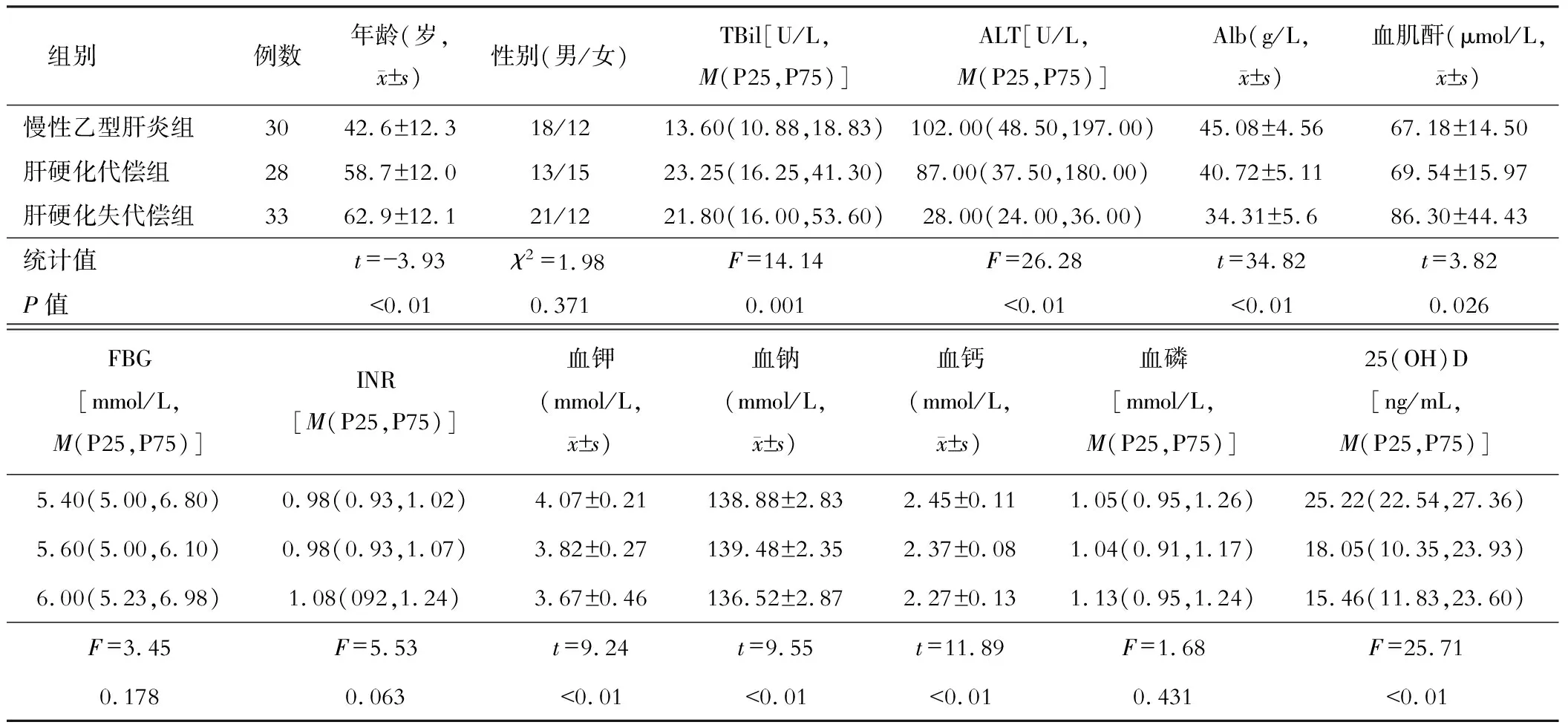
表1 3组患者各项指标比较
注:TBil为总胆红素;ALT为丙氨酸转氨酶;Alb为白蛋白;FBG为空腹血糖;INR为国际标准化凝血比值;25(OH)D为25羟维生素D
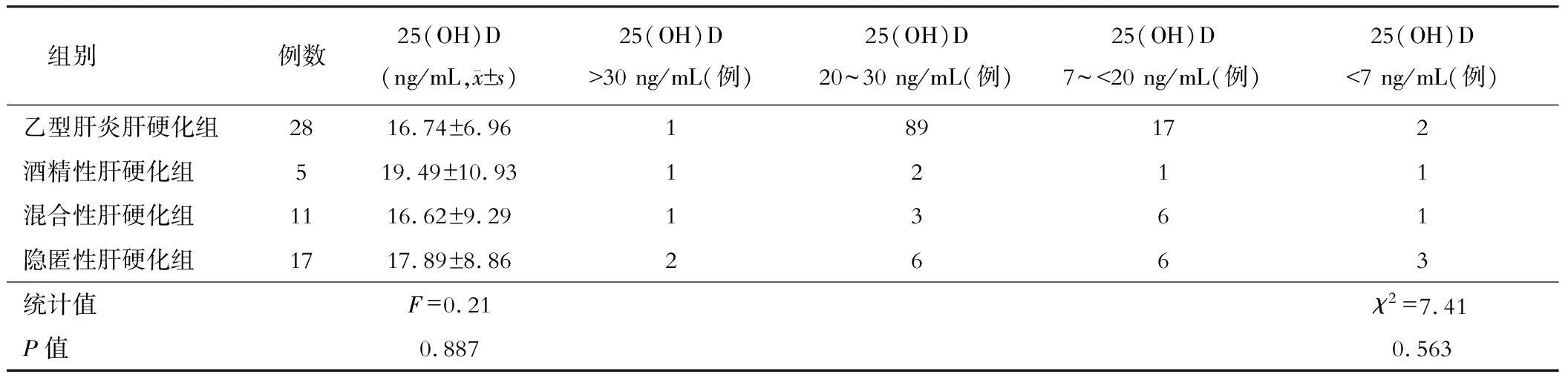
表2 不同病因肝硬化间25(OH)D水平比较
三、不同病因肝硬化患者25(OH)D水平与多变量间相关性
不同病因肝硬化患者25(OH)D水平与其他生化学指标相关性, 25(OH)D与Alb(r=0.46,P=0.000)、血钾(r=0.34,P=0.01)呈正相关,与INR呈负相关(r=-0.3,P=0.022),与年龄、TBil、ALT、Alb、血肌酐、FBG、血钙、血钾、血钠之间未见相关性(P>0.05),见表3。
四、不同病因肝硬化患者发生25(OH)D缺乏的危险因素分析
(一) 单因素logistic回归分析 共调查12个与脂肪肝相关的危险因素,包括年龄、性别、TBil、ALT、Alb、CR、FBG、INR、血钾、血钠、血钙、血磷,将25(OH)D是否缺乏作为因变量(0=25(OH)D≤20 ng/mL,1=25(OH)D≤20 ng/mL)具体单个因素作为自变量。经单因素logistic回归分析发现,Alb、INR是不同病因肝硬化患者发生25(OH)D缺乏的危险因素(P<0.05),见表4。
(二) 多因素logistic回归分析 将25(OH)是否缺乏作为因变量(0=25(OH)D≤20 ng/mL,1=25(OH)D>20 ng/mL),单因素分析有意义的因素作为自变量,结果表明,Alb对回归模型的作用有统计学意义(P<0. 05),是不同病因肝硬化患者发生25(OH)D缺乏的危险因素,见表5。

表3 不同病因肝硬化患者25(OH)D水平与多变量间的相关性
注:TBil为总胆红素;ALT为丙氨酸转氨酶;Alb为白蛋白;FBG为空腹血糖;INR为国际标准化凝血比值
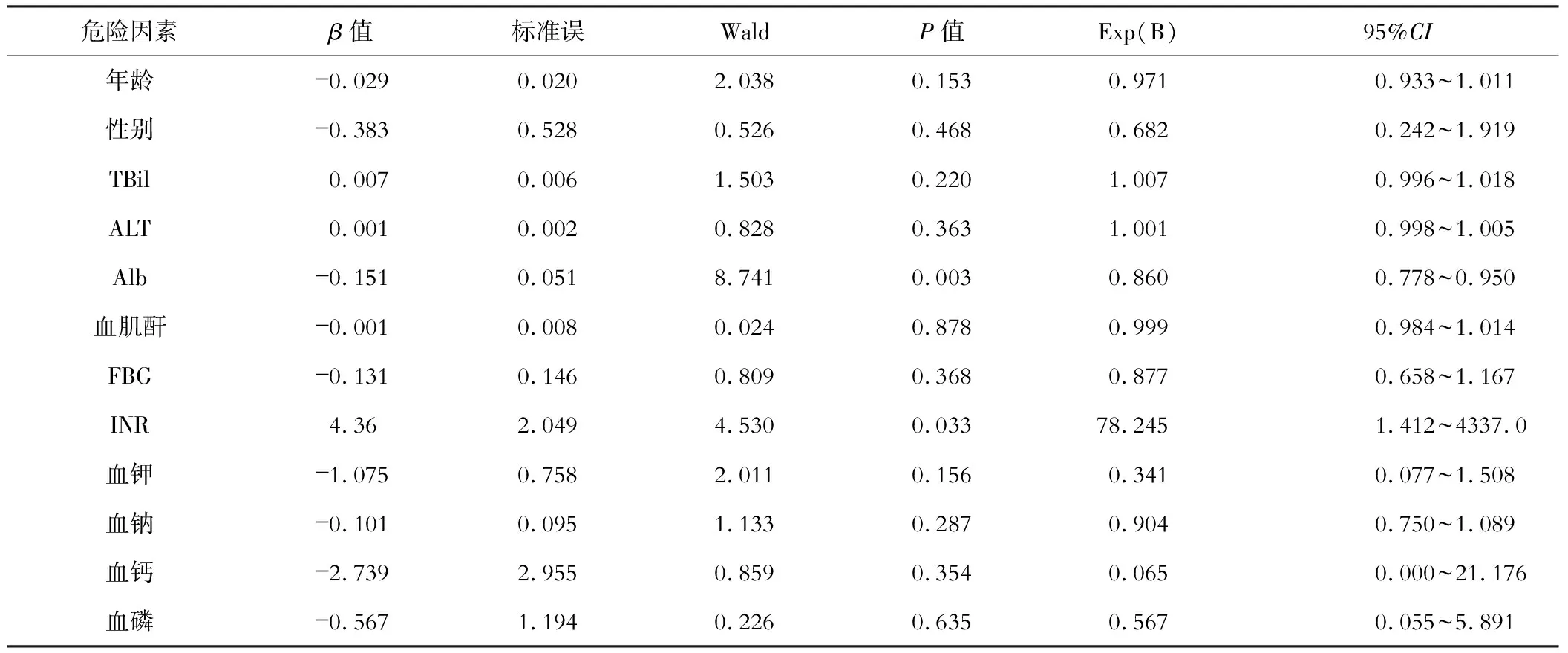
表4 不同病因肝硬化患者25(OH)D缺乏的logistic单因数回归分析
注:TBil为总胆红素;ALT为丙氨酸转氨酶;Alb为白蛋白;FBG为空腹血糖;INR为国际标准化凝血比值
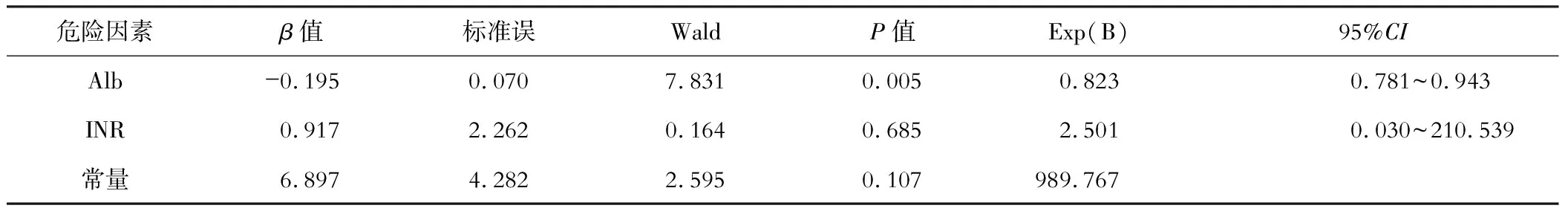
表5 不同病因肝硬化25(OH)D缺乏的logistic多因数回归分析
注:Alb为白蛋白;INR为国际标准化凝血比值
讨 论
慢性肝病患者体内普遍存在维生素D不足或缺乏现象[5-8]。Arteh 等[9]报道,对118例非胆汁淤积性肝病患者的研究中发现92%的患者存在某种形式的维生素D缺乏。本研究结果显示61例不同原因肝硬化中只有5例25(OH)D水平正常,有19例25(OH)D水平不足,30例25(OH)D水平缺乏,7例25(OH)D水平严重缺乏。肝病患者发生维生素D缺乏的原因是多方面的,包括阳光照射不足、饮食限制后的营养不良、缺乏胆汁酸导致对维生素D的吸收不良、和(或)肝羟化作用的损伤等[10]。
目前的研究大多认为维生素D有抗纤维化作用,能影响肝纤维化的形成及进展,维生素D缺乏可能通过增加肝脏炎症和纤维化而导致肝功能恶化[11-12]。一项体外实验研究表明,维生素D3可以抑制肝星状细胞的激活和增殖[13]。1,25(OH)2D3能减少细胞外基质的沉积,降低肝纤维变程度[14]。实验模型显示补充维生素D 后肝星状细胞的炎症和促纤维化活性降低[15]。但尚未解决的问题是维生素D补充剂是否可以改善肝硬化患者的肝功能和生存。Kubesch等[16]的一项前瞻性研究发现,基线维生素D水平与肝硬化相关的全身炎症和肝脏失代偿风险成反比。Paternostro等[17]发现,肝硬化Child评分晚期阶段和肝静脉压力梯度增高的患者维生素D水平降低,因此认为维生素D缺乏可能是肝硬化死亡的一个有价值的预测指标。但也有研究发现,在肝硬化和非肝硬化之间并无差异[2]。在本研究中,肝硬化代偿或失代偿患者的25(OH)D水平较慢性乙型肝炎显著降低,差异有统计学意义。
导致肝硬化的病因很多,在我国主要以乙型肝炎、丙型肝炎、酒精性、原发性胆汁性胆管炎等最为常见。 本研究中乙型肝炎肝硬化占45.9%,其次是隐匿性肝硬化27.9%、混合性(丙型肝炎、酒精性肝炎)肝硬化18.0%、酒精性肝硬化8.2%。不同病因肝硬化之间维生素D不足/缺乏差异无统计学意义,与Kumar等[18]报道的研究结果一致。本研究结果显示,25(OH)D与Alb、血钾呈正相关,与INR负相关,与年龄、TBil、ALT、Alb、血肌酐、FBG、血钙、血磷、血钾、血钠之间未见相关性。经单因素logistic回归分析发现,Alb、INR是不同病因肝硬化患者发生25(OH)D缺乏的危险因素。进一步多因素logistic回归分析后结果表明,Alb是不同病因肝硬化患者发生25(OH)D缺乏的危险因素。
本研究的局限是没有测量甲状旁腺激素水平,因此无法进一步探讨甲状旁腺激素水平与维生素D水平之间的相互作用。研究的样本量也较小,没有健康者维生素D水平的对照。
总之,维生素D不足或缺乏随肝病程度的进展而降低,在肝硬化患者中非常普遍,与肝硬化病因无关。肝硬化25(OH)D与Alb、血钾呈正相关,与INR呈负相关,Alb是肝硬化患者发生25(OH)D缺乏的危险因素。需要进一步的研究更深入调查,确定维生素D在肝硬化中缺乏的真实情况及其临床意义。