通关利窍针刺法联合康复训练对中风后吞咽障碍患者SSA及MBI评分的影响*
曾连有 徐志均 黄玉梅
中风后吞咽功能障碍是中风患者常见的并发症,多是由于固体或液体经患者口腔送至胃部出现延迟或障碍[1]。吞咽障碍严重影响患者进食及营养摄入,且其极易造成食物的误吸,从而引发反复性肺部感染,甚至致死,是影响患者身体健康及生活质量的重要因素。因此,对中风后吞咽功能障碍患者施以有效的治疗以及康复护理是降低死亡率、改善吞咽功能、提高患者生活质量的重要手段。表面肌电图是一种无创、便捷、价廉的体表肌肉功能检查手段,可以很好地评估患者的肌肉功能。红外热成像图与物体表面的热分布场相对应,它是传统选穴的有效补充。康复训练是治疗吞咽功能障碍的必要措施,但单一的采取护理干预无法达到预期的疗效[2]。本探究将选取2018年10月1日—2019年8月31日在我院治疗中风后吞咽障碍患者70例,探讨通关利窍针刺法联合康复训练对中风后吞咽障碍患者SSA及MBI评分的影响。现报道如下。
1 资料与方法
1.1 一般资料选择2018年10月1日—2019年8月31日在我院治疗中风后吞咽障碍患者70例,按照随机数字表法将其分为2组。其中对照组患者35例,男23例,女12例;年龄为40~75岁,平均年龄(62.27±8.32)岁;病程为1~3个月,平均病程为(1.85±0.32)个月。观察组患者35例,男22例,女13例;年龄为41~77岁,平均年龄(63.56±7.62)岁;病程为1~4个月,平均病程为(1.76±0.58)个月。2组基础资料对比,差异无统计学意义(P>0.05),可对比。
1.2 诊断标准西医诊断标准:符合《中国急性缺血性脑卒中诊治指南2010》标准[3]。中医诊断标准:符合《中风病诊断与疗效评定标准(试行)》标准[4]。吞咽障碍诊断与《实用神经病学》[5]与《简明中西医临床神经病学》[6]一致。①发音、语言、咀嚼吞咽功能障碍,饮水出现呛咳现象;②软腭、咽喉肌、咬肌、面肌以及舌肌出现运动障碍,但舌肌未出现萎缩与束颤;③存在咽反射现象,软腭部反射消失,下颌反射较强,脑干部位病理反射呈阳性;④椎体束表现一侧或双侧肢体瘫痪,情感出现严重障碍,即痴呆、强哭强笑等。
1.3 纳入与排除标准纳入标准:①符合上述诊断标准的患者;②所有患者均无其他神经系统疾病;③病情稳定,能够接受检查治疗。排除标准:①神经智力低下,无法配合治疗的患者;②伴有肝肾功能障碍、内分泌系统等原发病的患者。
1.4 治疗方法70例患者均接受改善脑循环、脑代谢治疗及抗血小板聚集等常规药物治疗。对照组接受单纯康复训练治疗,具体方法包括:冷刺激治疗、软腭上抬以及进食训练等。每日治疗训练1次,6次/周,持续治疗4周。观察组在对照组的基础上接受通关利窍针刺法治疗,具体治疗如下:采用表面肌电图探测脑卒中患者吞咽障碍的肌肉群,之后利用红外热成像图观察经络的走向。选择内关、尺泽、人中、极泉、三阴交、风池、完骨、翳风、廉泉、咽后壁为主穴;对于舌体运动障碍的患者多加大舌面点刺及金津、玉液放血;对咀嚼运动障碍患者加取太阳、下关、地仓等;对语言不利患者采取金津、玉液刺络放血。操作方法:患者取仰卧位,内关穴入刺0.5~1寸,采用提插转捻法1 min左右;人中穴以鼻中斜刺0.3~0.5寸,捻转一整圈,使肌肉纤维附着于针上;三阴交以胫骨后缘与皮肤45°倾斜刺入1.0~1.5寸,采用提插补法;风池、完骨、翳风穴以喉结方向斜刺入针2.0~2.5寸,捻转时频率高且幅度小;金津、玉液放血1~2 ml为宜;以上穴位均留针30 min/次,1次/d,持续治疗4周。
1.5 观察指标吞咽功能恢复效果的判定以洼田饮水试验为标准,显效表示患者吞咽功能障碍完全消失,饮水评分大于2分;有效表示患者吞咽功能有所改善,1分<洼田饮水试验评分<2分;无效表示患者吞咽功能无任何改善,评分不满足上述2个条件。总有效率为显效率与有效率之和。采用标准吞咽功能评分表(SSA)及改良日常生活活动能力评分(MBI)进行评估,其中SSA量表共计42分,分值越低则表示吞咽功能越良好;MBI量表总分为100分,分值越高则表示日常生活能力越佳。
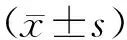
2 结果
2.1 2组患者吞咽功能恢复效果对比观察组患者的吞咽功能恢复总有效率(94.26%)较对照组高(72.29%),差异具有统计学意义(P<0.05)。见表1。
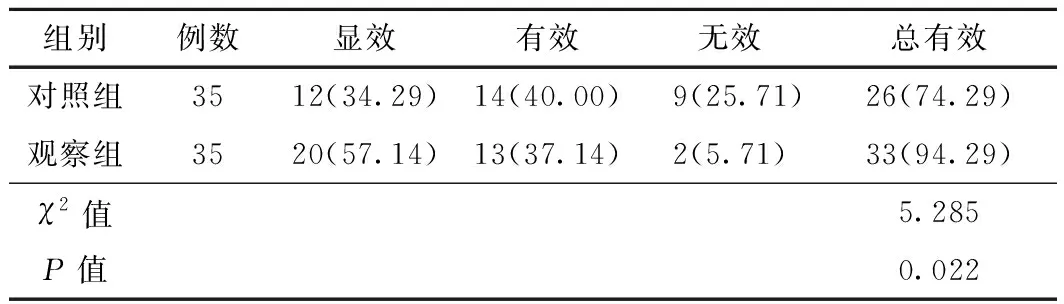
表1 2组患者吞咽功能恢复效果对比 (例,%)
2.2 2组患者治疗前及治疗1个月后SSA、MBI评分比较治疗前,2组患者SSA、MBI评分差异无统计学意义(P>0.05)。观察组在治疗1个月后两项评分明显优于对照组,差异具有统计学意义(P<0.05)。见表2。
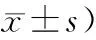
表2 2组患者治疗前及治疗1个月后SSA、MBI评分对比 (例,
3 讨论
中风后吞咽功能障碍是由于下颌、舌、软腭、咽喉及食道等部位或功能受损导致的进食障碍,也是中风后常见的并发症之一。中风后吞咽障碍若为得到及时的治疗,会引起营养缺乏、呛咳、肺炎等症状,严重会导致呼吸困难甚至窒息死亡。目前,临床尚无有效的药物治疗中风后吞咽障碍,多采用:①静脉注射营养液、胃管鼻饲等方法,但上述方法会导致患者营养不良、体内水电解质紊乱。②外科手术治疗虽可以达到一定的疗效,但其对患者造成的创伤及疼痛较大。因此,采取积极有效的治疗方法及护理干预对改善患者的吞咽功能,提高生活治疗,降低死亡率具有重要的意义。
近年来,针刺疗法用于治疗中风后吞咽功能障碍效果较佳,通关利窍针刺疗法是基于石学敏院士的醒脑开窍针刺法提出的一种针刺疗法。中风后吞咽障碍一方面为“神”的异常,即情感出现严重障碍,痴呆、强哭强笑等;而另外一面则为关窍功能失调,即咀嚼吞咽功能异常[7]。表面肌电图是一种无创、简便、价廉的体表肌肉功能检查手段,它可以很好地评估患者的肌肉功能。红外热成像图与物体表面的热分布场相对应,它是目前针灸学上比较热门的研究经络及选“阿是穴”工具,是传统选穴的有效补充。两者联用可以达到精准取穴之效,有助于提高针灸治疗脑卒中后吞咽障碍的临床疗效。治疗多为调神顺气,通关利窍,润补三阴,调神顺气取内关、人中穴,滋补三阴取三阴交穴;风池、完骨及翳风穴有通利枢纽效果;金津及玉液放血可以达到化瘀之效[8]。康复训练作为改善吞咽障碍的主要措施,可以帮助提高神经系统的兴奋程度并抑制反射异常,对咽下肌群肌肉的萎缩具有预防作用。此外,对舌肌、咀嚼肌的有效训练,能够提高吞咽的灵活性。本研究结果显示,观察组患者的吞咽功能恢复总有效率明显高于对照组,且治疗1个月后的SSA、MBI评分均优于对照组,这表示通关利窍针刺法联合康复治疗可以提高中风后吞咽障碍的疗效,改善患者吞咽功能,提高生活自理能力。
综上所述,通关利窍针刺法联合康复训练能够改善患者吞咽功能,提高中风后吞咽障碍患者治疗效果以及生活自理能力。

