非增强MR淋巴成像与直接淋巴管造影术后CT定位乳糜尿患者淋巴管-泌尿系瘘道与胸导管异常
孔 令,岳云龙,左利利,董 健,陈孝柏,温廷国,金延方,王仁贵
(1.首都医科大学附属北京世纪坛医院放射科,2.磁共振室,北京 100038)
乳糜尿是由多种原因引起的淋巴管病变,造成淋巴管与泌尿集合系统瘘道形成,含乳糜的淋巴液经尿液排出,长期反复发作可致低蛋白血症、贫血甚至丧失劳动力[1-3]。手术治疗乳糜尿效果较好,影像学定位淋巴管-泌尿系瘘对于术前评估具有重要意义[4-6]。本研究探讨非增强MR淋巴成像(MR lymphography, MRL)与直接淋巴管造影(direct lymphangiography,DLG)术后CT评价乳糜尿患者淋巴乳糜瘘和胸导管梗阻的价值。
1 资料与方法
1.1 一般资料 回顾性分析2015年1月—2017年12月于北京世纪坛医院确诊的24例乳糜尿患者,男10例,女14例,年龄11~76岁,中位年龄49.5岁;既往史包括丝虫病1例,食管癌术后1例,乳腺癌术后(左侧)合并右下肢淋巴水肿1例,合并肠淋巴管扩张1例,合并乳糜阴道瘘1例,合并乳糜浆膜腔积液4例(其中2例合并双下肢淋巴水肿)。纳入标准:①尿常规乳糜试验阳性;②接受MRL、DLG及术后CT扫描。排除标准:①可能导致乳糜尿的肾脏其他原发疾病如结核、占位等;②存在DLG禁忌证。
1.2 仪器与方法 采用Philips Ingenia 3.0T MR扫描仪,头线圈联合体部线圈,3D重T2加权水成像序列进行MRL。参数:TR 2 500~3 000 ms,TE 550~600 ms,回波链长度85~105,扫描范围36 cm×30 cm×9 cm,体素1.0 mm×1.0 mm×1.0 mm。采集层数 90,对部分肥胖患者采集100层,覆盖颈根部至盆底水平。采用呼吸门控,呼气末延迟100 ms采集图像。以最大信号强度投影(maximum intensity projection, MIP)重建行后处理,获得MRL图像。
采用GE Innova 2000-IQ DSA机行DLG。穿刺健侧或水肿较轻侧足第1、2趾之间皮肤及皮下,注射染色剂亚甲蓝与2%利多卡因1∶1 混合液2 ml,于显微镜下寻找浅表淋巴管,并以细针穿刺注射对比剂碘化油 (Lipiodol UF,Guerbet公司,法国) 8~20 ml,流率4~6 ml/h,动态观测碘化油沿淋巴管回流情况,至碘化油由胸导管出口排入静脉或未达胸导管出口、嘱患者深呼吸仍不能上行时结束DLG。于此后20 min~2 h以 Siemens SOMATOM Sensation 16或Philips iCT行CT检查,扫描范围由颈部甲状软骨下缘水平起至耻骨联合下缘止。参数:管电压80~120 kVp,管电流250~300 mA,层厚5 mm,间隔5 mm,螺距为1。对原始数据进行重组,层厚2 mm,间隔1.8 mm。
1.3 影像学分析 由2名具有7年以上影像学诊断经验的主治医师分别观察MRL和DLG术后CT图像,有分歧时经讨论达成一致,并记录为最终结果。
1.3.1 MRL ①淋巴管-泌尿系瘘道:肾蒂及肾周、膀胱周边淋巴管扩张;②胸导管梗阻相关表现:胸导管出口区纡曲小管、胸段周围纡曲小管、胸导管出口壶腹部过度膨大、胸导管增粗及全程显影等。
1.3.2 DLG术后CT ①淋巴管-泌尿系瘘道:肾蒂或肾周淋巴管至肾盂肾盏碘化油分布、膀胱腔碘油分布及膀胱周围淋巴管碘油分布;②胸导管梗阻相关表现:碘化油胸导管出口向锁骨下、颈部及支气管纵隔淋巴管反流,注射碘化油对侧髂部淋巴管反流等。
1.4 统计学分析 采用SPSS 21.0统计分析软件。以Kappa检验评价MRL与DLG术后CT定位淋巴管-泌尿系瘘道的一致性,Kappa值≤0.20为一致性极低,0.21~0.40为一致性一般,0.41~0.60为一致性中等,0.61~0.80为高度一致性,0.81~1.00为几乎完全一致。以χ2检验评价2种方法差异。P<0.05为差异有统计学意义。
2 结果
2名医师采用2种方法定位诊断淋巴管-泌尿系瘘道几乎完全一致:MRL(Kappa=0.827,P<0.001),DLG术后CT(Kappa=0.878,P<0.001),见表1、2。
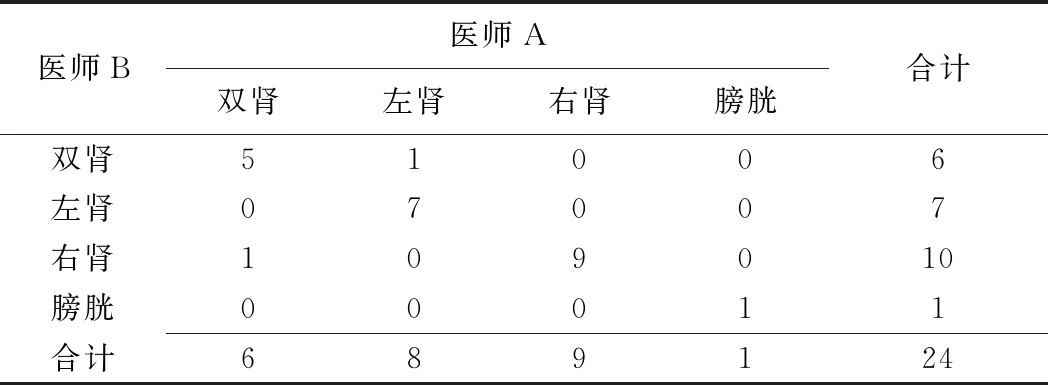
表2 2名医师以DLG术后CT定位诊断淋巴管-泌尿系瘘道(例)
24例中,MRL显示19例(19/24,79.17%)淋巴管-泌尿系瘘,DLG术后CT显示全部24例,见图1。MRL与DLG术后CT定位24例乳糜尿患者淋巴管-泌尿系瘘道结果见表3。
MRL与DLG术后CT定位淋巴管-泌尿系瘘道的一致性中等(Kappa=0.601,P<0.001,表4)。2种方法判断单侧肾脏水平淋巴管-泌尿系瘘差异有统计学意义(χ2=22.463,P<0.001)。相比DLG术后CT,MRL判断单侧肾脏水平淋巴管-泌尿系瘘敏感度68.97%,特异度100%。2种方法对1例膀胱水平淋巴泌尿系瘘均能定位(图2)。
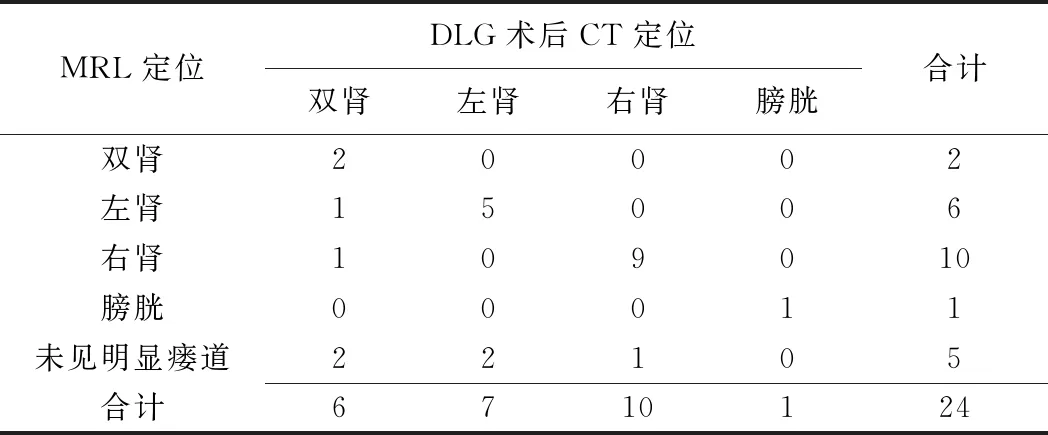
表3 MRL与DLG术后CT 定位淋巴管-泌尿系瘘道(例)
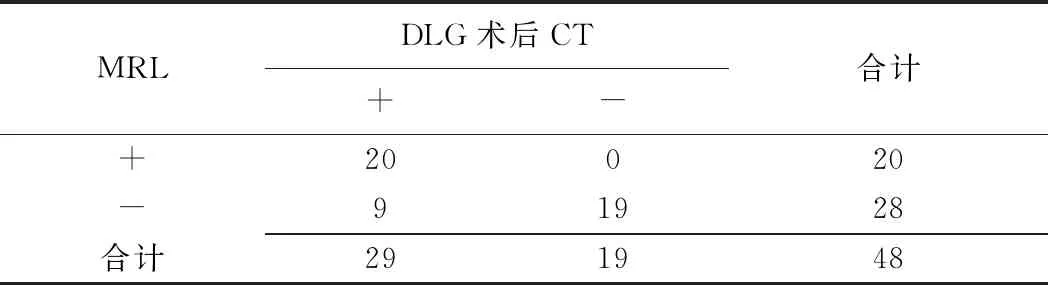
表4 MRL与DLG术后CT判断肾脏水平淋巴管-泌尿系瘘(侧)
全部 24例均存在双侧腰干纡曲扩张。MRL显示胸导管梗阻相关征象,其中3例胸导管全程显影,6例胸导管胸段周围、10例胸导管出口区见纡曲小管,6例胸导管局限或串珠状扩张,2例末端壶腹过度膨胀。DLG术后CT显示2例对比剂不能达到胸导管颈段,对比剂上行最高点在胸4(图2)、胸6水平各1例,前者MRL可显示胸导管颈段,后者MRL亦未能显示颈段胸导管;22例达到胸导管出口,18例见对比剂向颈干/锁骨下干或支气管纵隔干反流,18例见对比剂向对侧髂干反流。
3 讨论
乳糜尿病因分为寄生虫性和非寄生虫性,前者以丝虫为主,后者包括先天性淋巴管发育异常、泌尿系及腹膜后感染性疾病(包括结核)、腹膜后肿瘤、妊娠、外伤及手术等[1-3]。其病理生理学机制是肠系膜淋巴管和淋巴干内含乳糜淋巴液经胸导管入血过程中淋巴循环动力障碍,腰部腹膜后压力增高、纡曲扩张,使淋巴管含乳糜淋巴液下行反流,同时泌尿集合系统黏膜及黏膜下淋巴管破坏,黏膜糜烂、溃疡形成,反流的含乳糜淋巴液经淋巴管-泌尿系瘘道进入泌尿集合系统[5,7-8]。以往研究[4,6,9]对膀胱乳糜瘘报道较少,多为肾水平乳糜瘘,可能原因在于肾淋巴管与腰干相通,居反流途径上游,而膀胱乳糜瘘由髂部盆腔淋巴管乳糜反流,位于下游。本组1例膀胱乳糜瘘合并阴道乳糜瘘,乳糜尿是其乳糜回流障碍表现之一。
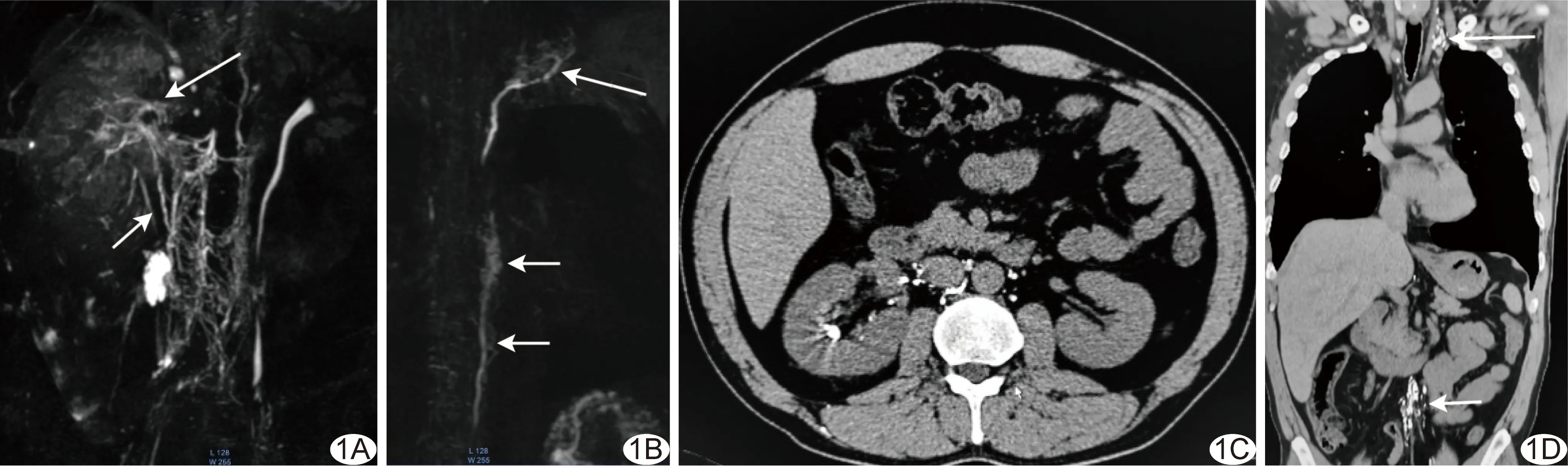
图1 患者男,46岁,无明显诱因乳糜尿3年 A.MRL MIP图像显示双侧腰部淋巴管纡曲增粗(长箭),可见右肾蒂及右肾周围纡曲增宽淋巴管(短箭); B.胸导管胸段周围纡曲小淋巴管(短箭)和出口区纡曲小淋巴管(长箭); C.DLG术后CT,左下肢淋巴管注射碘化油,可见对比剂自右侧肾蒂淋巴管向右侧肾盏内反流。D.CT示胸导管出口区对比剂向左侧颈部淋巴管反流(长箭),另可见向肠系膜淋巴管反流的对比剂(短箭)
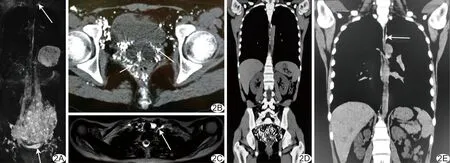
图2 患者女,16岁,乳糜尿合并乳糜阴道瘘4年 A.MRL MIP图像可见双侧腰部髂部淋巴管增多、增粗、纡曲,胸导管出口区可见纡曲增粗淋巴管(长箭),盆底膀胱周围可见纡曲增粗淋巴管(短箭); B.DLG术后CT,右下肢注射碘化油对比剂,双侧腰部淋巴管纡曲增粗,碘化油向左侧髂部、膀胱周围淋巴管(长箭)和盆腔底部阴道周围淋巴管(短箭)反流; C.MRL冠状位T2WI示胸导管颈段走行于左侧颈总动脉与左侧锁骨下动脉间隙节段(长箭); D.双侧肾蒂及肾周淋巴管及肾盂肾盏未见明显碘油反流沉积; E.DLG术后CT显示碘化油未能达胸导管出口,上行最高点位于胸4水平(长箭),以上节段胸导管无法显影
影像学检查乳糜尿患者的主要目的是明确淋巴管-泌尿系瘘道,评估淋巴系统、胸导管回流障碍。DLG为最常用方法,可直观、动态显示对比剂自淋巴管向泌尿系统反流情况,但瘘道较小、反流对比剂较少时可能漏诊;DLG术后CT可提供较好的补充,并能显示反流淋巴管走行位置及与肾血管等周围结构的关系[9-10]。但DLG存在一定风险:碘化油可能在部分淋巴管或淋巴结内沉积,并在周围形成皂化炎性反应,加重淋巴循环障碍;如碘化油经胸导管出口入中心静脉过快、过多,存在致肺动脉栓塞风险[10]。
MRL无创、无需对比剂,可显示肾蒂及肾周脂肪囊以及膀胱周围纡曲扩张淋巴管[11-12],为大样本研究、术前术后及随访复查对照等提供可能,但诊断淋巴管-泌尿系瘘敏感度不高,原因可能在于其空间分辨率仍存在不足,显示淋巴管-泌尿系瘘形成且相应淋巴管纡曲增粗较好,而对淋增粗不明显者显示困难。DLG所用对比剂可经较小瘘道充盈分布,术后CT的密度分辨率较高,瘘道检出率较高[9]。以往研究[13]发现检查前高脂饮食可改善MRL中淋巴管系统显影状况,本组乳糜尿患者治疗要求低脂饮食,可能在一定程度上带来不利影响。本组MRL显示淋巴管-泌尿系瘘的特异性较好,提示其可作为无创检查乳糜尿患者的初步方法,并有较好应用价值。
淋巴管网有一定侧支循环代偿能力[14],临床甚至以结扎胸导管治疗乳糜胸。在乳糜尿患者,胸导管梗阻且淋巴管网代偿能力差可能是其淋巴回流障碍的原因之一。胸导管瓣膜功能异常、胸导管末段周围胸锁关节骨质增生、动脉硬化或炎症等原因导致纤维组织增生,使胸导管末段狭窄或胸导管出口汇入静脉压力增高,均可引发胸导管末段梗阻。DLG可直接反映胸导管末段梗阻,如对比剂不能到达胸导管出口、对比剂自胸导管出口入血不畅以及出口壶腹瘪陷或过度膨胀等,部分病例可见对比剂自胸导管出口向颈干、锁骨下干或支气管纵隔干反流[10,14]。MRL能很好显示胸导管解剖变异情况[15-16],胸导管全程显影、末段壶腹过度膨胀、胸段及出口区纡曲小管等征象与胸导管末段梗阻有关[17-18]。为尽量减轻呼吸运动伪影,MRL对胸导管采用呼气末门控扫描,此时相中心静脉压降低、胸导管出口瓣膜开放,胸导管颈段内含乳糜淋巴液流出入血、壶腹收缩[19],故既往胸导管MRL研究[13]发现正常志愿者胸导管颈段较胸腹段显影率低;胸导管末段梗阻时出现全程显影、壶腹过度膨胀,同时胸导管内压力增高,胸段汇入的肋间淋巴管网和出口区汇入的锁骨下干、颈干及支气管纵隔干中一支或多支扩张,可能形成胸导管胸段周围网状小淋巴管及出口区小淋巴管纡曲征象。本组DLG显示2例对比剂不能上行达胸导管出口,其中1例MRL显影,提示局部管腔内有自身淋巴液充盈,对比剂不能上达可能与上方梗阻程度较重、且对比剂在下方髂腰部大量扩张淋巴管内稀释滞留有关[18];另1例MRL亦未能显影,提示可能存在胸导管节段发育不良或瘪陷狭窄。
本研究的不足之处:①未与肾蒂淋巴管探查手术及输尿管镜进行对照;②未设置无乳糜尿但伴有髂腰淋巴管扩张等其他淋巴循环障碍疾病患者作为阴性对照;③样本量小,未对乳糜尿按严重程度进行分级。

