胃镜活检与外科病理诊断胃癌的临床对比研究
(辽宁省辽阳市中心医院,辽宁 辽阳 111000)
在临床上,胃癌属于一种十分常见的癌症,其发病率仅次于肺癌,位居第二,导致胃癌的因素有遗传、免疫力较低、幽门螺杆菌感染以及食物与环境等。近几年内,我国胃癌的发病率与病死率均在逐年提高,所以,早期诊断在胃癌的治疗方面发挥着至关重要的作用。其中,胃镜活检作为一种胃癌诊断方法在临床上得到了广泛应用,然而,由于活检取材十分有限,其诊断结果常常会同外科病理学诊断有所不同。因此,文中将2016年3月至2017年3月在本院接受治疗的80例胃癌患者作为研究对象,分析比较胃镜活检与外科病理诊断临床结果。具体报道如下。
1 资料与方法
1.1 基本资料:将2016年3月至2017年3月在本院接受治疗的80例胃癌患者作为研究对象,其中,男性患者为42例,女性患者为38例,年龄为23~79岁,平均年龄为(38.7±8.6)岁,患病时间为3~20个月,平均患病时间为(6.3±1.5)个月,全部患者均出现了一系列的临床症状,另外,还伴有贫血、腹水和浅表淋巴结肿大等症状。
1.2 诊断方法:根据标准流程针对80例患者实施胃镜活检与手术切除标本取材,与此同时,对患者进行取材的过程中应该按照病灶的大小来采用相应的取材方法,在临床上,就病灶直径超过1 cm的患者而言,应该进行选样取材,然而,就病灶未超过1 cm的患者而言,却应该进行全部取材[1]。当完成取材以后,使用10%的福尔马林对其加以固定,接着,再用石蜡进行包裹,并正常进行病理切片,切片结束后,使用苏木精-伊红来染色,最后由专业的病理医师在显微镜下观察样本,结合有关标准来评估病变组织的类型和分化程度,以此来分析比较胃镜活检与外科病理学诊断结果[2]。
胃镜活检不仅能够确定病变的具体部位、大小和外观,而且还能够取活检做病理检查,以此来了解疾病的特性;如腺癌的分化程度(高分化、中分化、低分化、印戎细胞癌,恶性程度逐渐递增)[3]。然而,偶尔也可能出现部分特殊情况,比方说,进行一次活检并未取到肿瘤,多数报告慢性炎症。在此种情况下,可能存在两种情况:一种是胃部未发生癌变,确实属于胃炎或者是黏膜溃疡;另外一种情况是发生了癌变。此时,倘若内镜医师认为病变存在可疑之处,就会告知患者口服抑酸药,如奥美拉唑、半托拉唑等,服用2~3周,待黏膜炎症基本痊愈再做一次胃镜并取活检[4]。一旦出现上述现象,最好遵医嘱服药以后再取一次活检。必要情况下,也可以建议患者做腹部增强 CT,主要是为了了解发生病变位置的胃壁是否增厚,要是CT可以明显观察到胃壁的增厚,就断定发生了病变,因此,在胃镜取活检的过程中必须在深处取材或者是尽量多取材,甚至可以在内镜下切除黏膜。患者做2~3次胃镜才被确诊的情况屡见不鲜[5]。
胃镜活检以后,还应该对胃癌患者实施相应的影像学检查,主要是为了对胃癌的分期进行诊断。①胸片检查:胸片能够基本明确肺部是否存在结节,倘若存在可疑结节,就应该做胸部增强CT,以此来充分了解肺部情况,观察其是否发生了转移[6]。②X线片与CT检查:X线:像把面包压扁了看,X线会穿过人的身体,遇到被遮挡的部位,底片上不会曝光,洗片后此部位为白色。犹如一片面包或者是一块棉花,无法看见里面的纤维纹理,但是用手压瘪了会更加清晰。X线存在的缺陷就是受限于深浅组织的影像相互重叠与隐藏,偶尔需要从多个角度反复拍摄X线片。CT:像将面包切成片看,CT的检查原理为X线会分层穿过人体,然后,利用计算机计算以后二次成像,犹如将一片面包切成片来看。具有的优点是能够分层看,通过计算以后能够将更多的组织信息显示出来[7]。③颈部超声:一些胃癌患者会在淋巴结发生跳跃性转移,就是胃周可能未发生淋巴结转移,然而,可能向左颈部淋巴结发生转移,胃癌患者可见明显的左颈部淋巴结转移,一旦发生转移,就可能为晚期。④PET/CT检查:就恶性肿瘤而言,此项检查是筛除全身扩散转移的主要工具,能够在疾病早期发现[8]。临床应用受限。⑤腹腔镜探查:此种检查方法实际上属于一种小手术。在手术室需要对患者进行全身麻醉,然后再实施腹腔镜探查,它也属于有创检查,现阶段,在日韩与我国一些大的肿瘤中心得到了应用,并非一种常用的检查方法。具有的优点是能够更加清晰地观察到胃癌的局部情况以及整个腹盆腔是否发生了扩散转移,并且还能够进行腹腔游离细胞学检查,属于一种比较精准的分期诊断方法。然而,由于此种检查方法属于有创检查,因此,是否值得在临床上对其加以推广应用仍然需要展开进一步的大型临床研究[9]。
1.3 观察指标:观察80例患者胃镜检查结果与手术病理检查结果。
1.4 统计学方法:采用SPSS2.0统计学软件分析处理所有数据,计数资料采用χ2检验;计量资料采用(±s)表示,采用t检验;P<0.05表示组间存在的差异具有统计学意义。
2 结果
2.1 比较胃镜活检与外科病理学诊断的符合率:根据术后组织病理学诊断结果,胃镜活检的确诊率、疑诊率和未确诊率分别为78.6%、14.3%、7.2%,见表1。

表1 比较胃镜活检与外科病理学诊断的符合率
2.2 对比分析胃镜活检同外科病理学诊断之间的关系:胃镜活检与外科病理学诊断对于Ⅰ型、Ⅱ型和Ⅲ型的诊断精准率所产生的差异不明显(P>0.05),因此,不符合统计学意义。然而,对Ⅳ型的诊断精准率却存在明显的差异(P<0.05),因此,符合统计学意义。见表1。
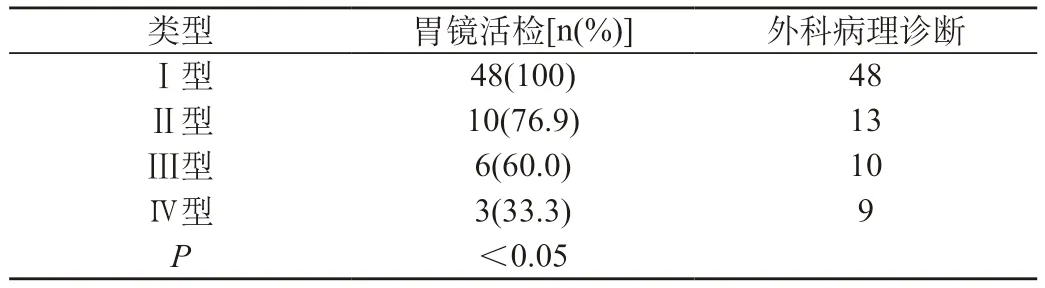
表2 分析胃镜活检同外科病理学诊断之间的关系
3 讨论
随着社会的不断发展和进步,环境污染变得越来越严重,再加上人们生活节奏的不断加快以及饮食不合理等方面因素的影响,因此,导致胃癌的发病率正在日益上升。胃癌较易在胃窦部、前后壁和胃小弯处发生,其次是贲门处,胃体区比较少见,多发于40~60岁,并且男性比女性更易患此种疾病。胃癌作为一种起源于胃黏膜上皮的常见的恶性肿瘤,其发病率与病死率仅次于肺癌,位居第二。一般来讲,大部分胃癌均为腺癌,早期基本不会出现明显的症状,或者是出现上腹不适、嗳气等非特异性症状,较易同胃炎、胃溃疡等慢性胃病发生混淆,不易被引起重视。胃癌的预后同病理分期、部位、组织类型、生物学行为与治疗方法息息相关。据有关研究结果显示,倘若能够针对早期胃癌患者实施系统性的治疗,就可以确保其生存期超过5年,甚至达到痊愈;然而,针对晚期胃癌患者实施治疗后,其5年生存期的占比尚未达到5%。由此可见,及时发现、诊断与治疗胃癌是提升临床治疗效果以及延长患者生存时间的决定性因素[10]。
文中研究结果表明,根据术后组织病理诊断结果,胃镜活检的确诊率、疑诊率和未确诊率分别为 75.0%、15.0%和10.0%。疑诊与未确诊的患者在胃镜下往往可以看见发生病变处质硬、较易出血以及局部管腔狭窄等显著的组织病变。此时,可以针对其实施细胞学刷片检查,以此来减少胃镜活检出现误诊的可能性。为了避免受到胃镜活检取材局限性的影响,常规一次取材应该选取两块组织,就可疑患者而言,应该选取四到五块组织。除此之外,文中研究结果还表明,对浸润型胃癌的活检进行取材时,在七到八块组织中常常只有一块属于肿瘤组织。胃镜活检对BorrmannI 型病变的确诊率最高,达到了100%,Ⅱ型与Ⅲ型次之,确诊率分别达到了76.9%与60.0%,Ⅳ型最低,达到了33.3%。胃镜活检取材位置的不同是导致误差产生的根本原因。就肿块型、限局溃疡型和溃疡型的组织病变而言,胃镜活检较易在发生病变处取材,因此,确诊准确率非常高。然而,浸润型组织病变的症状为癌细胞在黏膜下呈扩散浸润的分布形式,并且黏膜肿胀清晰可见,胃镜活检取材检查基本属于阴性,因此,确诊准确率非常低。胃镜活检对分化型癌细胞的诊断精准率非常高,对分化较差的癌细胞的诊断准确率相对较低,因此,较易出现误诊的现象。这主要是因为胃镜活检取材存在一定的局限性,相比较而言,没有外科病理诊断的取材范围广泛,并且数量较少而造成的。就分化型癌细胞的诊断而言,不会过多地受到取材局限性的影响,但是,就分化较差的癌细胞而言,局限性常常会导致取材的过程中对分化不良的部位产生疏忽,而将其划为了分化型,从而导致了误判。由此可见,胃镜活检对癌细胞分化程度的诊断结果仅仅能够作为临床诊断的参考依据,最终的诊断结果仍然需要结合外科病理检查来加以确定。
还有一点就是,要想避免胃癌的发生,就应该做好预防工作,具体措施体现如下:①改变饮食结构,多食蔬菜、水果,豆类食物与牛奶,鲜鱼、肉、蛋。提倡食用大蒜、绿茶。②改变不良饮食习惯,尽量不要暴饮暴食,按时用餐;进食不应该太快,食物不能太烫或太硬;少食腌制食品,多吃清淡食物。③少喝烈性酒,不吸烟。④落实好粮食的防霉去霉工作,注意饮用水的安全。⑤对慢性胃炎、胃溃疡和幽门螺杆菌感染等疾病引起重视,并及时进行治疗。⑥普查胃癌高发区和高危人群。
综上所述,针对胃癌患者实施胃镜活检具有一定的临床应用价值,但却难以客观精准地体现出病变的特性,尤其是对部分分化程度较差的癌细胞的诊断所产生的误差更大,因此,医疗人员应该对此引起重视。

