侵蚀性葡萄胎的MRI影像学表现及其诊断效果
林莉萍,林 永
(内江市第二人民医院 放射科,四川 内江 641100)
侵蚀性葡萄胎(invasive hydatidiform mole,IHM)是指葡萄胎(ydatidiform mole,HM)组织侵入子宫肌层或侵犯子宫周围组织、器官,常发生于HM清宫术后[1]。目前,对IHM的主要诊断方式是通过病理检查,以病理切片结果为诊断的金标准[2],但病理检查属有创性检查,需要穿刺活检或手术获得组织,有一定局限性[3];而其余的实验室检查方式,如血清绒毛膜促性腺激素等,易受到其他疾病的影响,鉴别诊断能力较差[4]。影像学检查在疾病的早期诊断和病灶特点描述中有重要的作用[5],临床多使用B超检查对IHM进行诊断,但其特异性较差[6]。磁共振成像(MRI)检查能够利用IHM的病理学特点,更好地展示病灶情况,在临床诊断中已有一定的应用[7]。本研究对我院收治的36例疑似IHM患者均给予MRI平扫和动态增强扫描(DCE)检查,旨在观察IHM的MRI影像学特征,并探讨MRI对IHM的鉴别诊断效果。
1 资料与方法
1.1 一般资料
选取2015年1月~2019年10月我院收治的疑似IHM患者36例,根据病理学检查结果分为IHM组(20例)和良性病变组(16例),其中良性病变组包括良性葡萄胎(HM)7例、胎盘残留6例、异位妊娠3例。纳入标准:(1) 疑似HM患者或HM患者清宫术后1~5个月,出现阴道不规则流血或出现β-绒毛膜促性腺激素异常升高,并经过检查后有明确的病理学诊断;(2) 患者临床资料完整;(3) 签署知情同意书。排除标准:(1) 患者存在其他子宫相关病变;(2) 存在其他内分泌系统病变;(3) 存在磁共振检查禁忌症或未能完成所有治疗检查的患者;(4) 存在肝、肾、心血管等系统严重疾病的患者;(5) 存在精神类疾病、难以沟通交流的患者。本研究经医院医学伦理委员会批准,两组患者一般资料比较差异均无统计学意义(P>0.05),具有可比性。详见表1。
1.2 方法
1.2.1仪器设备
美国GE 1.5T磁共振扫描仪;思创ST-PACS系统工作站。
1.2.2检查方法
患者取仰卧位,扫描范围为脐至耻骨联合下缘平面。平扫选择T1WI、T2WI的横断位与矢状位及T2WI冠状位,扩散加权成像b值分别为50 s/mm2和800 s/mm2。对所有患者进行DCE检查,对比剂采用钆喷酸葡胺,剂量0.1 mmoL/kg,经肘静脉注射,流速为2~3 mL/s,注射完成后进行DCE检查,采集8~20期,所有患者均于3 min内完成DCE检查。所有MRI原始图像及后处理图像数据均传回思创工作站进行处理分析,由3名医师进行读片,其中包括1名主任医师,所有诊断需要经过3名医师确认。
1.3 观察指标
(1) IHM的MRI影像学特征。包括子宫形态、内膜情况,病灶位置、大小、形态以及信号特点,周围组织侵犯情况等。
(2) 分析MRI诊断IHM的灵敏度、特异度和准确度。对比MRI检查结果和病理检查结果,诊断为IHM为阳性,非IHM为阴性,计算灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100.00%;特异度=真阴性例数/(真阴性例数+假阳性例数)×100.00%;准确度=(真阳性例数+真阴性例数)/总例数×100.00%。
(3) 比较IHM组和良性病变组的时间-信号强度曲线(TIC)类型。Ⅰ型:早期强化显著,0~32 s上升趋势明显,中期减缓进入平台期;Ⅱ型:早期强化明显,中期继续强化,晚期进入平台期;Ⅲ型:早期强化较少,中期明显强化,晚期强化减缓;Ⅳ型:持续性缓慢上升,未有明显的快速上升趋势。

表1 两组患者一般资料比较
1.4 统计学方法
采用SPSS 18.0软件进行数据分析,计量资料采用(x±s)表示,行t检验,计数资料采用[n(%)]表示,行χ2检验,P<0.05认为差异有统计学意义。
2 结果
2.1 IHM的MRI影像学表现
典型病例的MRI影像学表现见图1和图2。
2.2 MRI检查结果与病理学检查结果比较
36例疑似IHM患者经病理学检查,确诊为IHM患者有20例。MRI诊断IHM的灵敏度为75.00%(18/24),特异度为83.33%(10/12),准确度为77.78%(28/36),详见表2。
2.3 IHM组和良性病变组的TIC类型比较
IHM组的TIC以Ⅰ型为主,占90.00%,良性病变组的TIC以Ⅲ型和Ⅳ型为主,分别占比56.25%和25.00%。两组TIC类型比较,差异有统计学意义(P<0.05)。详见表3。
3 讨论
妊娠后胎盘的绒毛滋养细胞异常增生,逐渐转变为水泡状,该疾病称为葡萄胎;而当病变组织逐渐侵入子宫肌层或突破肌层侵犯子宫周围组织,可称为侵蚀性葡萄胎[8]。前者通常认为是良性疾病,而后者则为恶性疾病[9]。对IHM的诊断,临床中以病理诊断结果为准,但病理检查为有创性检查,增加了疾病进展恶化的风险[10]。影像学检查在多种妇科疾病中均有一定的应用,其中MRI检查能够反映子宫增生性疾病的特征,对病灶情况进行准确的描述[11]。研究表明,IHM患者子宫内膜增厚并不连续,肌层内有明显的异常信号[12]。MRI分为平扫和DCE检查,本研究在平扫检查中,发现IHM患者的子宫均表现出不同程度的增大,最大达到12.5×9.0×7.5 cm3;子宫形态存在异常,其中15例患者出现子宫前倾,5例患者出现子宫后屈。子宫内膜增厚,同时信号不均匀,其中6例患者子宫肌层出现明显的“缺口”征,但在T1WI序列中未见异常,4例患者宫腔出现片状异常信号。18例患者病灶表现为边缘不整的团片状影,其中5例患者出现典型的肿块征。T1WI序列,多数病灶表现为低信号或等信号;T2WI序列,多数病灶表现为低信号;13例患者病灶表现为蜂窝征或水泡征。19例患者子宫肌层内可见局限性或弥漫型异常信号,以T1WI低信号或稍低信号、T2WI稍高信号为主;9例患者出现T1WI点状高信号,提示患者可能出现子宫肌层局部出血。这些结果表明MRI检查能够反映子宫内膜的异常情况,同时能够显示子宫肌层内的病灶情况,对病灶形态、大小以及出血情况进行一定判断。
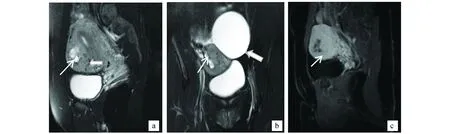
图1 患者1,女,28岁,IHMa. 矢位T2WI示子宫增大,肌层不均匀增厚,细箭头示子宫前壁肌层内囊状高信号影,粗箭头示肌层内血管流空效应;b. 冠位T2WI,细箭头示肌层内囊状高信号突破子宫浆膜,粗箭头示附件囊肿;c. 矢位LAVA增强示病灶不均匀强化,囊性部分未强化
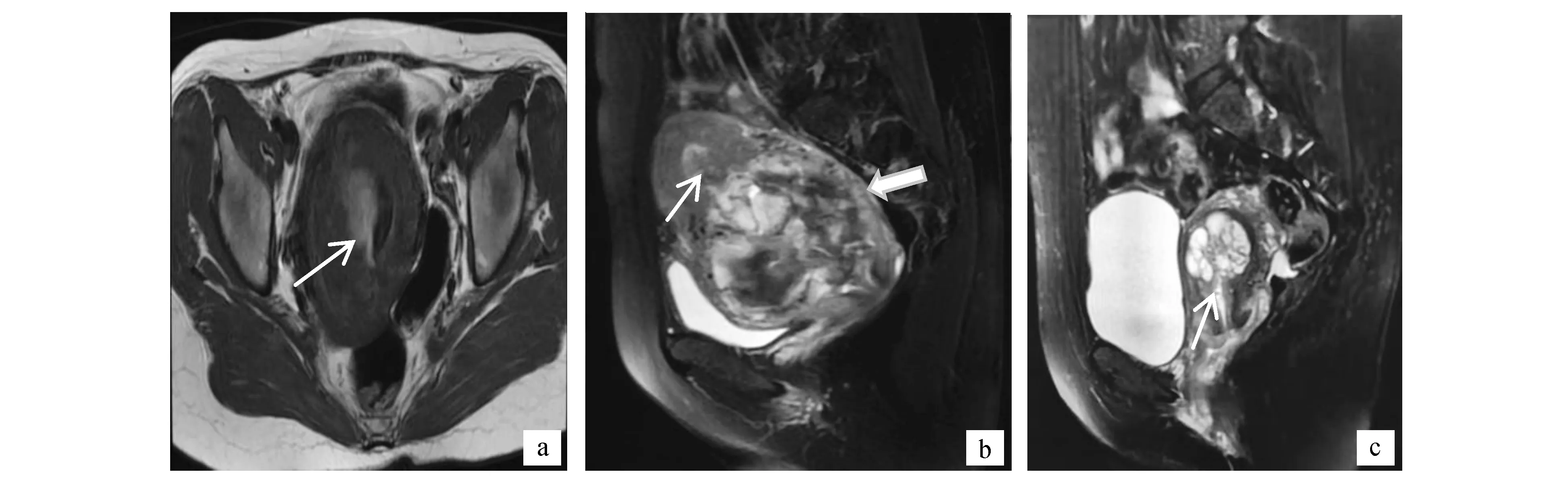
图2 患者2,女,31岁,IHMa. 轴位T1WI示子宫体积明显增大,病灶内高信号为出血;b. 矢位T2WI示子宫体颈部典型混杂信号肿块征,细箭头示宫腔内出血,粗箭头示肌壁受侵,弥漫性信号异常及血管流空;c. 矢位T2WI示子宫峡部病灶呈典型蜂窝征或水泡征

表2 MRI检查结果与病理学检查结果比较(n)
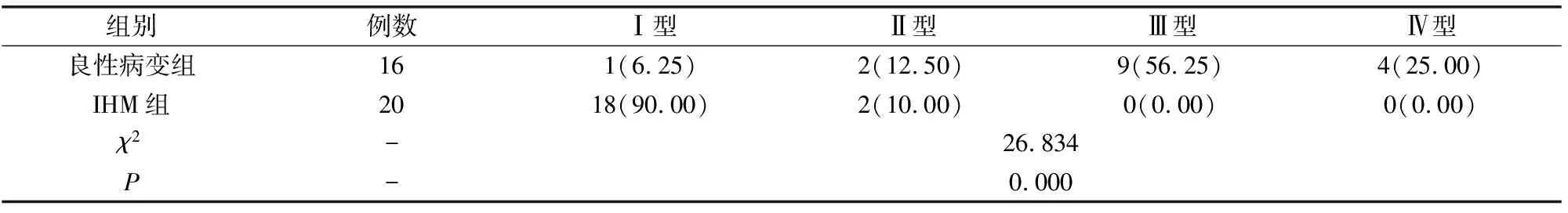
表3 IHM组和良性病变组的TIC类型比较[n(%)]
IHM是起源于滋养层细胞的恶性疾病,通过破坏周围血管组织获取养分[13]。因此,在MRI检查中子宫肌层内可见血管迂曲增宽信号。本研究中,共有9例患者出现肌层内的异常血管信号,其中5例患者的异常血管信号延伸至宫旁组织;6例患者出现附件区囊肿,大小在2~7.5 cm,1例患者出现双侧附件囊肿;2例患者表现出宫旁受到侵犯。表明MRI检查能够充分显示侵袭性葡萄胎患者病灶及血管分布情况,同时对周围组织或器官的异常情况也有清晰的显示[14]。在DCE检查中,多数IHM患者病灶表现为早期强化,出现不同程度的不均匀强化,且病灶边缘强化更为明显;子宫内膜破坏的不连续性在增强扫描中更为明显;4例患者子宫肌层出现异常强化。表明IHM的MRI影像学表现具有一定特征性,且与疾病病理特征基本吻合。通过和病理检查结果比较发现,MRI诊断IHM的灵敏度为75.00%,特异度为83.33%,准确度为77.78%,均处于较为理想的区间内,诊断效果较好。同时,IHM组的TIC以Ⅰ型为主,良性病变组的TIC以Ⅲ型和Ⅳ型为主,两组TIC类型比较,差异有统计学意义(P<0.05)。由于良/恶性疾病的血管生成状态及病灶分布情况存在病理学差异,因此,通过DCE检查可有效判断病灶的良/恶性情况,具有较好的鉴别诊断效果[15]。
综上所述,IHM的MRI影像学表现具有特征性,可清晰显示宫腔内情况及子宫肌层受侵程度,MRI平扫结合DCE可提高诊断IHM的准确性,为疾病的临床诊疗及预后评估提供可靠的影像学依据。

