239例肠道溃疡性病变的临床特点分析
广东省北京大学深圳医院消化内科 (广东 深圳 518035)
邹 傲 王俊萍
肠道溃疡性病变的临床表现复杂,不同病因可有相同的临床表现,如发热、腹痛、腹泻、便血等。内镜特征亦有相似的地方,如肠壁黏膜充血糜烂,溃疡大小不一、形态各异、散在分布等表现均无特异性。实验室检查无特殊,病理检查多有隐窝结构破坏、慢性炎性细胞浸润等不典型改变,给临床诊断带来一定困难,故鉴别诊断十分重要。本文对239例肠道溃疡性病变的病因、临床表现及内镜特点进行回顾性分析,以期积累临床经验,减少误诊误治。
1 资料与方法
1.1 对象 收集2017年1月~2019年1月在我院肠镜发现肠道溃疡性病变239例,其中男性136例,女性103例,年龄18~72岁,平均41.32岁。
1.2 方法 全部病例均行结肠镜、肠镜下活检病理组织学检查,部分患者后期完善常规、生化、CRP、ESR、血清抗体、DNA、血培养、粪培养以及影像学检查。
1.3 诊断 肿瘤性疾病经组织病理学确诊。非肿瘤性疾病中,感染性疾病经病原体检测及病理结果确诊,非感染性疾病结合临床特点、内镜表现及病理结果确诊。随访12个月未能确诊者为不明原因溃疡性疾病。
2 结 果
2.1 按性别分类 239例患者中,男性患者136例,占比56.9%,女性患者103例,占比43.1%。男女比例为1.3:1。
2.2 按病因分类 以肠道溃疡性病变为主要表现的疾病病因主要分两大类,肿瘤性溃疡76例,约占31.8%,其中局限溃疡型大肠癌72例(30.1%)、淋巴瘤4例(1.7%)。非肿瘤性溃疡150例,占62.7%,其中感染性疾病47例(19.6%),非感染性疾病103例(43.1%)。感染性疾病中,急性感染者23例(9.6%),慢性感染者24例(10.0%)。非感染性疾病中,以溃疡性结肠炎最为常见,共62例(25.9%),其次为克罗恩病17例(7.1%)、缺血性肠病15例(6.3%)。另有13例肠道溃疡病因不明,约占5.4%。具体见表1。
2.3 按部位分类 肿瘤性溃疡发生于升结肠12例(5.0%)、横结肠7例(2.9%)、降结肠9例(3.8%)、乙状结肠18例(7.5%)、直肠26例(10.9%)、回肠末端+回盲部2例(0.8%)、回肠末端+回盲部+结肠2例(0.8%)。非肿瘤性溃疡发生于回盲部25例(10.5%)、回肠末端+回盲部6例(2.5%)、回盲部+结肠7例(2.9%)、结肠24例(10.0%)、直肠3例(1.3%)、结直肠同时受累85例(35.6%)。不明原因溃疡性病变发生于回肠末端4例(1.6%)、直肠3例(1.3%)、结直肠同时受累6例(2.5%)。具体见表1。
2.4 临床表现 发热14例(发生率5.8%),腹痛54例(发生率22.6%),腹胀20例(发生率8.4%),腹泻46例(发生率19.2%),便血37例(发生率15.5%),乏力5例(发生率2.1%),盗汗1例(发生率0.4%),黏液脓血便14例(发生率5.9%),便秘3例(发生率1.3%),大便潜血OB(+)36例(发生率15.1%),肠外表现4例(发生率1.6%),体重下降5例(发生率2.2%)。具体见表2。
3 讨 论
肠道溃疡性疾病根据病因和病理特征,将肠道溃疡性疾病分为以下几种:感染性(细菌、真菌、病毒等)、免疫性(IBD、白塞、干燥综合征等)、肿瘤性(结肠癌、淋巴瘤)、解剖血供异常(缺血性、门脉高压性、憩室、CMUSE)、遗传(某些基因突变)、放射及药物性、SRUS[1]。本文主要分析相对常见的肠道溃疡性疾病的临床特点,为临床诊断与鉴别诊断积累经验。
本文肠癌相关性溃疡多单发,发生部位以直肠、乙状结肠为主,约占18.4%。内镜表现为环肠腔生长的深大凹陷溃疡灶,附污秽苔及坏死物,周边结节样隆起,病理多可确诊。临床表现以大便潜血阳性多见,约占15.1%,其次为便血,约占6.3%,少部分患者有腹部隐痛症状,约占3.3%。故临床如遇反复大便潜血阳性的患者,应及时完善结肠镜明确诊断。本组4例淋巴瘤患者的诊断有套细胞性或惰性T细胞淋巴瘤。其中有1例伴咽喉部溃疡的肠外表现,余者临床症状均不典型。内镜表现如溃疡发生在回末或回盲部者,局部淋巴滤泡增生明显;溃疡累及结肠者,可见节段分布的半环形或长条形的凹陷溃疡灶,局部呈铺路石样改变,这些内镜特征与克罗恩病十分类似,临床难以诊断。提示如遇治疗效果欠佳的克罗恩病,或内镜表现淋巴滤泡息肉样增生的病例,应深挖或大片黏膜剥离式活检,并加做免疫组化、基因学检查以排除肿瘤性疾病[2]。
本文导致肠道溃疡的感染性疾病中,急性感染性疾病占比约9.6%、慢性感染性疾病占比约10.0%。急性感染检出的病原体包括细菌(艰难梭菌)、真菌(白色念珠菌)、病毒(巨细胞病毒)。其发病有以下几个特点:1)均与溃疡性结肠炎疾病相关,可能与UC病情进展、治疗不规范导致免疫功能紊乱,机会性感染发病率增加有关[3];2)腹泻、发热多见,体温多>38.5°,严重者可出现高热;3)细菌、真菌感染的肠道溃疡内镜表现相对表浅,活检病理较难检出病原体,经多次粪培养可确诊。病毒感染除血清抗体、DNA结果阳性外,其肠镜表现为遍布全结肠的“虫蚀”样、深凿样溃疡,局部可见黏膜剥脱,病理+免疫组化可见病毒包涵体。因急性感染性肠炎常与溃疡性结肠炎病情并发,两者临床症状及内镜表现在一定程度上可有重叠,故实际工作中应重视病情突然加重的溃疡性结肠炎,反复排查病原体,肠镜多点活检病理,以免漏诊误诊。慢性感染检出的病原体包括结核杆菌、血吸虫及阿米巴,临床表现均不典型,如肠结核病例中仅7人有腹部隐痛,1人有盗汗症状,阿米巴肠炎患者仅有慢性腹泻病史2月余。肠镜表现亦各有不同,如肠结核多见于回盲部,或散布于各肠段的圆形或环形溃疡,愈合期见大量不规则白色瘢痕,结合免疫学检查或经验性抗痨治疗后予以确诊[4]。血吸虫肠病的溃疡左半结肠多见,簇状分布,溃疡直径约3~4mm,病灶中央发黄,边缘有模糊的宽带红晕,病理黏膜肌层可见血吸虫虫卵。阿米巴肠炎见发生于回盲部的斑片状溃疡,粪常规示白细胞增多,粪培养(-),病理示黏膜固有层见阿米巴滋养体。故临床接诊慢性腹泻的患者时,粪培养阴性不能轻易排除感染性肠炎,需多次活检结合病理予以确诊。
本文非感染性疾病的病因中,溃疡性结肠炎(UC)最为常见,占比约25.9%,其次为克罗恩病(CD)、缺血性肠病(IC),占比分别为7.1%、6.3%。临床表现以腹痛、便血、腹泻多见。肠镜下,UC的溃疡多见始于直肠的“倒灌性”连续弥漫性病变,黏膜高度水肿时“结肠袋”消失,溃疡呈地图状,附脓性分泌物。CD以回盲部或节段分布于各肠段的纵行溃疡、溃疡间肠黏膜呈鹅卵石外观为主要表现,肠腔狭窄、肛瘘多见。IC多见于有高血压、动脉粥样硬化病史的中老年人,便血多见,常伴腹痛,内镜下病变以左半结肠为主,溃疡大小、深浅不一,边界清,黏膜充血水肿明显。病理提示隐窝破裂、黏膜固有层玻璃样变,结合肠系膜血管CTA检查予以确诊[5-6]。本组2例白塞病患者均有反复口腔溃疡病史,肠镜见回盲部孤立性巨大凹陷溃疡灶,溃疡相对洁净,边缘规整。病理提示淋巴细胞浸润性血管炎[7]。本组4例药物相关性溃疡中,3例有服用中药方剂史,1例有NSAID服药史。肠镜表现为左半结肠散在类圆形溃疡,直径约2~3mm,中央淡黄色,边缘有界限清晰的窄带红晕,病理示嗜酸性粒细胞浸润,予黏膜保护剂或质子泵抑制剂治疗后复查肠镜基本愈合。本组4例孤立直肠溃疡综合症(SRUS)均以便血为首发症状,内镜下见直肠下段的单发溃疡,直径5mm~1cm不等,周边黏膜充血糜烂。病理示直肠腺体、纤维平滑肌增生,黏膜脱垂。文献报道SRUS是一种临床罕见的良性直肠疾病,临床表现包括直肠出血、肛周疼痛、排便不完全及少见的直肠脱垂。内镜表现为单发直肠溃疡者占比仅20%,另有部分患者存在多发溃疡甚至非溃疡性病变。溃疡面深大时内镜下难以与直肠癌鉴别,病理学特征如黏膜固有层弥漫性胶原沉积和异常平滑肌纤维延伸是区分SRUS与其他直肠溃疡的典型表现[8-11]。
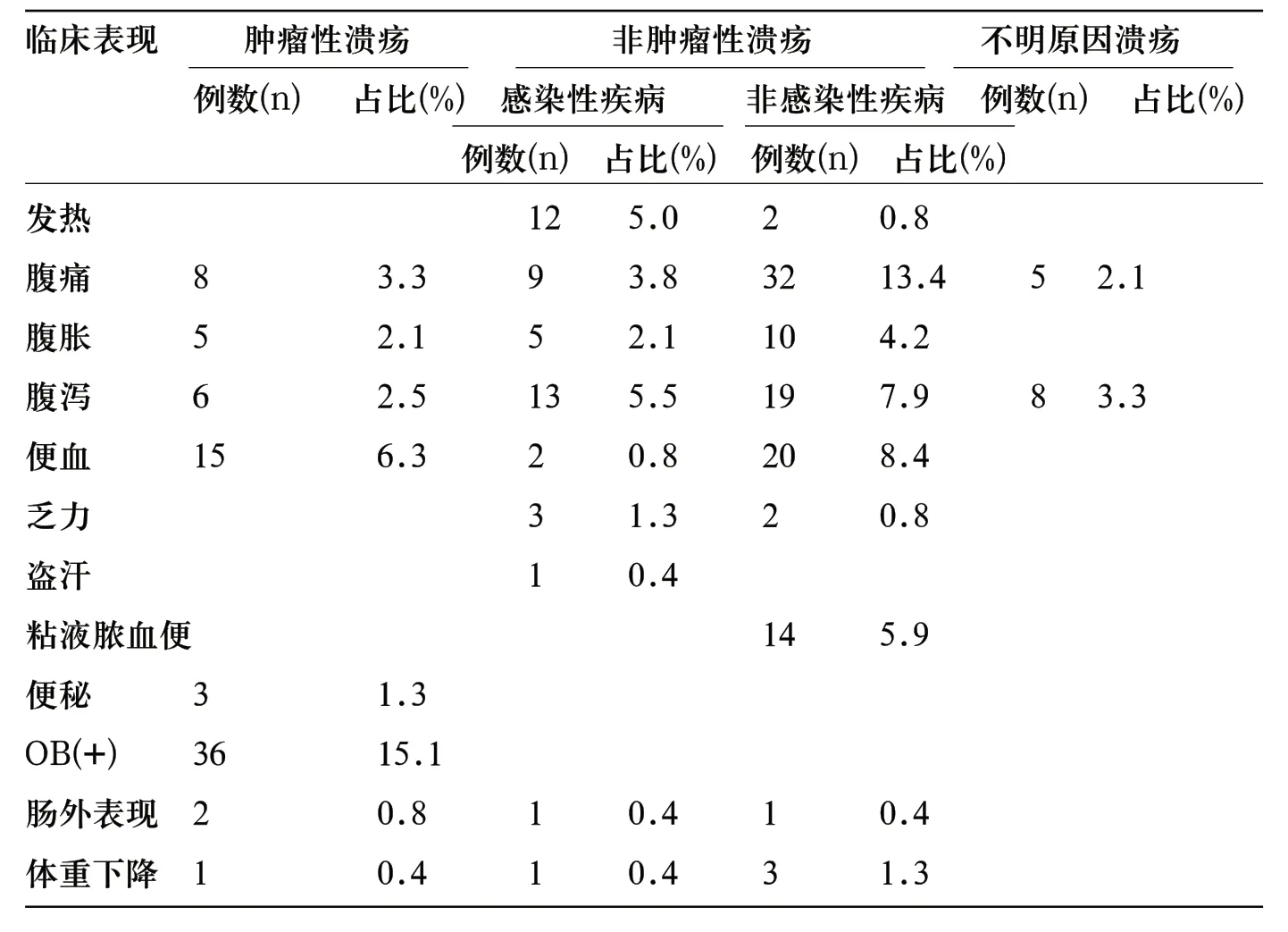
表2 肠道溃疡性病变的临床特点
本文还有13例患者的肠道溃疡呈非特异性改变,如散布在回肠末端或结肠各段的圆形或线状小溃疡,其病史、临床表现、实验室检查均无异常发现,病理仅提示慢性炎症改变,临床未作特殊处理,随访6-12个月后其肠道溃疡均有不同程度的好转或痊愈,但病因仍不明确。针对此类病人,个人经验是不能在短时间内轻易下诊断,或制定激进治疗方案,而应密切内镜随访观察肠道溃疡的动态变化,待出现特异性改变后再予进一步检查确诊,以免造成误诊误治。
其他少见肠道溃疡性疾病本文未收录,考虑与研究病例来源较局限,观察年份少,病理结果存在一定假阴性等因素有关,有待进一步积累临床经验以提高诊疗水平。

