经皮胸穿活检的临床应用及并发症探讨
1.河南科技大学第一附属医院景华院区介入科 (河南 洛阳 471003)
2.河南科技大学第一附属医院超声科 (河南 洛阳 471003)
杜廷伟1 薛 静2 王 彤1
胸部疾病尤其是肺部结节或肿块性病变,由于其多样性或不典型性, 影像诊断有难度时往往需要病灶穿刺活检[1]。而准确的病理诊断直接关系到疾病治疗方案的选择和患者的预后[2]。CT引导下经皮肺穿刺活检术由于安全、准确性高,已成为除手术外肺部病变获得组织学诊断的主要方法[3]。本文旨在回顾性分析半自动同轴活检枪在CT引导下胸部占位性病变穿刺活检的临床应用价值及并发症。
1 资料与方法
1.1 材料
1.1.1 病例资料:回顾性收集2014年10月~2017年5月我院56例经胸部CT检查证实的胸部占位性病变,其中男性病例35例,女性21例,年龄37~71岁,均在CT引导下使用半自动活检枪行经皮穿刺活检术。所有的患者不存在皮肤穿刺点感染、凝血功能异常、严重肺气肿等禁忌症;术前常规行血常规、血凝、术前免疫抗体、心电图等检查,排除手术禁忌症,并嘱患者及其家属签署手术知情同意书。
1.1.2 仪器设备:日本TSK株式会社生产的半自动型活检针(活检针:18G~160mm;引导针:17G~150mm);日本日立Eclos四排螺旋CT。
1.2 方法
1.2.1术前准备:CT证实的胸部占位性病变的患者拟行经皮穿刺活检之前,先常规行胸部增强CT扫描,了解病灶的血供情况、病灶与邻近大血管的毗邻关系、是否存在动脉瘤或者动静脉畸形等,最大程度降低穿刺造成的大出血或大咯血风险。再次确认血常规、血凝、术前免疫等无明显禁忌症。嘱患者术前禁食4个小时,以防术中呕吐窒息;术前半小时应用血凝酶预防性止血;常规心电监护;训练患者配合呼吸,做好心理安慰。
1.2.2 穿刺过程:根据术前增强CT扫描显示的病灶位置以及患者的年龄、自身情况,选择合适的较为舒适的体位;体表粘贴金属标记条,嘱患者平静呼吸,行CT扫描,尽可能避开骨骼、神经、气管、较大的血管等重要器官组织,选择最短、最佳路径后,根据体表标记选定穿刺点。穿刺点常规消毒、铺巾、2% 利多卡因5ml分层麻醉穿刺点至壁层胸膜,减少穿刺造成的疼痛及胸膜反应。使用17G~150mm的同轴穿刺针,按照预先设定好的穿刺路径及穿刺角度进针至胸壁,嘱患者屏住呼吸,快速刺破胸膜后进入肺组织;再次CT扫描,调整穿刺针的穿刺角度和深度,直达病灶部位。退出针芯,留置套管,根据病灶大小,可调整半自动活检枪档位至10mm或者20mm,插入到穿刺针套管内,避开坏死组织,并选择不同的角度激发弹射装置切取病灶组织2~3条,选取的组织标本满意后用4% 甲醛液固定,送至病理科病检。退出同轴活检针,穿刺点加压包扎。
1.2.3 穿刺后处理:全胸腔CT扫描,了解有无穿刺道出血、有无气胸发生、有无空气栓塞等并发症;必要时卧床休息、吸氧、心电监护等。
1.3 统计学处理 使用SPSS17.0软件包进行统计学分析,计数资料采用百分比表示。
2 结 果
56例患者行CT引导下半自动活检枪经皮穿刺活检,52例穿刺成功,其病理结果见表1。
56例患者中有4例穿刺活检失败,其中2例患者穿刺的组织病理结果为坏死物;1例患者其穿刺的成分病检结果是正常的肺组织;另1例患者因术中并发气胸、咳嗽剧烈而终止穿刺活检。
56例经皮胸部穿刺活检中,并发气胸的有11例(19.6%);其中有1例患者在完成经皮穿刺活检、转至病房后发生了张力性气胸,立即行胸腔闭式引流;余10例并发气胸的患者仅见穿刺通道处胸膜下新月形气体影,患者未诉明显不适症状,未予处理。合并肺野出血和或咯血的并发症有18例(32%),均是穿刺通道小片状高密度影,系肺小血管损伤,未予特殊处理。并发死亡的1例老年患者(如图1-2),曾因频繁咯血在外院先后行两次经皮支气管动脉栓塞术,效果差;后转至我院进一步诊治,胸部增强CT提示左肺下叶背段紧邻胸膜的类圆形实性病灶,未见明显强化;术前血常规及血凝未见异常;常规行经皮穿刺活检术,术中及术后患者出现大咯血,立即给予止血、输血、补液等对症处理,术后四天患者死亡。病理结果提示:真菌感染。
3 讨 论
明确胸部占位性病变的病理性质,对下一步治疗至关重要。传统的开胸手术活检,其创伤很大、且患者承担的经济费用较高;气管镜或者纵隔镜的穿刺活检又对病灶位置有一定的要求,并非所有的胸腔病灶都适合类似方法活检[4-5]。胸腔镜技术具有创伤小、恢复快的优点,用于鉴定肺小结节的良恶性的灵敏度、特异度达到100%[6],但难以普及推广。在CT引导下的经皮胸部穿刺活检术,作为一种相对简单、微创的的病理学检查方法,对明确胸部占位性病变的病理性质以及分型具有较高的诊断价值。文献报道目前选择的肺部病变切割式活检病理诊断准确率高达95.2%[7]。
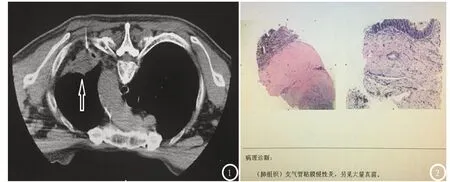
图1 男性,67岁,左肺下叶背段占位(黑色箭头所示),穿刺抽取病灶组织3条;图2 采用HE染色,放大倍数(40×10),病理结果:真菌感染。
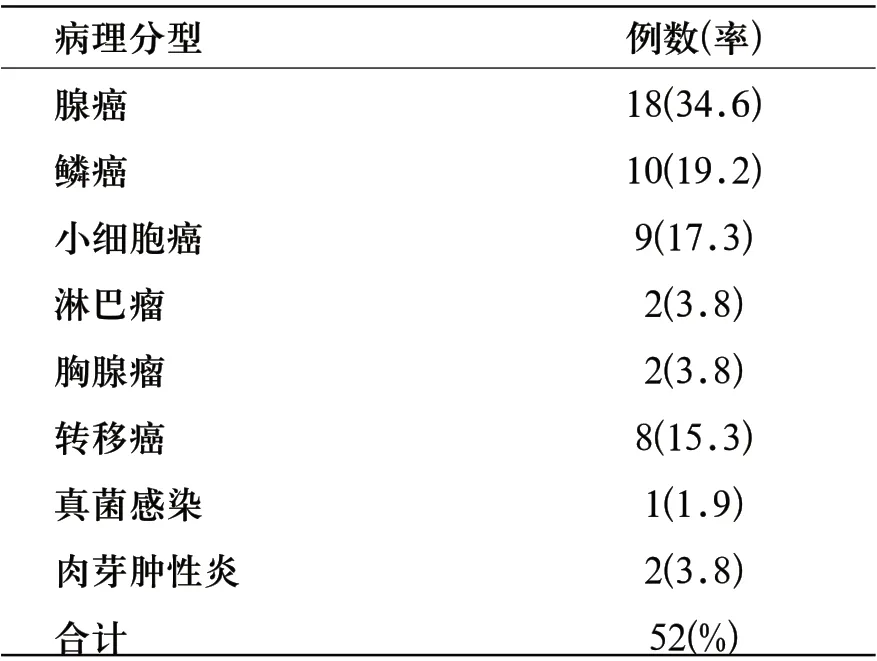
表1 52例患者穿刺活检成功的病理结果统计表
本组病例穿刺活检的成功率为92.9%(52/56),和以往文献报道相似[8]。其中有4例病例失败:1例穿刺结果为正常肺组织,考虑穿刺活检针未到位,或者调整穿刺角度有误、受呼吸运动影响等造成病灶组织漏诊;2例因穿刺到坏死组织而造成穿刺失败,笔者认为术前增强CT扫描尤为重要,可资鉴别强化的病灶实性成分及坏死组织,行穿刺活检时针对实性成分进行穿刺活检以提高阳性率;另1例患者因术中剧烈咳嗽终止穿刺活检,笔者认为穿刺点麻醉较为重要,尤要对壁层胸膜麻醉充分,减少胸膜反应刺激,亦可术前酌情口服止咳药物控制咳嗽。
气胸的发生率国内文献报道大致为9%~44%[9]。本组的气胸发生率为19.6%(11/56)。术前嘱患者训练呼吸,进针时尽可能屏住呼吸,减少胸膜牵拉和肺组织撕裂,且尽可能减少调整进针角度和深度的次数,从而有效减少并发症的发生[10]。如病灶合并有肺不张或者肺实变,尽可能经不张的肺组织进针而不经过正常肺组织可大大降低气胸的发生率[11-12]。本组合并出血和或咯血的发生率32%(18/56),
咯血或者肺内出血可能与气管或者肺内小血管损伤有关。术前皮下注射血凝酶可减少术中及术后出血。另外,术前仔细研究增强扫描的影像学资料,选择好穿刺路径,尽可能避开较大的血管纹理和气管分支,也可能最大程度地减少患者出血或者咯血的风险。本组穿刺活检病例中,1例因大咯血死亡;患者术前血常规、血凝未见异常;术前行胸部增强扫描示病灶位于左肺下叶背段紧邻胸膜的类圆形实性病灶,未见明显异常强化;穿刺结果示真菌感染。患者术后大咯血,立即给予止血、补血等对症支持治疗,患者家属拒绝进一步开胸探查,最终因失血性休克导致死亡。
综上所述,经皮胸部穿刺活检术虽有一定的风险及并发症,但绝大多数可对症处理或自行消失;在CT引导下半自动同轴活检枪对胸部占位性病变穿刺活检术是临床诊断中可行、实用且相对安全的检查方法。

