心电散点图联合心电瀑布图快速分析窦性心律合并希氏束旁起搏心律的动态心电图
景永明
希浦系统起搏是近年来快速发展的一种新的起搏治疗方法,可通过顺序激动心脏传导系统,从而保证双心室同步激动,理论上最符合生理性起搏的定义。希氏束起搏在临床实践中已被证明不仅安全可行,而且可逆转心室重构,提高左室射血分数,改善心功能[1-4]。
动态心电图是评价起搏器功能的有效方法,但快速分析有起搏器的动态心电图,心电图医师面临巨大挑战。心电散点图提取了动态心电图的时间信息与节律信息,为快速识别有起搏器的动态心电图提供了捷径[5],而心电瀑布图以独特的方式同时表达了动态心电图的形态信息、时间信息及节律信息,显露了房室关系及ST-T改变,弥补了心电散点图忽略形态信息的缺点[6]。将这两种工具联合运用是快速分析相对复杂的起搏动态心电图的最佳选择。
典型病例分析患者女,80岁。入院诊断:① 心律失常,心房颤动,起搏器术后,心功能Ⅲ级;② 冠状动脉粥样硬化;③ 脑梗死,阿尔茨海默病;④ 2型糖尿病;⑤ 原发性高血压;⑥ 癫痫;⑦ 高脂血症;⑧ 高尿酸血症;⑨ 重度骨质疏松症;⑩ 贫血;慢性胃炎。佩戴DMS公司的24 h动态心电图机,其动态心电图+心电瀑布图(DMS公司的分析软件中的心电瀑布图显示为P波色谱图+T波色谱图)见图1。
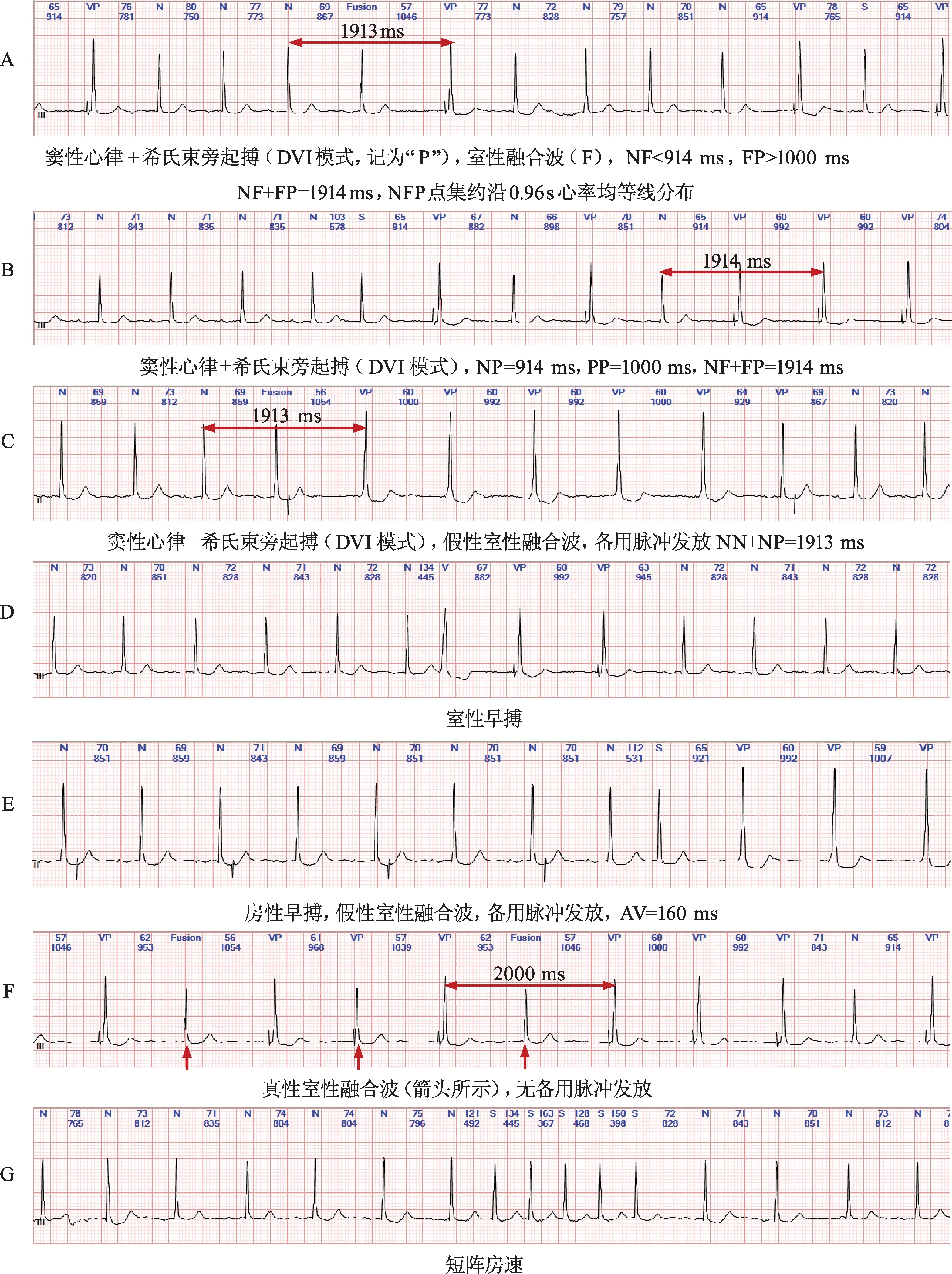
A:24 h时间散点图及1 h放大图;B:30 min时间散点图(放大4:54~5:24);C:20 min时间散点图(放大01:36~01:56);
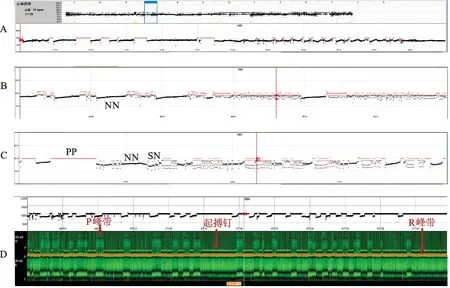
时间散点图特征:相对致密的NN层(黑色)起伏在绝对固定的“起搏线”(PP层及NP层,粉色显示)之下(图1A、B、C),30 min及20 min放大图较清晰,逆行技术显示:PP层为1000 ms,NP层为910 ms;NN层之下有时可见略有起伏的NS层(紫色),有时NP层之下可见起伏的SN层。1 h瀑布图显示P峰带时断时续,有P峰带时段为自身心律(窦性心律),显示PR间期延长(约240 ms),提示一度房室阻滞;无P峰带时段为起搏器工作,可见起搏信号与R峰带间距固定(HR≈50 ms),可以粗略认为HV间期约为50 ms(本例为希氏束旁起搏)。
Lorenz散点特征:窦律点集(NNN)呈短棒球拍状,分布于等速线。短长周期区的早搏点集有两种颜色:紫色(NSN)及绿色(NVN),提示少量房性早搏及室性早搏,长短周期区有相应的早搏前点集(NNV、NNS)及早搏后点集(VNN、SNN),分界不清。本例最显著的特征是主导节律被粉色的“起搏线”截断,其中“910NP起搏线”呈曲尺状(横部NNP、PNP,折部NPP,竖部NPN),NPP定点处有左上延伸的特征性“融合起搏线”(NFP);“1000PP起搏线”(PPN、PPS)仅分布于PPP定点之下,可见左上延伸的部份为特征性“融合起搏线”(PFP),“融合起搏线”(NFP与PFP)均沿心率均等线分布,提示夹有融合波(F)的NP、PP间期固定(图2、图3)。
差值散点图特征:各特征点集互有重叠,特征不明显。可大致看到房性早搏、室性早搏及起搏心搏的组合情况。
动态心电图诊断:基础心律为窦性心律+希氏束旁起搏心律(DVI工作模式,心率58~86 次/min,平均为69 次/min,心搏总数为93 654个),心率变异性显著降低(24 h心率变异性参数SDNN为34,SDANN为23,SDNN Index为25,r-MSSD为20,三角指数为13.8);一度房室阻滞;偶发房性早搏(408个),房早连发(29次成对、6阵房速);偶发室性早搏(41个);ST-T改变,请结合临床。可见假性室性融合波后心室备用脉冲发放未夺获心室;起搏器功能未见异常。
讨论选择性希氏束起搏,起搏夺获的QRS波群形态正常;希氏束旁起搏夺获的QRS波群形态略有畸形(QRS起始部有预激波),本例Ⅲ导联QRS起始部顿挫,符合希氏束旁起搏。
希氏束电极为双腔起搏器中的“心房电极”,心室电极固定在右心室,在希氏束电极失夺获时心室电极发放备用脉冲,希氏束脉冲与心室脉冲的间距相当于“AV间期”。本例为DVI工作方式,AA间期为当前起搏频率间期,希氏束电极起搏后触发起搏的AV间期及AA间期。AV间期内无心室感知事件(VS)时,AV间期结束时发放心室起搏脉冲,AV间期内有不应期外的VS事件,终止AV间期;VA间期内若无不应期外的VS事件,AA间期结束时发放希氏束起搏脉冲,VA间期内有不应期外的VS事件,终止AA间期并触发新的VA间期,在此期间若无不应期外VS事件,VA间期结束时发放希氏束起搏脉冲。

A:全心搏Lorenz散点图;B:全心搏差值散点图;C:起搏Lorenz散点图(P居中的散点集);
本例AA间期1000 ms,AV间期为160 ms,VA间期理论上应为840 ms,但散点图上NP间期多数在910 ms左右,瀑布图显示HR间期约50 ms,还有20~30 ms的延迟则为起搏感知自身心搏的滞后(图4)。散点图对RR间期的变化高度敏感,NP间期比PP间期(1000 ms)约短100 ms,FP间期(融合起搏间期)比PP间期约长50 ms,相差极少,目测心电图难以发现。但散点图却表现出了规律性极强的特征性改变,时间散点图上的双层“起搏线”,Lorenz散点图上不仅可以看到双层“起搏线”对自身心律的限制,还可以看到“融合起搏线”向左上延伸(FP作纵坐标)或向右越界(FP作横坐标)约50 ms,提示真、假室性融合波夹在绝对固定的PP间期或NP间期中间,真性室性融合波之后无心室备用脉冲发放,提示自身心搏被心室电极感知;假性室性融合波后有心室备用脉冲发放,提示自身心搏未被心室电极感知,处于心房后心室空白期,备用心室脉冲未夺获心室,是由于此脉冲处于自身心搏的生理不应期内。全程未见心室备用脉冲夺获,表明本例希氏旁起搏均夺获成功。
起搏器心电图相对复杂,希氏束起搏心电图由于与自身心搏形态类似或完全一样,如果起搏信号较小,容易漏诊。散点图却规律极强,牢记典型病例的散点图特征,会及时修正我们的思路,通过详细询问病史、仔细分析心电图,往往能发现真相。
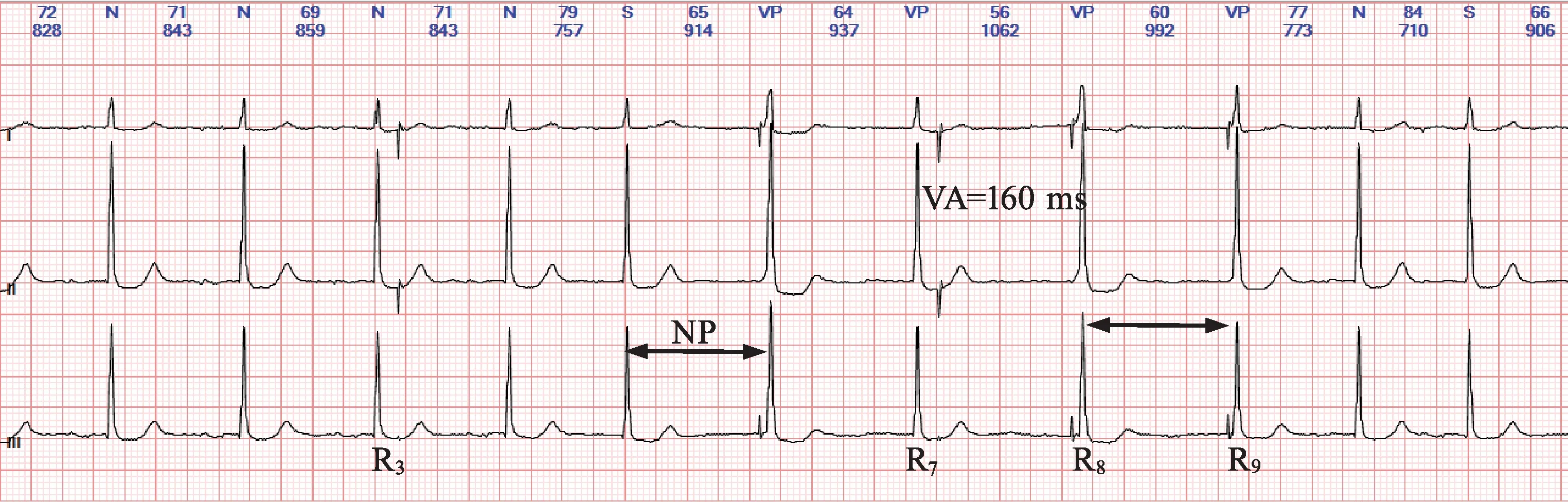
本例与VVI起搏器伴滞后功能的散点图鉴别要点是:VVI起搏的Lorenz散点图双层“起搏线”呈对称的曲尺状,是低限频率周期(PP)与滞后频率周期(NP)形成,且NP>PP;DVI希氏束旁起搏的Lorenz散点图中的双层起搏线不对称,是PP周期(相当于AA周期)与NP周期(相当于VA周期)形成,且NP 图3 相关心电图片段 Ⅱ导联希氏束起搏信号不明,QRS波群(R6、R8、R9)起始部有预激波(粗顿),起搏信号不明显,但Ⅲ导联起搏信号明显而预激波不明显;R3、R7QRS形态正常,其后有心室备用脉冲发放,提示R3、R7未被起搏器感知(处于心房后心室空白期),其中重叠有希氏束起搏脉冲。测量AV≈160 ms,PP=AA间期=1000 ms,则VA=840 ms,HR间期约为50 ms,NP=914 ms,914-840-50=24 ms,提示起搏器感知自身QRS波群有20~30 ms的滞后。 图4 三导联同步动态心电图片段 心电散点图丢失了形态信息,不能显示房室关系,而心电瀑布图有明确的P峰带、R峰带及T峰带等,不仅显露了房室关系,而且还可以查看ST-T的动态变化,了解供血情况。在起搏动态心电图中还可以看到起搏信号与P峰带的关系,本例HR间期约为50 ms,大致等于希氏束传导时间(HV间期);了解起搏器工作的时刻及持续的时间,直观地了解起搏器依赖程度,瀑布图分析还可以明确佩戴起搏器的原发病因。本例起搏器工作时,P峰带消失,无花色显示,提示一过性窦性暂停或窦房阻滞,而非心房颤动。所以说心电瀑布图是心电散点图的重要补充,尤其是在起搏动态心电图分析中要常规查看。