三种不同髓核摘除术式治疗腰椎间盘突出合并腰椎间孔狭窄患者的疗效比较
刘凯恒,张慧森
(河北省保定市第一中医院骨科,河北 保定 071000)
腰椎间盘突出症(Lumbar disc herniation,LDH)是临床常见的腰椎退行性病变,目前微创手术行髓核摘除的疗效已经被广泛认可[1]。其中经椎间孔镜TESSYS技术(Transforaminal Endoscopic Spine System)、后路椎间盘镜(Posterior disc mirror,PDM)及椎板开窗(fanestration discectomy,FD)三种术式是临床中常见的手术方案,但三者的临床差异仍鲜有报道。笔者以本院收治的LDH合并腰椎间孔狭窄患者作为研究对象,分析上述三种术式的临床疗效差异。
1 临床资料
1.1 一般资料
经我院伦理委员会批准,选择2013年1月~2016年12月间在本院行手术治疗的LDH合并腰椎间孔狭窄患者92例,均符合其诊断标准,且经6周以上的保守治疗失败;排除既往有腰椎手术或外伤史,腰椎结核、肿瘤等患者。按照随机数字表法分为TESSYS组(n=31)、PDM组(n=31)及FD组(n=30)。TESSYS组中,男19例、女12例,年龄(45.81±10.74)岁,病程(18.73±3.94)个月,体质量指数(Body mass index,BMI)为(24.73±0.93)kg/m2,病变部位L3-48例、L4-514例、L5-S19例;PDM组中,男22例、女9例,年龄(47.18±11.61)岁,病程(18.16±4.82)个月,BMI(24.57±1.02)kg/m2,病变部位L3-49例、L4-511例、L5~S1段11例;FD组中,男18例、女12例,年龄(46.28±11.33)岁,病程(18.64±4.17)个月,BMI(24.81±0.89)kg/m2,病变部位L3-47例、L4-512例、L5-S111例。三组患者一般临床资料差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 TESSYS手术
采用Joimax椎间孔镜系统,采用侧卧位,腰椎稍向后凸,采用局麻,在X线透视指导下穿刺进针,将穿刺针内芯取出并将22号穿刺针导入,后经椎间孔插入椎间隙或脱出椎间盘内,后向其内注射亚甲蓝与碘海醇混悬液1~3 mL,透视检查椎间盘破裂及造影剂渗漏情况。插入导丝,以导丝为中心做8 mm左右切口,后顺导丝逐级扩张并置入工作通道,酌情进行椎间孔扩大成形术以利于工作通道顺利置入。后将椎间孔镜置入,将突出间盘摘除,术中若患者出现神经根性疼痛则需小心操作。探查神经根松弛情况,确保神经根显露并解除压迫,闭合切口包扎处理。
1.2.2 PDM手术
患者全麻,取俯卧位,正中线旁1 cm左右处做纵向切口2.0 cm左右,使用套管逐级扩张,最后将手术通道安全置入,透视确认通道位置。置入内窥镜系统并安装自由臂,手术间隙止血后,将部分黄韧带及部分椎板使用椎板钳咬除,做1 cm2左右手术窗口,神经根使用神经拉钩牵开,在后纵韧带上使用尖刀做横形开口,将突出髓核组织使用髓核钳取出,后探查神经根松弛,无张力且神经根管畅通,止血后对创口进行清洗,术毕留置硅胶管引流,创口分层缝合包扎处理,24 h后去除引流管。
1.2.3 FD术方法
患者全麻,取俯卧位,术区做5 cm切口,切开腰背筋膜后将椎旁肌剥离,将上下位椎板1/3部分咬除后,将黄韧带切除,并将髓核取出,后对神经根进行彻底减压处理,对切口进行冲洗处理,留置引流管,引流量低于50 mL/d后将引流管拔除。
1.3 观察指标
统计患者手术时间、术中出血量、住院时间、治疗费用、下床时间等手术指标;疗效采用改良MacNab标准[2]进行评估;疼痛采用VAS评分评价,腰椎功能障碍和神经功能情况采用ODI评分和JOA评分(29分制)进行评价;此外,统计患者神经支配区感觉麻木、神经根刺激症状反跳及硬脊膜撕裂等并发症发生情况,记录人数及发生时间。
1.4 统计学方法
使用SPSS 20.0软件行统计学分析,采用百分率及均值±标准差表示计数和计量资料,采用卡方检验分析计数资料间数据差异,采用方差检验分析各组间数据差异。随访期间并发症及复发情况比较采用Kaplan-Meier生存曲线进行比较,P<0.05为差异有统计学意义。
2 结果
三组患者手术时间无明显差异(P>0.05);而TESSYS组术中出血量、切口长度、住院时间、治疗费用及术后下床时间显著低于其他两组(P<0.05),见表1。三组患者出院及末次随访时的治疗优良率比较,均无显著性差异(P>0.05),见表2。术后3 d时,TESSYS组腰部VAS评分显著低于其他两组(P<0.05),见表3。术后1个月时,TESSYS组ODI评分显著低于其他两组,而JOA评分显著高于其他两组(P<0.05),见表4。Kaplan-Meier生存曲线分析结果显示,三组患者不良反应发生率分别为7.5%、9.7%及10.0%,复发率分别为12.9%、12.9%及13.3%,三组患者不良反应发生率及复发率比较,无显著差异(P=0.844,0.990)。

表1 三组患者手术情况调查结果
注:与FD组比较*P<0.05,与PDM组比较#P<0.05
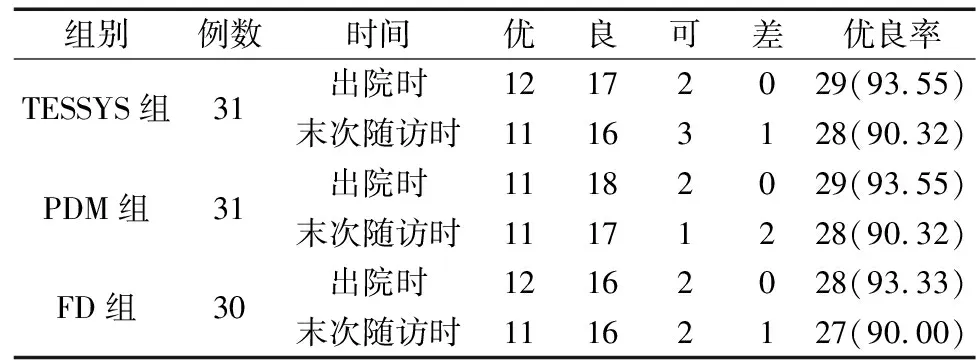
表2 三组患者治疗临床疗效调查结果

表3 三组患者腰部疼痛VAS评分结果
注:与FD组比较*P<0.05,与PDM组比较#P<0.05
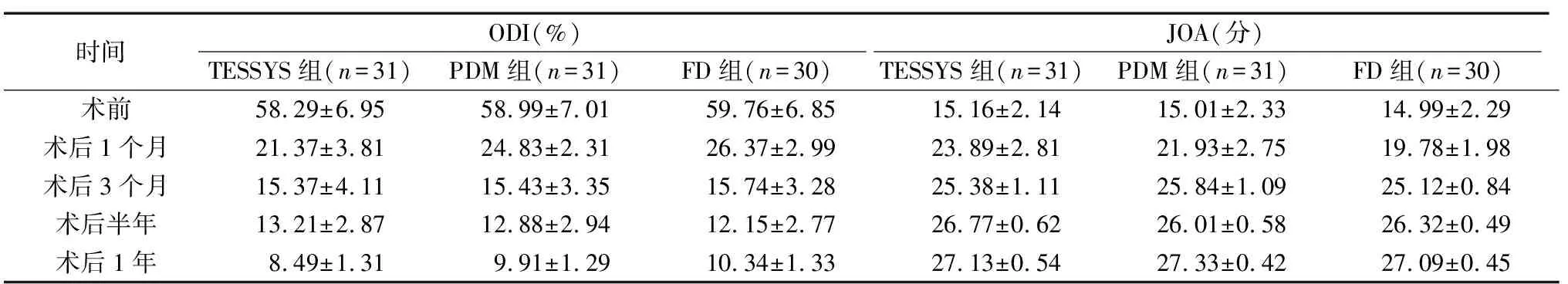
表4 患者腰椎功能评分结果
3 讨论
本研究结果显示,TESSYS组术中出血量、切口长度、住院时间、治疗费用及术后下床时间显著低于其他两组,说明TESSYS术对于患者手术损伤较小。FD手术需剥离椎旁肌,且剥离过程中可能损伤供给下关节及椎旁肌的神经和血管,进而导致患者可能出现术后腰痛等症状[3];而PDM手术多在椎旁肌进行扩张并及时建立工作通道,扩张时可能导致周围组织挤压或牵拉损伤[4]。TESSYS由于使用系统相对较小,故其经皮切口较小,故患者术后恢复时间也较快,能有效促进其尽早下床进行进一步康复训练,从而加快病情恢复,减少住院时间及治疗费用,这与焦绪华[5]的研究结果类似。
术后3 d时TESSYS组腰部VAS评分显著低于其他两组,主要是由于TESSYS系统进入椎间盘需要空间较小,对周围组织损伤小,故患者术后疼痛评分较小。而三组术式的疗效并无显著差异,说明均能有效解决患者LDH,从而缓解椎间管狭窄的情况。虽然根据以往临床经验,TESSYS由于视野限制可能对患者髓核切除部分相对较小,而本次研究纳入患者椎间管狭窄度也可能较轻,故TESSYS已经能有效缓解患者症状,而三组患者腿部疼痛也无显著差异。TESSYS组术后一个月时ODI评分显著低于其他两组,而JOA评分显著高于其他两组,这说明TESSYS能有效改善患者早期腰部活动情况,这与TESSYS术对患者损伤较小有关。同时,由于患者下地时间早,能更早开始需要在地面进行的腰部康复训练,这对患者腰部功能的恢复也有较大的意义。而患处疼痛的减少能增加活动幅度,这对于腰肌力量的锻炼帮助较大,故患者短期内腰部活动功能恢复也较快,这与时愔等[6]的研究结果类似。
最后,三组患者不良反应发生率及复发率比较无显著差异,说明三种术式的安全性均较好。但术后复发的情况仍然存在,可能与病情判定存在一定关联。有研究指出,对于LDH较严重的患者椎间盘切除效果更佳,笔者也会在今后进行针对性研究,为临床术式选择提供依据。而本研究为单中心小样本量研究,这也是本次研究需要改进的一点。

