低位腹主动脉球囊阻断术用于凶险型前置胎盘并胎盘植入剖宫产术患者止血效果及安全性评价
张保连,王文莉,李海燕,杜晓娜,庄澎鹏,陈 铎,祝 翯
前置胎盘是妊娠期严重并发症,前置胎盘孕妇在妊娠中晚期常出现不同程度的阴道出血[1]。凶险型前置胎盘(pernicious placenta previa, PPP)患者通常有剖宫产史,剖宫产术后极易发生弥散性血管内凝血(disseminated intravascular coagulation, DIC)、大出血及休克等情况,严重危及产妇及围生儿生命,且子宫切除的风险较高[2]。既往临床对前置胎盘产后出血患者多采用缩宫素及前列腺素衍生物等药物进行一线治疗[3],以子宫压迫式缝合法、髂内动脉结扎术及子宫切除术作为二线治疗,取得了一定的效果[4]。近年来,血管介入技术在产后出血防控方面效果突出,低位腹主动脉球囊阻断术即为其中一种,随着PPP并胎盘植入患者的增多,低位腹主动脉球囊阻断术用于产科大出血患者逐渐体现出巨大的治疗优越性[5]。我院近年将低位腹主动脉球囊阻断术用于PPP并胎盘植入行剖宫产术患者的手术止血,效果显著,现报告如下。
1 资料与方法
1.1 一般资料 选取2017年5月—2018年7月我院确诊的PPP并胎盘植入184例产妇作为研究对象。所有产妇均于我院行择期剖宫产术,术前诊断符合第3版《妇产科学》中相关诊断标准[6],MRI检查示胎盘植入,且经术后胎盘病理检查证实诊断。排除多胎妊娠,合并妊娠期高血压、糖尿病、胎儿畸形及胎盘形态异常者。据治疗方法的不同将184例产妇分为观察组94例和对照组90例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究经我院医学伦理委员会评审通过。
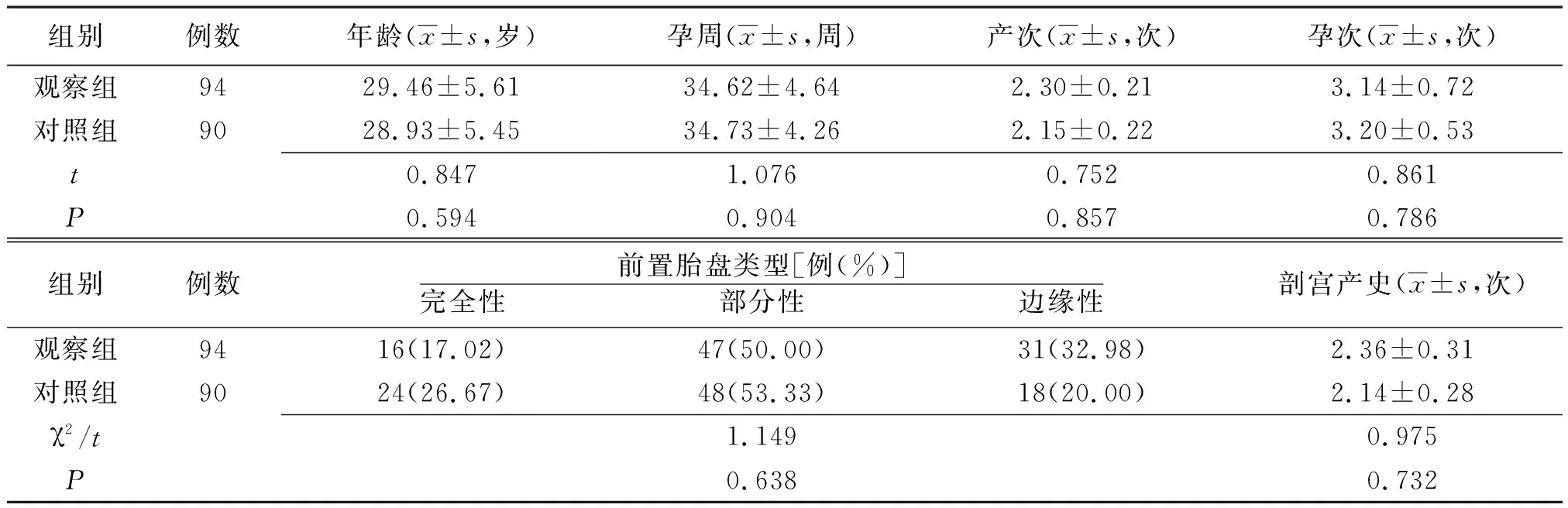
表1 不同止血方法治疗的凶险型前置胎盘并胎盘植入行剖宫产术两组产妇一般资料比较
注:观察组为采用低位腹主动脉球囊阻断术治疗的凶险型前置胎盘并胎盘植入剖宫产术止血患者组,对照组为采用常规止血方法处理的凶险型前置胎盘并胎盘植入剖宫产术止血患者组
1.2 治疗方法
1.2.1 观察组:观察组经右侧股动脉穿刺,送入导丝扩张穿刺道后置入12 F导管鞘,并将球囊导管前端送至第三腰椎椎体上缘、双侧肾动脉开口下方,注入对比剂4~6 ml充盈球囊,至双侧股动脉搏动消失,再次推注对比剂确认腹主动脉血流被阻断后抽空球囊。全麻下于下腹部正中做一纵切口行剖宫产术,切开子宫时尽量避开胎盘,无法避开者行子宫下段横切口切开胎盘,迅速娩出胎儿后立即充盈球囊阻断腹主动脉,宫体肌层注射缩宫素(深圳翰宇药业股份有限公司生产,国药准字H20059994)20 U+卡前列素氨丁三醇(常州四药制药有限公司生产,国药准字H20094183)2 ml,后以缩宫素40 U静脉滴注。球囊阻断30 min后抽空球囊恢复血流,针对出血点给予局部止血处理,其中局部缝扎止血53例、宫腔填塞纱卷压迫止血30例、宫腔球囊止血11例。术后拔出球囊及导管鞘,加压包扎穿刺点24 h。
1.2.2 对照组:对照组采用常规剖宫产止血方法处理,针对子宫下段活动性出血予球囊压迫止血32例、B-Lynch缝合24例、宫腔填塞纱卷压迫止血19例、促进子宫收缩药物15例,同时辅以双侧子宫动脉上行支(61例)或下行支(29例)结扎止血[7]。若出血仍不能控制,行子宫次全切除术。
1.3 观察指标
1.3.1 手术相关指标:记录两组手术时间、术中输血量、术中出血量、术后24 h阴道出血量和子宫切除率,采用容积法和称重法记录术中及术后出血量[8]。
1.3.2 血红蛋白(Hb):分别于术前及术后24 h采集两组产妇空腹肘静脉血2 ml,应用全自动血液分析仪检测Hb水平。
1.3.3 凝血功能指标:分别于术前及术后24 h采集两组产妇空腹肘静脉血5 ml,2000 r/min离心2 min,取上清应用血凝分析仪检测凝血酶原时间(PT)及凝血酶时间(TT)。
1.3.4 术后并发症及产妇恢复情况:出院后规律来院复检,术后1个月观察比较两组术后并发症及产妇子宫复旧情况。

2 结果
2.1 两组手术指标比较 观察组手术时间短于对照组,术中输血量、术中出血量、术后24 h阴道出血量均少于对照组,子宫切除率低于对照组,差异均有统计学意义(P<0.05或P<0.01),见表2。
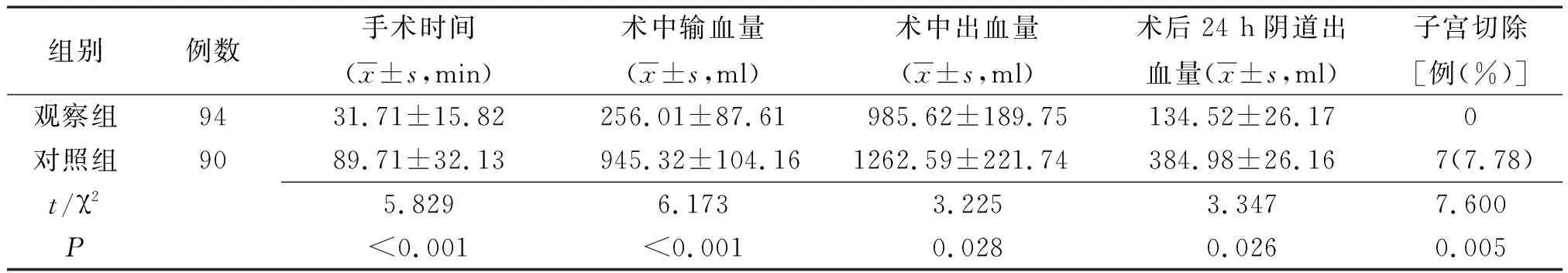
表2 不同止血方法治疗的凶险型前置胎盘并胎盘植入行剖宫产术两组产妇手术指标比较
注:观察组为采用低位腹主动脉球囊阻断术治疗的凶险型前置胎盘并胎盘植入剖宫产术止血患者组,对照组为采用常规止血方法处理的凶险型前置胎盘并胎盘植入剖宫产术止血患者组
2.2 两组手术前后Hb水平比较 术前两组Hb水平比较差异无统计学意义(P>0.05)。术后24 h两组Hb水平均较术前显著降低,且术后24 h观察组Hb水平显著高于对照组,差异有统计学意义(P<0.05)。见表3。
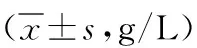
表3 不同止血方法治疗的凶险型前置胎盘并
注:观察组为采用低位腹主动脉球囊阻断术治疗的凶险型前置胎盘并胎盘植入剖宫产术止血患者组,对照组为采用常规止血方法处理的凶险型前置胎盘并胎盘植入剖宫产术止血患者组
2.3 两组手术前后凝血指标比较 手术前后两组组间及组内PT、TT水平比较差异均无统计学意义(P>0.05)。见表4。
2.4 两组术后并发症及子宫复旧情况比较 观察组腹主动脉球囊置入均成功,未发生腹主动脉血栓形成及下肢深静脉血栓形成等并发症。观察组术后切口感染、产褥感染、DIC发生率均低于对照组,子宫复旧率高于对照组,差异均有统计学意义(P<0.05或P<0.01)。见表5。
3 讨论
剖宫产术后常造成子宫瘢痕部位内膜炎性及退行性改变,致使再次妊娠过程中子宫蜕膜血管生长发育出现异常,其不断增长伸展而向上迁移最终形成PPP[9]。有文献指出,有2次剖宫产史的妊娠妇女前置胎盘发生率为4.1%,有3次剖宫产史者前置胎盘发生率可达22%[10]。Warshak等[11]指出,剖宫产史为PPP并胎盘植入的独立危险因素,PPP、胎盘植入的发生与既往剖宫产次数呈正相关。本研究两组均有既往剖宫产史。
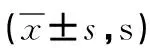
表4 不同止血方法治疗的凶险型前置胎盘并胎盘植入行剖宫产术两组产妇手术前后凝血指标比较
注:观察组为采用低位腹主动脉球囊阻断术治疗的凶险型前置胎盘并胎盘植入剖宫产术止血患者组,对照组为采用常规止血方法处理的凶险型前置胎盘并胎盘植入剖宫产术止血患者组
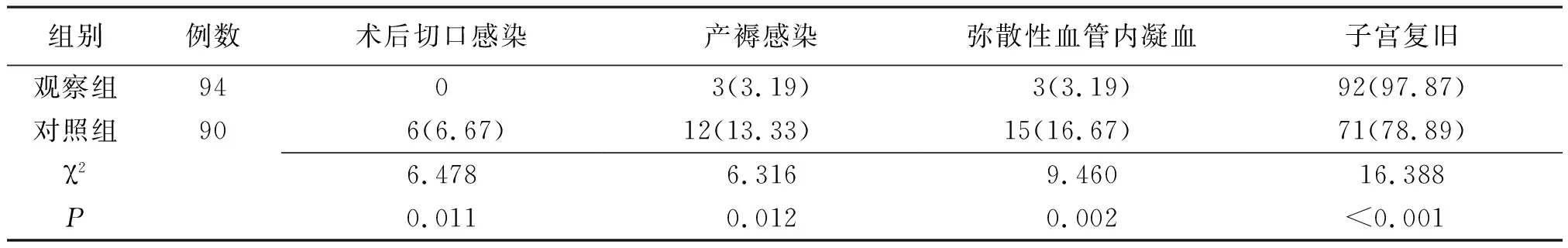
表5 不同止血方法治疗的凶险型前置胎盘并胎盘植入行剖宫产术两组产妇术后并发症及子宫复旧情况比较[例(%)]
注:观察组为采用低位腹主动脉球囊阻断术治疗的凶险型前置胎盘并胎盘植入剖宫产术止血患者组,对照组为采用常规止血方法处理的凶险型前置胎盘并胎盘植入剖宫产术止血患者组
PPP并胎盘植入患者一旦确诊,便需严格控制剖宫产术中出血。研究发现,前置胎盘患者子宫下段肌纤维少,肌层薄,而产后出血通常是因胎盘剥离后,血管破裂、血窦开放所致[12]。临床通常采用阻断出血部位血供,加强局部肌纤维收缩的方法应对前置胎盘所致产后出血。对于PPP或中央性前置胎盘厚度>2 cm且覆盖宫颈内口的高危产妇,术中若出现严重出血,不当的处理方式常会导致较高的子宫切除率和产妇病死率。血管介入低位腹主动脉球囊阻断术在盆腔骨折、盆腔肿瘤等盆腔疾病手术中应用广泛,且疗效满意[13]。低位腹主动脉球囊阻断术存在以下优点:①与子宫动脉栓塞及髂内动脉等血管介入治疗相比,低位腹主动脉球囊阻断术操作更加简单易行,且放射线暴露时间短,对胎儿无影响;②对全身血流影响较小,球囊放置于腹主动脉与肾动脉分叉处,因阻断平面较低不会造成下肢及高度敏感脏器缺血。崔世红等[14]应用腹主动脉球囊阻断联合子宫动脉栓塞的方法减少了PPP并胎盘植入患者剖宫产术中出血,临床效果满意。
本研究结果显示,观察组手术时间短于对照组,术中输血量、术中出血量、术后24 h阴道出血量均少于对照组,子宫切除率低于对照组;术后24 h两组Hb水平均较术前显著降低,且术后24 h观察组Hb水平显著高于对照组;观察组术后切口感染、产褥感染、DIC发生率均低于对照组,子宫复旧率高于对照组。提示低位腹主动脉球囊阻断术应用于PPP并胎盘植入行剖宫产术患者手术止血效果较好,能缩短手术时间,减少术中输血及出血量,降低子宫切除率及术后并发症发生率,且有利于纠正患者贫血状况,对机体凝血功能亦无明显影响。
综上,低位腹主动脉球囊阻断术用于PPP并胎盘植入患者剖宫产术,具有较好的止血效果,能缩短手术时间,减少术中输血及出血量,降低子宫切除率及术后并发症发生率,且有利于纠正患者贫血状况,对机体凝血功能无明显影响,安全可行。

