瑞-姬氏复合染色法诊断肺孢子菌肺炎2例
姜美娟,梁 冰,王华强,王丹丹,刘金凤
肺孢子菌是单细胞生物,是一种机会致病性病原体。以往曾被称为卡氏肺囊虫,现根据其超微结构和核糖体RNA种系发育分析,将其归属为真菌类。2001年机会性原生生物国际研讨会将感染人的肺孢子菌正式命名为伊氏肺孢子菌,以下简称肺孢子菌。肺孢子菌广泛存在于自然界,长期寄生于人和其他哺乳动物的肺组织内。在健康的宿主体内,本菌多呈隐匿状态,宿主多数为无症状隐性感染,无任何临床症状。当宿主免疫功能低下时,如长期使用免疫抑制剂、器官移植、肿瘤治疗、艾滋病等,潜伏的菌体在肺内大量繁殖扩散,使肺泡上皮细胞受损,导致间质性浆细胞性肺炎,亦称肺孢子菌肺炎(pneumocystis pneumonia,PCP)。肺孢子菌肺炎治疗时机的把握至关重要,早发现、早治疗,70%~77%患者可治愈。有报道,未及时治疗者病死率高达100%[1]。笔者于2013年分别通过瑞-姬染液复合染色法明确诊断2例肺孢子菌肺炎。现结合文献报告如下。
1 临床资料
病例1:患者,男,49岁。因“肾移植术后3个月、咳嗽1.5个月、发热3周”于2013-03-17入院。患者3个月前因“慢性肾衰(尿毒症期)”于笔者所在医院行“同种异体肾移植术”。术后服用三联免疫抑制剂治疗,尿量在1800 ml/d左右,血肌酐在130μmol/L。入院前1.5个月无明显诱因出现咳嗽症状,干咳,无咳痰、咯血及发热,咳嗽症状渐加重,双肺CT检查提示双肺少量炎症,住院行抗炎对症治疗2周,咳嗽症状好转出院,3周前无明显诱因出现发热,体温最高38.5℃,复查双肺CT提示肺部感染加重,查血培养、痰培养等未见异常,给予静脉滴注头孢曲松钠、利奈唑胺、血必净及美平抗感染治疗;林可宏0.25 g,1次/d抗病毒治疗;复方新诺明治疗1周,复查CT检测仍渐进性加重,于2013-03-25下午在CT定位下行左肺占位穿刺活检术,检验科协助床旁取穿刺物标本涂片,经瑞-姬染液复合染色法镜检查到肺孢子菌,提示肺孢子菌感染,予以复方新诺明、米卡芬净联合治疗,效果可,患者病情趋于稳定。
病例 2:患者,女,26岁。因“干咳、反复低热、阵发性呼吸困难”于2013-04-03入院。患者既往有系统性红斑狼疮、狼疮性肾炎病史,表现为多系统受累,肾脏表现为慢性肾功能不全,以蛋白尿、红斑为首发及主要表现,伴抗核抗体阳性、尿蛋白2+、抗Sm抗体阳性。已行血液透析治疗4个月。患者入院前12 d无明显诱因出现干咳、反复发热,无痰,无畏寒,发热与透析无明显相关,无咽痛、流涕,伴阵发性呼吸困难,发热及呼吸困难多可自行缓解。CT提示双肺间质性改变伴感染性可能性,行经验性应用头孢哌酮钠/他唑巴坦钠2 g,2次/d抗感染治疗,肺间质病变无明显好转。2013-04-11行肺泡灌洗,灌洗液同样经瑞-姬染液复合染色法染色后查见肺孢子菌,明确诊断为“肺孢子菌肺炎”首日给予复方新诺明 1.44 g,4 次/d,后续 1.44 g,3 次/d,并减量免疫抑制剂等治疗,但患者仍反复发热、恶心、呕吐,2013-04-16复查胸部CT明显加重,停用吗替麦考酚酯胶囊,继续复方新诺明1.44 g,3次/d,加用卡泊芬净70 mg首日、后续50 mg,1次/d治疗,并行甲泼尼龙80 mg,静脉滴注2次/d及免疫球蛋白10 g静脉滴注,1次/d治疗,患者体温恢复正常。
2 结果
两例均为免疫低下患者,临床均表现为干咳、发热,随着病情发展出现进行性呼吸困难,查体发病初期无特异性体征改变,后期双肺可闻及湿性啰音。 实验室检查血常规中白细胞计数基本正常或略高,血气分析病例1有明显低氧血症,4月4日动脉血氧分压32 mmHg,病例2于病程早期即明确诊断,4月14日动脉血氧分压72 mmHg。胸部CT基本表现为两肺广泛渗出,多发斑片状磨玻璃密度增高影。影像学检查有时与其他真菌、巨细胞病毒等感染难以鉴别[2],值得注意。
此2例患者都是通过瑞-姬染液复合染色法分别于肺活检组织及肺泡灌洗液中找到了肺孢子菌包囊,从而给临床提供了明确诊断依据。见图1、2。
病例2于4月17日查血清1,3-β-D葡聚糖水平<10 pg/mL,5月12日、5月27日及6月25日检查血清1,3-β-D葡聚糖水平均>1000 pg/ml。
甲氧苄氨嘧啶一磺胺甲恶唑(TMP-SMZ)是目前治疗PCP的首选药物,也可作为足疗程结束后的维持治疗和预防复发用药。此外两例患者均联合应用了棘白菌素类抗真菌药物。
下图1、2:姜美娟,梁 冰,王华强,等.瑞-姬氏复合染色法诊断肺孢子菌肺炎2例(正文348~350页)
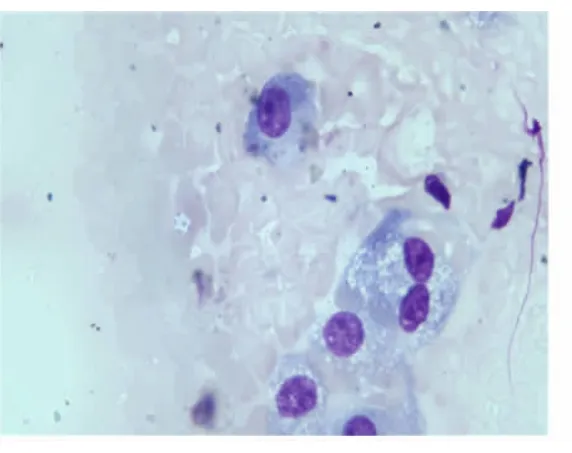
图1 病例1肺组织印片
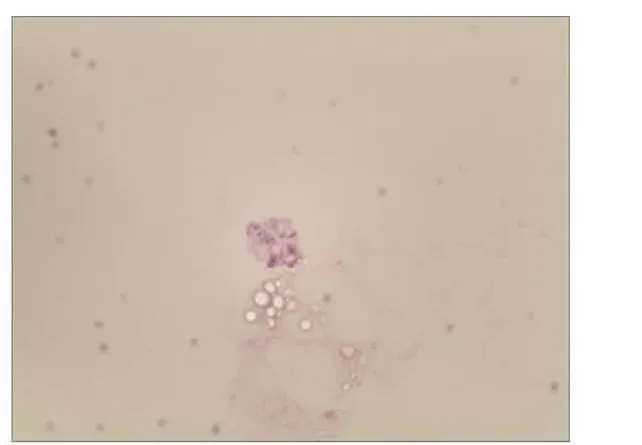
图2 病例2肺泡灌洗液
3 讨论
目前,临床上确诊肺孢子菌肺炎仍以检测其病原体,即肺孢子菌包囊或滋养体为依据,而标本的采集和染色方法的选择决定其检出率。
3.1 标本采集 标本采集常用方法有:(1)超声雾化导痰。可用3%高渗盐水雾化后诱导咳痰,适用于危重症及有传染性疾病患者。痰液是检测肺孢子菌最易获得的标本,而且没有损伤,但由于滋养体表面的特殊结构使菌体固着于肺泡壁,不易随痰咳出,因此痰液检出率较低。(2)纤维支气管镜检查。主要是支气管肺泡灌洗(BAL),其阳性率比较高,宜尽早实施。研究显示感染早期支气管肺泡灌洗的阳性率较高,病程中后期肺孢子菌的检出率明显降低,总检出率不足70%,因此早期支气管镜检为首选诊疗手段[3]。(3)经皮肺穿刺活检术。要求患者身体耐受性较好,主要用于病理学标本取材。在病原体检测方面因肺组织活检术检出率最高,可建议临床同时多项目申请,必要时检查人员陪同术中床旁采集。
3.2 染色方法选择 笔者采用的瑞-姬氏染液由A液和B液组成,A液主要成分为瑞氏染料和姬姆萨染料,B液为磷酸盐缓冲液。染色步骤先滴加A液,使其覆盖整个标本,约1~2 min后再滴加等量B液,用洗耳球轻轻吹打混匀,静置3~5 min,用流水从玻片一端轻轻冲洗多余染料,自然干燥后油镜观察。
采用瑞-姬染液复合染色法染色后肺孢子菌的包囊呈圆形或椭圆形,囊壁薄,呈淡蓝色,内含4~8个囊内小体 ,囊内小体呈块状或新月形,具有紫红色的细胞核和蓝色的细胞质,各部分结构色彩鲜明,易于观察分辨;肺孢子菌的滋养体形状不规则,散在分布或聚集成群 ,滋养体的细胞核被染成紫红色,细胞质被染成蓝色。
传统的肺孢子菌标本染色方法有姬氏染色法、六亚甲基四胺银染色法、甲苯胺蓝染色法等。但上述方法或操作复杂、或费时过长、或背景不清晰对比不强、或不能显示囊内小体。近年也报道过改良的快速银染色[4],但此法要求条件较高,不易操作。瑞-姬染液复合染液中酸性染料曙红和碱性染料亚甲蓝对菌体内不同的成分亲和力不一样,因此染色效果较好,各部分结构清晰、对比鲜明,囊内小体及滋养体均易识别。标本易于观察,值得在PCP的诊断中推广应用。
3.3 其他辅助检查 血清1,3-β-D葡聚糖 (G试验)水平可用于辅助诊断肺孢子菌肺炎,灵敏度92%,特异性 86%[5]。 但由于 1,3-β-D 葡聚糖普遍存在于多数真菌细胞壁中,连续监测结果均为阴性可排除诊断,因此具有较高的阴性预测价值。
此外,乳酸脱氢酶(LDH)对于肺孢子菌肺炎的早期诊断具有较高的灵敏度,尤其见于AIDS患者[6]。其升高主要为各种炎性因子的刺激导致组织细胞大量释放入血所致,因此其他原因引起的肺损伤LDH也可升高,同样使诊断缺乏特异性。
因此对于免疫低下人群发生肺部感染时,要考虑肺孢子菌肺炎的可能,尽可能早期反复多次采集下呼吸道标本进行病原学检测,实验室人员在进行瑞-姬染液复合染液进行涂片检查的同时,应结合患者的临床表现、影像学特征以及其他实验室检查结果等多方面资料来综合判断。另外目前个别实验室开展的免疫组化法[7]和 PCR 检测技术[8],由于敏感性和特异性较高,可以对传统染色方法做很好的补充,多项技术联合更有助于PCP的早期诊断。

