高脂血症性急性胰腺炎的临床特征及其与脂代谢的关系
安文慧, 杨 婧, 何旭昶, 任蓓蓓, 杨秋瑾, 郑 杰
昆明医科大学第二附属医院 a.消化内科; b.肝胆外科, 昆明 650000
急性胰腺炎(acute pancreatitis,AP)是常见的急腹症之一,大多数AP患者病情轻,预后好,但仍有少部分患者发展成为重症胰腺炎,病死率高达30%[1]。高脂血症性急性胰腺炎(hyperlipidemia acute pancreatitis,HLAP)是AP的第三大常见病因[2],然而近年来,随着生活水平的提高,HLAP发病率越来越高,一项Meta分析[3]显示,HLAP已经超过酒精性胰腺炎成为AP的第二大常见病因。目前,临床上对HLAP的评估指标较为单一,血脂检测中其他重要指标较少被提及。本研究旨在探讨HLAP脂代谢谱的相关特点,为HLAP的临床诊治提供进一步指导。
1 资料与方法
1.1 研究对象 回顾性分析2017年9月-2019年9月本院收治且病例资料完整的AP患者,根据病因分为高脂血症组(HLAP组)和非高脂血症组(NOHLAP组)。纳入标准:AP的诊断需符合《中国急性胰腺炎诊治指南(2013年,上海)》[4],HLAP的诊断标准除了符合AP诊断标准外,还需满足:TG≥11.3 mmol/L,或5.65 mmol/L≤TG<11.3 mmol/L且血清呈乳糜状并排除其他病因。排除标准:(1)慢性胰腺炎急性发作或复发; (2)未成年、妊娠、哺乳期、创伤、资料不完全患者;(3)伴有恶性肿瘤,慢性肝、肾、心脏衰竭;(4)起病至入院超过72 h、已在外院接受治疗者。本研究通过昆明医科大学第二附属医院医学伦理委员会审批(批号:审-PJ-2019-66),患者及家属均签署知情同意书。
1.2 实验室指标 患者入院后48 h内采取静脉血液标本送检,收集患者临床资料,包括一般资料:性别、年龄、BMI、住院天数、住院费用、此次是否复发及死亡;实验室指标:hs-CRP、PCT、IL-6、WBC、中性粒细胞、中性粒细胞百分比、淋巴细胞、单核细胞、红细胞分布宽度、平均血小板体积、中性粒/淋巴细胞、淋巴/单核细胞、血小板/淋巴细胞、红细胞分布宽度/血小板、血小板、红细胞压积、D二聚体、PT、活化部分凝血活酶时间、INR、空腹血糖、乳酸脘氢酶(LDH)、尿素、肌酐、尿酸、总胆固醇、甘油三酯、HDL-C、LDL-C、非高密度脂蛋白、载脂蛋白A1、载脂蛋白B、脂蛋白a、血钙;合并症:出血坏死、感染、脂肪肝、糖尿病、高血压、胰腺假性囊肿、重症数;严重程度评分:MEWS评分、BISAP评分、SIRS评分。
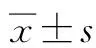
2 结果
2.1 一般资料 138例AP患者年龄18~95岁,平均(46.4±14.7)岁。HLAP组61例,其中男37例,年龄18~59岁,平均(39.11±9.17)岁,BMI 17.13~35.08 kg/m2,平均(26.54±3.74)kg/m2;NOHLAP组77例,其中男45例,年龄19~95岁,平均(52.22±16.69)岁,BMI 16.94~36.05 kg/m2,平均(23.86±3.69) kg/m2。2组患者的年龄,BMI,合并感染、脂肪肝、糖尿病,hs-CRP,WBC,中性粒细胞,淋巴细胞,D二聚体,空腹血糖,尿酸,总胆固醇,甘油三酯,LDL-C,非高密度脂蛋白,载脂蛋白B,SIRS评分,MEWS评分比较差异均有统计学意义(P值均<0.05)。2组患者基线资料见表1。
2.2 HLAP脂代谢指标的单因素与多因素分析 脂代谢指标作为自变量,是否为HLAP为因变量,进行单因素分析,根据单因素分析的比值比(OR)及95%CI选取总胆固醇、甘油三酯、LDL-C、非高密度脂蛋白、载脂蛋白B共5项纳入多因素logistic回归分析,结果筛选出甘油三酯、非高密度脂蛋白为HLAP的独立预测指标(P值均<0.05)(表2)。
2.3 非高密度脂蛋白和甘油三酯对HLAP预测能力的比较 非高密度脂蛋白(AUC=0.951,灵敏度=100%,特异度=88.31%,95%CI:0.901~0.981,SE=0.020,Youden指数=0.883)和甘油三酯(AUC=0.940,灵敏度=95.08%,特异度=81.82%,95%CI:0.887~0.974,SE=0.018,Youden指数=0.769)诊断能力均较高。Z检验比较两项指标的预测能力,发现两项指标诊断价值差异无统计学意义(Z=0.634,P>0.05)。计算非高密度脂蛋白的诊断阈值(cut-off值),发现当非高密度脂蛋白>4.55 mmo/L时诊断价值最高(图1、2)。

表1 2组患者临床资料比较

表2 HLAP的单因素和多因素分析

图1非高密度脂蛋白、甘油三酯对HLAP预测的ROC曲线

图2 2组非高密度脂蛋白约登图比较分析
3 讨论
HLAP的发生与血清甘油三酯值密切相关,因此HLAP又被称作高甘油三酯血症性胰腺炎[5]。近年来,HLAP的发病率逐渐升高,发病机制尚不明确,有研究[6]提出可能甘油三酯分解致游离脂肪酸增多引起胰腺自身细胞毒性作用、微循环障碍、钙超载、内质网应激、基因突变、炎症介质和细胞因子损伤等。除了甘油三酯对HLAP的影响外,脂质谱中其他指标对HLAP的影响也值得进一步探讨,了解不同基础脂质水平的差异可能对HLAP的治疗有一定的指导作用。本研究对HLAP的脂代谢谱进行了相关研究,发现HLAP除了甘油三酯明显升高以外,脂质谱中的总胆固醇、LDL-C、非高密度脂蛋白、载脂蛋白B均显著升高(P值均<0.05),多因素logistic回归分析发现甘油三酯、非高密度脂蛋白为HLAP的独立危险因素。
LDL-C是临床上公认的心血管疾病的危险因素,根据血脂异常指导原则作为一级和二级预防中的主要治疗目标,非高密度脂蛋白是指除高密度脂蛋白以外其他脂蛋白中含有胆固醇的总和,除LDL-C外,还包括VLDL-C和残余脂蛋白中的胆固醇[7]。因此非高密度脂蛋白的优点在于它可以测量血脂中所有胆固醇总量来量化疾病的危险性[8]。有研究[9]提出非高密度脂蛋白比LDL-C更简单、方便,甚至是最强的预测冠心病风险的血脂指标,但这一点没有得到广泛的认可,因此目前临床使用频率较低。本研究通过ROC曲线分析,发现甘油三酯(AUC=0.940)、非高密度脂蛋白(AUC=0.951)对HLAP均有较高的预测价值。因此,非高密度脂蛋白对HLAP的影响也应当引起重视。ROC曲线对比分析提示,甘油三酯和非高密度脂蛋白对HLAP诊断价值相当,不具有统计学差异(P>0.05),因此,临床上诊断HLAP时,除了考虑甘油三酯外,非高密度脂蛋白也可作为参考的指标纳入评估范畴。
HLAP的复发与患者自身饮食或服用降脂药物的依从性有很大关系。目前临床上对HLAP的治疗除了常规的胰腺炎对症治疗外,还包括针对性的降甘油三酯治疗,最理想的状态是将甘油三酯降至5.65 mmol/l以下[10]。本研究发现,非高密度脂蛋白对HLAP的影响也不容忽视,因此,在降脂方案中考虑同步对非高密度脂蛋白进行控制是有必要的。然而,目前临床药物试验还未研究出针对降非高密度脂蛋白的药物。有研究[11]认为,他汀类药物、依折麦布和PCSK9抑制剂表现出了较好的效果,但是目前药物的选择仍无一致的说法,因此,降脂方案的选择、是否联合用药来达到深度降脂、非高密度脂蛋白降至多少仍值得进一步探讨。本研究显示,HLAP患者发病较年轻,男性居多,好发于代谢综合征人群,且炎症反应较重,与既往大部分研究[12-14]结果一致。因此针对目前好发人群进行科普教育,限制高脂饮食和改变生活模式才是避免发生HLAP的长期措施。
本研究从一定程度上说明了非高密度脂蛋白与HLAP的相关性,但仍存在一些不足。本项研究为单中心研究,且纳入患者数量较少, 缺乏基础研究的支持,无法进一步对非高密度脂蛋白的水平进行分层研究。本文属于回顾性研究,因此难免会有很多不可控因素,且目前临床上对非高密度脂蛋白与HLAP的相关性研究也较少,因此,仍进一步需要大样本、多中心的前瞻性临床试验和基础研究来进一步完善。

