输液港脐静脉置管在危重新生儿救治中的应用效果*
李雪莲,汪 丽,伍 莉
陆军特色医学中心儿科,重庆 400042
受生育年龄、社会生活压力等多方面因素的影响,近年来,我国危重新生儿的出生率逐年增加,这部分患儿常常具有病情重、变化快,血管条件差、穿刺困难等问题,影响救治速度,容易继发感染等特征。而早期建立安全、稳定的静脉通道是实施救治的前提和基础,也是成功救治的关键。
目前国内外新生儿主要采用的静脉通道为外周静脉留置针和深静脉置管,后者主要包括经外周中心静脉置管(PICC)和脐静脉置管(UVC)。对于危重新生儿,外周静脉留置针和PICC穿刺难度大,耗时长,抢救时穿刺成功率低;且较长的操作时间,增加了导管相关感染(CRBIs)的发生率[1]。因此,早期建立更安全有效的静脉通道具有重要的意义。
输液港是一种完全植入皮下并可长期留置在体内的静脉输液封闭装置,感染率相对较低。有研究显示,静脉输液港CRBIs的发生率仅为1.00%~3.03%,明显低于传统UVC(8.9%~11.4%)和PICC(14.39%)[2-6]。且由于其具有特殊的聚氨酯材质和远端压力出口设计,降低了在输液过程中堵管的概率。而脐静脉置管快,成功率高,是新生儿早期建立静脉抢救及营养通道的较好方式。因此本研究拟将输液港和UVC的优势相结合,将其应用于危重新生儿早期静脉通道的建立,并与传统UVC和PICC的疗效、并发症和安全性等多方面进行比较,探讨将输液港用于危重新生儿UVC输液的可行性。
1 资料与方法
1.1一般资料 选取2017年4月至2019年7月本科室新生儿重症监护病房(NICU)收治的89例危重新生儿为研究对象。纳入标准:(1)体质量大于1 500 g;(2)病情危重;(3)需要维持静脉通道;(4)需要进行肠外营养;(5)需要反复采集血液或者换血、输血。采用随机数字表法将89例危重新生儿随机分为PICC组(30例)、传统UVC组(30例)和输液港UVC组(29例)。PICC组男12例,女18例;胎龄(32.8±2.3)周;出生体质量(2 144±614)g。传统UVC组男17例,女15例;胎龄(33.3±2.1)周;出生体质量(2 325±455)g。输液港UVC组男14例,女15例;胎龄(32.6±1.9)周;出生体质量(2 216±375)g。3组间性别、胎龄、出生体质量差异均无统计学意义(P>0.05)。3组患儿家属均了解病情与治疗方式,并签署UVC和PICC知情同意书。
1.2方法 传统UVC操作方法:(1)患儿取仰卧位,准备UVC,型号3.5 F。(2)选择脐静脉。(3)在无菌操作下进行脐静脉插管。(4)达到预定深度后再以桥状式固定UVC导管,外露过长导管。(5)拍摄X线片确定导管尖端的位置。(6)输液。PICC操作方法:(1)患儿取仰卧位,准备PICC,型号1.9 F。(2)首选粗大静脉。(3)在无菌操作下进行静脉置管。(4)达到预定深度后再固定PICC导管。(5)拍摄X线片确定导管尖端的位置。(6)输液。输液港UVC操作方法具体内容如下:(1)准备输液港1套,即德国pfm血管通路泵系统,导管规格型号为4.8 F。同时准备置管穿刺包、缝合包、10 mL注射器、专用无损针、无菌手套、水凝胶伤口敷贴、0.9%氯化钠溶液等。(2)患儿取仰卧位于辐射台上或者暖箱内,并以心电监护严密观察血氧饱和度情况,同时调整好呼吸机参数。测量剑突至脐根部的距离来判断置入导管的长度。用5%的聚维酮碘溶液,消毒范围上至剑突,下至耻骨联合,左右平腋中线以最大化消毒铺巾。①在距脐带根部1 cm处切断脐带,用丝线系好脐带防止出血。再用止血钳或无菌镊子提起脐静脉,将充满生理盐水的4.8 F静脉输液港导管尖端与脐静脉对齐,予导管缓缓插入,当导管超过脐轮以后,再将脐带往下移动与腹壁倾斜成30°左右,导管往患儿头部方向插入,达到预定深度以后,再用10 mL注射器进行回抽,如果有血液流出,证明导管已成功插入脐静脉。将导管与脐残端用丝线荷包缝合并固定。连接输液港座时,按照预留长度以90°修剪导管,再安装导管锁,然后连接输液港座,确保输液港座与导管连接到位,避免空气栓塞发生。在导管和输液港座下面贴上水凝胶伤口敷贴,用透明敷贴固定输液港座和无损针在患儿腹部两侧,最后进行床边拍摄X线片确定导管尖端的位置。导管尖端的位置应位于膈上0.5~1.0 cm,不能过深、过浅、有打折现象。②输液,用专用输液港蝶翼无损针穿插入输液港注射座,连接输液装置进行输液治疗或持续静脉滴注,输液滴速按患儿的体质量和药物性质来调节。每天用0.2%的聚维酮碘溶液消毒脐带残端及脐周,观察脐周有无感染迹象,连续输液者用0.9%氯化钠溶液5 mL冲洗输液港导管2次/天,无损针1周更换1次。
1.3观察指标 比较不同置管方式的3组患儿置管时间、置管成功率、导管相关感染发生率、堵管率、脱管率。
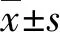
2 结 果
输液港UVC组的导管相关感染发生率、脱管率、堵管率显著低于传统UVC组和PICC组,差异有统计学意义(P<0.05);输液港UVC组与传统UVC组的置管时间和置管成功率比较,差异无统计学意义(P>0.05);而两组置管时间和置管成功率均显著优高于PICC组,差异有统计学意义(P<0.05)。见表1。29例行输液港UVC的患儿中,无脱管病例发生;发生堵管1例;出现脐周红肿超过24 h或置管后明显腹胀的患儿1例,经抗感染治疗后,各指标恢复正常。

表1 3组患儿置管时间、置管成功率及并发症发生率的比较
注:与输液港UVC组比较,*P<0.05。
3 讨 论
近年来,危重新生儿出生率明显上升,这一类患儿因胎龄小,各脏器发育不成熟,出生后常常需要产房内抢救,又因此类患儿周围循环及血管条件较差,给快速建立静脉抢救通道带来了极大的困难。此外,危重新生儿还面临因抵抗力较差,较长时间的有创操作容易导致继发感染等问题。因此,寻找一种能在患儿出生后快速建立静脉维持通道、可显著降低CRBIs发生率的方法对提高危重新生儿的救治成功率有重要临床意义。
本研究将输液港UVC与传统UVC和PICC这3种静脉通道建立方式就置管时间、置管成功率、堵管率、CRBIs发生率及脱管率进行了逐一比较。结果显示,输液港UVC组患儿平均置管时间显著低于PICC组置管时间(P<0.05);且置管成功率显著高于PICC组(P<0.05)。这种快速建立静脉通道的方式,使新生儿能够及时用药,为危重新生儿赢得了更多宝贵的抢救时间,对提高抢救成功率具有重要意义[7]。
相对于传统UVC和PICC,输液港UVC的导管系统为特制聚氨酯材质,导管管腔大,远端压力出口和无损伤缩口设计减少了冲管的频次,且不用肝素封管[8-9],因此避免了肝素对新生儿血液状态的影响,且不易堵管。本研究中,29例行输液港UVC患儿仅1例发生堵管,堵管率显著低于传统UVC和PICC,大大降低了护理的难度和工作量,与既往研究报道一致[10-11]。
此外,输液港UVC使用无创外置输液港座的固定方法,减少侵入性操作,避免了牵拉、滑脱的风险[12],提高了带管的安全性,29例采用输液港UVC的患儿无脱管病例,显著降低了脱管率。在降低CRBIs发生率方面,由于输液港座能有效隔绝输液系统与外界的相通,因此相对于其他静脉通道建立方式,输液港UVC显著降低了CRBIs发生率[13-15];在输液港UVC组中,出现脐周红肿超过24 h或置管后明显腹胀的患儿仅1例,导管尖端培养为粪肠球菌感染,但血培养结果为阴性,患儿一般情况尚可,经积极抗感染治疗后,感染指标恢复正常。
输液港UVC可使患儿脐血管闭合,因此,置管时间明显短于PICC组,但其将最长留置时间由传统UVC的7~14 d延长到21.2 d。较多危重儿经积极救治大多在21 d内病情趋于平稳,能够达到全经口喂养的条件,避免了再次进行深静脉穿刺,减少了患儿的痛苦,节约了医疗资源。即使个别危重患儿在21 d左右拔除输液港UVC后仍需深静脉置管建立静脉通道,由于此时患儿病情相对之前更平稳,血管条件更好,此时再行PICC术,能更好地提高置管成功率,减少感染、操作部位出血、脑室内出血(IVH)等并发症的发生率。
综上所述,在危重新生儿出生后早期建立静脉维持通道时,采用输液港UVC的置管成功率较高,置管时间较短,导管相关感染发生率、堵管率、脱管率较低,均更具优势。故可以将输液港UVC在危重新生儿的救治中广泛推广,或将其与PICC结合使用,取长补短,以序贯的方式为患儿提供持续静脉通道保障,对于提高危重新生儿救治成功率、减少并发症的发生率有重要临床意义。

