双膦酸盐在正畸治疗中的新进展与展望
唐中元,姜 欢,陈 玉,胡 敏
[关键字] 双膦酸盐;正畸;牙根吸收;腭部快速扩弓;下颌牵张成骨
双膦酸盐(bisphosphonates, BPs) 主要用于治疗骨代谢疾病的药物,正畸治疗中,BPs可限制支抗牙齿移动、减少牙根吸收、防止骨钉的松动及感染、保持、巩固正畸后效果、加速术后骨性愈合过程产生一定影响。
1 BPs结构及种类
BPs为无机焦磷酸盐类似物。BPs化学结构可被修饰、改造。BPs分为含氮和不含氮两种类型。该两种类型BPs均能诱导破骨细胞(osteoclasts cell, OC)凋亡,从而抑制骨吸收。但是,它们作用途径迥异[1]。阿仑膦酸盐(Alendronate, Ad)片、依替膦酸钠(etidronate, Ed)片和帕米膦酸钠注射剂(pamidronate, Pd)、利塞膦酸钠(risedronate, Rd)片、和唑来膦酸(zoledronic acid, Zd)注射剂是常用的 BPs剂型[2]。
2 BPs的作用机制
如图1 所示,BPs能下调成骨细胞(osteoblasts, OB)中的“NF-κB配体受体激活物”(receptor activator of NF-κB ligand, RANKL),上调OB中的骨保护素(osteoprotegerin, OPG),下调环氧化酶-2(cyclooxygenase-2, COX-2),最终影响前列腺素E2(prostaglandin E2, PGE2)表达,提示BPs对骨吸收有间接影响。BPs可通过Cx43半通道抑制OB和骨细胞的凋亡。Cx43半通道的开放导致激酶的激活,包括类固醇受体辅助激活因子(steroid receptor coactivator, Src)和“细胞外信号调节激酶”(extracellular signal-regulated kinases, ERKs),激活ERK,促进细胞质靶蛋白磷酸化、调节p90RSK激酶活性、最终促进靶底物BAD和C/EBPβ的序列磷酸化,从而抑制凋亡。同时,RANK/RANKL 信号通路是OC分化最重要的调节方式,BPs可分别抑制RANKL与破骨前体细胞膜上核激活因子受体(receptor activator of NF-κB, RANK)结合后,刺激破骨细胞前体细胞向成熟破骨细胞分化,也刺激了成熟破骨细胞发挥骨吸收功能。此外,BPs抑制巨噬细胞集落刺激因子(macrophage-colony stimulating factor, M-CSF)与破骨前体细胞膜上受体结合,减少细胞信号发生传递,减少OC的分化。
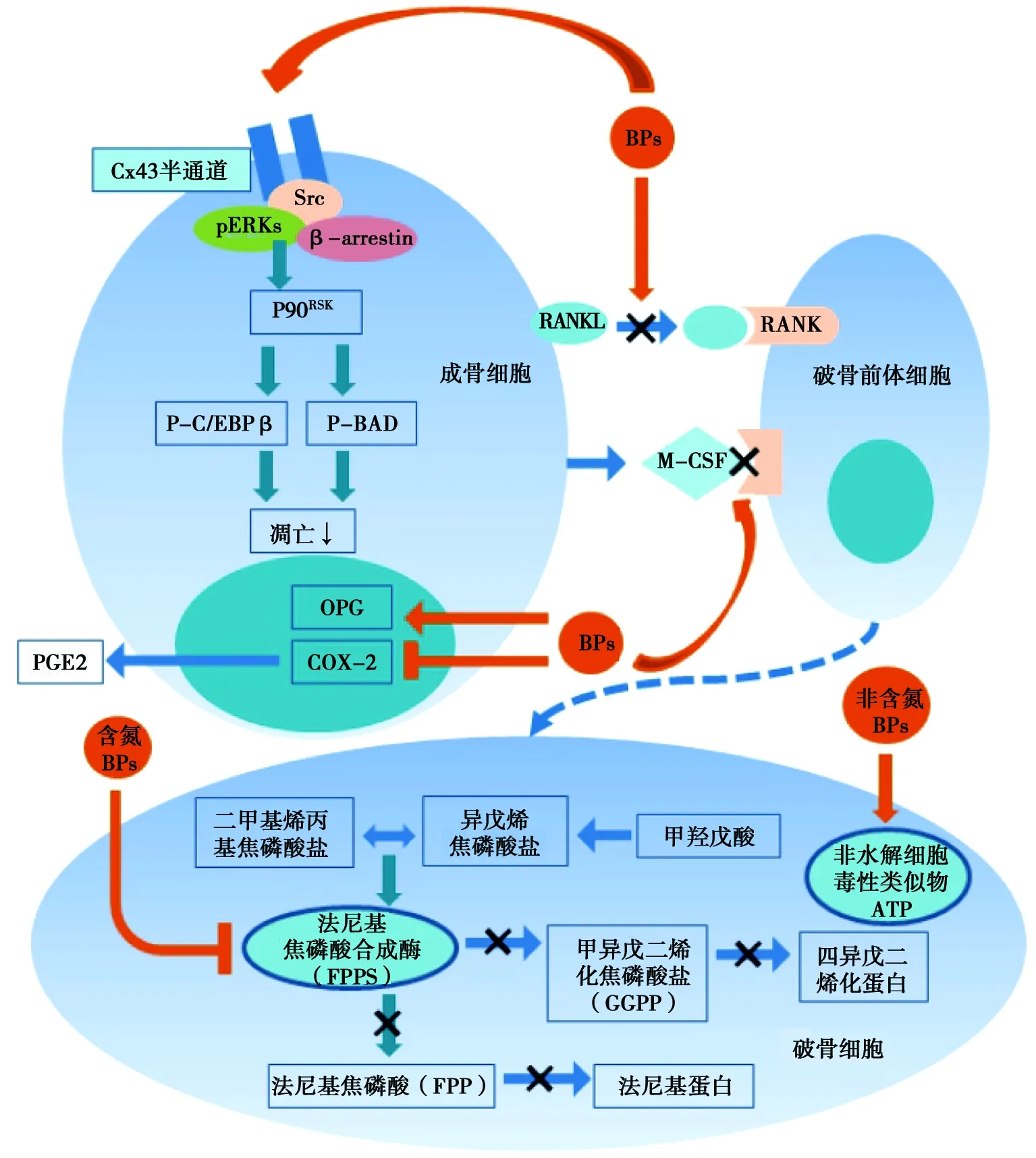
图1 BPs对OB和OC的影响
如图1所示,OC从骨基质释放BPs。含N-BPs能有效抑制法尼基焦磷酸合成酶 (farnesyl pyrophosphate synthase, FPPS),这是甲戊酸/胆固醇生物合成途径中的关键酶,抑制法尼基蛋白(farnesyl pyrophosphate, FPP)生成,另外,通过抑制四异戊二烯化焦磷酸盐(geranylgeranyl pyrophosphate, GGPP),而抑制四异戊二烯化蛋白(protein prenylation, PP)生成。非含N- BPs在代谢过程中,它们合并成为非水解的细胞毒性类似物ATP(AppCp),影响OC及前体细胞的蛋白合成过程,从而降低OC活性。
最新实验研究表明,BPs能够与ATP竞争,干扰3-羟基-3-甲基-戊二酰通路[3]。高浓度BPs可沉积骨组织中,抑制内皮增殖,减少毛细血管形成,有助于BPs抗血管生成[4-5]。
另外,BPs不仅可减少OC细胞数量,还会改变细胞形态和结构。使OC细胞外形变为波浪状,细胞质出现极性[6]。此外,在正畸牙移动期间,BPs显著减少亚细胞器中H+-ATPase和组织蛋白酶K(cathepsin K)表达[7]。进一步发现,BPs减少牙齿移动机制为减小牙周膜上应力,下调PGE2、COX2以及RANKL的mRNA表达,提示BPs可减慢骨吸收速度[8]。
Franzoni用不锈钢拉簧移动左侧上颌第一磨牙后进行观察,比较移动侧及对侧的正畸牙移动,结果显示,Ad和Zd明显减少正畸牙齿移动量(orthodontic tooth movement, OTM)、降低OC细胞和炎性细胞数量。Zd还可减少血管和成纤维细胞数量,并减少更多OTM。最新一项研究同样观察到Zd可减少OC细胞数量,提高HE染色后透明区域面积的百分比[9]。
Grimm等应用细胞压力加载实验发现,氯膦酸盐(chlorophosphate, Cp)可同时降低施加或未施加压缩力细胞的活力。在施加压缩力细胞中,Cp可显著降低OPG、RANKL蛋白合成以及RANKL/OPG比值。因此,Grimm等认为,正畸牙移动速度减慢的原因可能不仅因为Cp对OC细胞存在直接影响,还因为Cp所引起的OB与OC细胞相互作用而产生作用[10]。
3 BPs在正畸治疗的应用
3.1 BPs可减少支抗牙齿移动
牙齿移动是由机械力作用使牙周韧带和牙槽骨组织重建的过程。相关研究表明,BPs可减少OTM,从而增强正畸牙齿的支抗。有学者尝试在患者邻近磨牙区域的骨膜下注射(局部给药)或皮下注射(全身给药)BPs[6,11-12],再施加120~165 mN推力,可显著减少OTM。多项研究进一步发现,利塞膦酸钠(Rizonium, Rz)是BPs中最有效的能减少OTM的药物,其次是4-氨基-1-羟基亚丁基-1,1-BPs(4-amino-1-hydroxysubbutyl-1,1-BPs, AHBuBPs)和氯膦酸盐[13]。另一方面基础实验表明,使用Zd治疗去卵巢大鼠可减少OTM,同时减少牙根吸收量[14]。最新一项研究再次证实,当牙根部骨膜下区域应用高剂量Cp或者较短时间间隔内多次应用低剂量Cp时,同样会减少OTM[15]。
支抗控制是正畸治疗计划的重要组成部分,尤其是拔牙病例中支抗控制问题显得格外重要。Zd 可能是解决这一问题的有效选择,因为它是BPs家族中作用最有效的成员,通过抑制OC细胞功能增强骨吸收的抑制作用,达到增强牙齿支抗。因此, Zd可能是正畸支抗控制的最佳选择[16-17]。
3.2 减少术区骨吸收及炎症
Cuairan等的研究显示Zd可以增加微型种植体稳定性。局部小剂量的Zd能够使微型种植体周围的小梁骨高度堆积,从而增加微型种植体的牢固度,增强了微型种植体植入物在狗体内的稳定性[18]。
此外,还有一个关于炎症反应的实验。炎性因子和严重的破骨细胞活动会显著影响生物材料的疗效。Li等的研究证明IFN-γ和Zd的结合使用通过骨再生,而减少模型大鼠的骨吸收[19]。
3.3 减少牙根吸收
使用Zd治疗去卵巢大鼠还可以减少牙根吸收量[14],局部应用Cp、Rd或全身应用 AHBuBPs,牙根吸收量也可以减少[12]。在正畸加力后的第7天到第28天期间,每3天进行一次局部骨膜下注射,可观察到,随AHBuBPs剂量增加,牙根吸收量显著降低。从组织学上,可观察到处理侧的OB细胞的形态学改变,细胞失去极性,细胞核数量增加[16]。
3.4 维持上颌快速扩弓疗效
上颌快速扩弓是治疗上颌牙弓狭窄的方法之一。该正畸装置可使骨缝扩张并沉积新骨,符合组织正常生理活动。骨缝会逐渐重塑,发生沉积,进一步再吸收和纤维化[20-21]。常规正畸治疗过程中,为了确保治疗后疗效稳定,使用各种保持器保持牙齿位置,并在上颌扩弓治疗后就进行牙周重建。基于扩弓器上述作用原理,应用BPs可防止上颌扩张治疗后的骨性复发。并且,有学者提出,将局部 BPs 注射给药与扩弓装置结合,可更安全地保持腭部快速扩弓的治疗效果。该项研究中,共有44只Wistar大鼠进行快速腭部扩弓,实验组大鼠局部注射依替膦酸钠(etidronate, Ed),空白组注射生理盐水,在第7天时,注射Ed组扩弓后复发率较未注射组的复发率显著降低。此外,BPs对羟基磷灰石晶体具有高度亲和力,也可能减少骨吸收,减少复发可能性。组织学检查进一步观察发现,与生理盐水注射组相比,BPs注射组可减少多核巨细胞数量[22]。 最近的一项报道也支持上述研究结果,局部应用1-H-E-1、1-BPs或乙二醇-1,1-BPs不仅可以减少大鼠OTM,还可以减少OC细胞数量[23]。该研究还发现,随着OC细胞数量减少,而干骺端骨面积增加,但骨干的骨面积没有变化,提示OC细胞对BPs的生物学应答可能表现出特异性位点差异。另外,有项最新研究表明,通过双钙黄绿素标记(dicalcium yellow green marker, DYGM)观察发现,BPs处理可减少上颌扩弓小鼠的骨形成,还可观察到,在组织学水平,BPs处理的小鼠腭中缝结构出现新生结构紊乱,并且呈现软骨不规则形态。Micro-CT显示,用BPs治疗的小鼠上颌扩张总量显著降低,提示可能对增强正畸中牙支抗固定力起正向作用。最终得出,OC细胞介导的骨吸收是上颌腭中缝及其结构重建所必需,而BPs可能会影响OC细胞功能,进而影响新骨形成[24]。
3.5 加速下颌骨牵张成骨愈合过程
在牵张成骨治疗中,相邻的牵引骨钉骨可能会发生骨质疏松。被认为是该项治疗的主要缺陷之一,因为牵引稳定性可由于矿化骨密度降低而受到影响。相关文献综研究提及,在Zd对下颌骨牵张成骨作用影响的研究中发现,全身单次使用BPs有利于下颌骨缺隙处新骨形成,并且增加骨钉植入区域骨密度以及骨矿化含量。因此使用Zd可加速颅面部牵张成骨骨重建过程,减少骨钉周围的骨质疏松的同时,还可减少外源性骨钉周围感染风险,缩短其达到稳定期所需时间[25]。最近发表的另一项研究显示,在家兔下颌骨的骨钉和再生区中,Zd可以显著增加OB细胞数量,而显著减少OC细胞数量,加速组织早期愈合[26]。
4 不良反应及安全性评价
在Zd对下颌骨牵张成骨作用影响的研究中不仅发现,Zd可使颌骨功能改善、显著改善骨重塑,而且,还观察到,Zd的平均给药时间为21 d情况下,在此期间动物均保持健康状态[26]。
一项回顾性临床研究显示,收集观察20例使用BPs拔牙患者,以及93例未使用BPs的对照拔牙患者。前者除治疗时间有所延长,但从未出现颌骨坏死等症状[9]。而另一项研究中,也未发现不良反应或安全性问题,但研究者提出,未来试验应该进一步明确Cp在人体中的安全治疗总剂量、间隔应用剂量及其潜在的副作用[15]。
5 结论与展望
综上所述,BPs可通过影响破骨细胞作用,增加正畸牙支抗,可考虑局部个别牙齿应用BPs,使得正畸力学系统更加可控,另外,药物相比于口外或口内的支抗装置,没有任何异物感,并且可能减少口外弓、横腭杆或种植支抗的使用,最终总体可提高治疗效率,减少患者痛苦,充分实现治疗目标。现如今种植支抗是大多数正畸医生热衷的工具,但也会在一部分患者中出现种植支抗松动脱落等问题,而BPs可能是解决这一问题的最佳方案。
其次,在正畸治疗结束后,应用BPs可减少正畸后牙齿和腭中缝的复发,从而大幅减少保持时间,并且BPs具有加快牵张成骨或骨移植的骨愈合过程。此外,牙根吸收和牙周病骨吸收是正畸中难以控制的常见问题,BPs可减少实验动物牙根吸收量及骨吸收量,可一定程度解决正畸过程中的牙根吸收或骨吸收的问题。另外,通过全身或局部应用BPs,可辅助用于一些依赖骨增生的正畸治疗,如上颌骨性扩张或下颌牵张性成骨,并且可以用于减少骨钉周围的骨质疏松,减少外源性骨钉周围感染的风险,并且缩短达到稳定期所需时间。
对于骨、牙周以及牙体组织,BPs均可以产生诸多作用,医生需根据患者健康、治疗计划基础上,充分考虑到BPs可能发挥的作用从而恰当、正确使用BPs。另外,在该药物广泛应用于临床之前,仍需要进行更多的前瞻性随机临床观察,以便获得BPs对正畸牙齿移动影响更有说服力的科学依据。

