全身麻醉颈椎术后患者早期低氧血症发生与改善情况及其相关因素分析▲
陈 坤 戴建强 蔡学究 张亮达 黄显华
(中国人民解放军南部战区总医院骨科重症监护室,广东省广州市 510010,电子邮箱:chenkun880825@qq.com)
呼吸系统并发症是颈椎术后患者常见并发症,其发生率为10%~59%[1-3],一旦发生呼吸系统并发症会显著延长患者的住院时间,增加住院诊疗费用[4-5]。低氧血症是呼吸系统并发症的早期表现之一,早期正确判断、处理低氧血症可以有效地预防和治疗患者的呼吸系统并发症[6]。本研究选取全身麻醉下择期行颈椎手术治疗的患者,分析其术后早期低氧血症发生与改善情况及其相关因素。
1 资料和方法
1.1 临床资料 收集2018年9月至2019年1月期间我院骨科重症监护室(Orthopedics Intensive Care Unit,OICU)收治的在全身麻醉下择期行颈椎手术的95例患者。纳入标准:(1)年龄≥18岁;(2)行择期手术;(3)手术为颈椎内固定手术;(4)手术结束后直接转入OICU。排除标准:(1)慢性阻塞性肺疾急性发作患者;(2)重度贫血(Hb<60 g/L)或长期慢性贫血者;(3)创伤性湿肺者;(4)需升压药维持血压者;(5)术前存在低氧血症,即PaO2/吸入氧浓度(fraction of inspiration oxygen,FiO2)≤300 mmHg者。其中男性62例,女性33例,年龄(49.46±14.51)岁,急性生理和慢性健康状况(Acute Physiology and Chronic Health Evaluation,APACHE)Ⅱ 评分为(4.06±3.00)分;创伤性颈脊髓损伤(traumatic cervical spinal cord injury,TCSCI)患者23例(24.21%),其余患者无明显外伤史,临床诊断为颈椎病或颅底凹陷等;问题节段为C1 23例(24.21%),C2 8例(8.42%),C3 30例(31.58%),C4 12例(12.63%),C5 15例(15.79%),C6 7例(7.37%);按美国脊柱损伤协会(American Spinal Injury Association,ASIA)分级[7], A级1例,B级3例,C级9例,D级27例,E级55例;手术方式为颈前路手术 57例(60.0%),后路29例(30.5%),经口咽寰枢椎复位钛板(transoral atlantoaxial reduction plate,TARP)内固定术9例(9.5%)。95例患者中位住院日为11(8,18)d,OICU中位停留时间为1(1,2)d,住院费用为(9.13±3.93)万元。本研究符合医学伦理学标准,经过医院伦理委员会讨论批准,所有治疗取得患者或家属同意。
1.2 研究方法
1.2.1 分组方法:入组即刻抽取血气分析、血常规、电解质等相关指标,入组后第2天复查。第1天血气分析结果最晚为入科后1 h内结果,若多次抽取,则取最差值;第2天血气分析结果与第1天至少间隔12 h,同样若有多次结果取最差值。参照急性呼吸窘迫综合征柏林定义[8],按照术后1 h内的氧合指数将入选患者分为对照组(PaO2/FiO2>300 mmHg)和低氧血症组(PaO2/FiO2≤300 mmHg);亚组分组时,以术后第2天PaO2/FiO2为标准,PaO2/FiO2>300 mmHg为氧合指数改善组。
1.2.2 资料收集:记录患者手术时间、术中出血量、补液量、尿量,术后12 h内尿量及呋塞米使用情况,术后鼻氧管低流量给氧时间,以及住院时间、OICU停留时间、住院费用等。
1.3 统计学分析 采用SPSS 19.0软件进行统计分析。正态分布的计量资料以(x±s)表示,组间比较采用两独立样本t检验,非正态分布的计量资料以[M(P25,P75)]表示,组间采用Mann-WhitneyU非参数检验;计数资料以例数(百分百)表示,组间比较采用χ2检验或Fisher确切概率法;多因素分析采用二元Logistic回归模型。以P<0.05为差异有统计学意义。
2 结 果
2.1 术后低氧血症发生情况 术后1 h内有23例(24.2%)患者发生低氧血症(PaO2/FiO2≤300 mmHg),其中有8例术后第2天氧合指数改善(PaO2/FiO2>300 mmHg)。
2.2 低氧血症组与对照组基线情况比较 低氧血症组糖尿病患者比例、TCSCI患者比例均高于对照组(均P<0.05),见表1。

表1 低氧血症组与对照组基线情况及住院情况比较
2.3 全身麻醉颈椎术后1 h患者发生低氧血症相关危险因素的多因素分析 以P<0.3为纳入标准,纳入2.2单因素分析中的指标作为自变量(因APACHEⅡ评分涉及血氧分压,故此未纳入),以出现低氧血症作为因变量,进行二元Logistic回归分析,变量赋值见表2。结果显示,糖尿病和TCSCI均为全身麻醉颈椎术后1 h患者发生低氧血症的独立危险因素(均P<0.05),见表3。

表2 变量赋值情况

表3 全身麻醉颈椎术后早期患者发生低氧血症的Logistic回归分析
2.4 低氧血症组与对照组的住院相关指标比较 低氧血症组的住院费用为(10.87±5.54)万元,高于对照组的(8.57±3.10)万元(t=-2.517,P=0.014)。低氧血症组的住院天数及OICU停留时间分别为10(8,13)d、1(1,3)d,对照组分别为12(8,19)d、1(1,1.75)d,差异均无统计学意义(Z=-0.610,P=0.542;Z=-1.262,P=0.207)。
2.5 氧合指数改善与未改善组的基线资料及住院情况比较 23例术后低氧血症患者中,术后第2天氧合指数改善组共8例,氧合指数未改善组共15例。氧合指数改善组体质指数低于氧合指数未改善组,术后鼻氧管低流量给氧时间、手术时间均少于氧合指数未改善组(均P<0.05),见表4。

表4 氧合指数改善与未改善组的基线资料及住院情况比较
2.6 液体控制与低氧血症改善的关系 氧合指数改善组术后12 h内补液量少于氧合指数未改善组(均P<0.05),两组间其余指标比较差异均无统计学意义(均P>0.05),见表5。
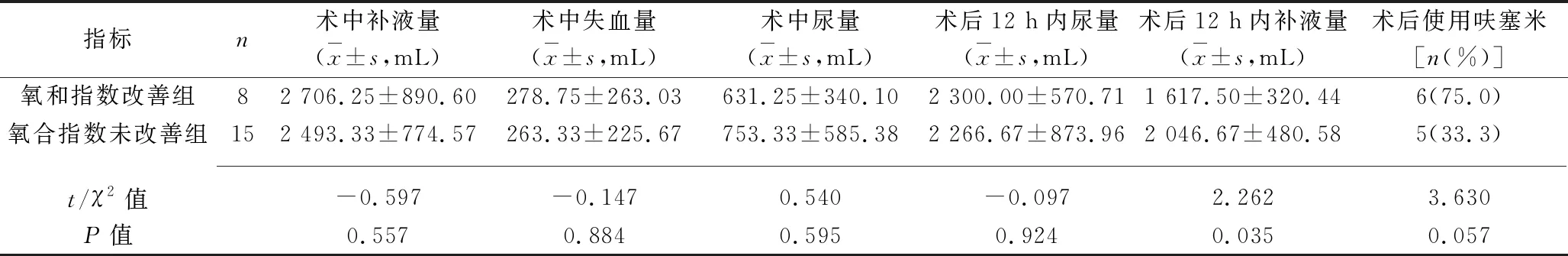
表5 氧合指数改善与未改善组液体控制情况对比
3 讨 论
术后呼吸系统并发症的预防和处理,直接影响到患者手术效果及预后。术后呼吸系统并发症主要包括肺不张、感染、支气管痉挛以及慢性阻塞性肺疾病急性加重[9-10]。在颈椎特别是上颈椎手术术后患者,还可出现窒息、心跳呼吸骤停等严重并发症。颈椎术后患者大多数的呼吸系统并发症均可表现为低氧血症[11-12],低氧血症甚至是患者术后早期肺损伤的唯一表现,氧合指数可以有效地反映低氧血症的严重程度。全身麻醉手术后低氧血症的发生率较高,而随着氧合指数的恶化,患者病死率明显增高[13],且患者围术期发生的氧合指数改变也与术后其他的并发症或者危险事件相关,如延长带管时间、颈部血肿形成、窒息、认知功能障碍等[14-18]。
术后低氧血症的发生与多种因素相关,如年龄、术前合并症、术前呼吸系统疾病史、吸烟史、手术时间、输入液体量等[19-20]。目前,颈椎手术术后出现低氧血症的相关文献并不多。由于颈椎手术的特殊性,接受此类手术的高龄患者较少,且部分患者均为择期手术。我院骨科设有监护室,此类患者术后基本转至OICU监护,因此,本研究选择择期全身麻醉下行颈椎内固定手术的患者为研究对象。结果显示,纳入 95例患者中,术后1 h有24.2%(23/95)的患者出现了低氧血症,低于相关文献报告的结果[23],其原因可能是颈椎手术相对于其他择期全身麻醉手术时间更短,患者年龄也较小。但是23例发生低氧血症的患者术前血气分析正常,提示低氧血症可能发生于术中,术后1 h内的低氧血症是术中肺损伤的表现。有研究表明,有7%~17%的患者在麻醉诱导阶段就出现低氧表现(SpO2<90%),并随着麻醉时间、手术时间的增加而加重[24-25]。目前手术中多采用高浓度氧气吸入,从而减少术中低氧的发生,但是高浓度的氧气吸入使得肺泡失去氮气的支撑,容易出现塌陷,从而增加术后低氧血症的发生[26]。术后一旦发生低氧血症,往往意味了肺功能损伤的加重,延长诊疗过程,增加呼吸系统并发症发生的概率。本研究中低氧血症患者的治疗费用明显高于对照组(P<0.05),但住院时间差异并无统计学意义(P>0.05),可能原因为我院骨科下设康复诊疗科,部分患者转入康复科治疗,延长了住院日,而诊疗费用主要产生于手术和OICU。
本研究多因素分析结果显示,糖尿病和TCSCI是颈椎全麻患者术后早期低氧血症发生的独立危险因素(P<0.05)。研究发现,糖尿病患者肺部可出现微血管病变,主要表现为肺泡毛细血管基底膜增厚、肺毛细血管床活性减少,肺泡表面活性物质合成障碍而导致的肺弥散功能障碍,从而引起低氧血症[27]。此类患者本身弥散功能较差,加之术后肺泡萎陷加重了缺氧,导致低氧血症。对于TCSCI患者,因神经功能受损、肋间肌运动基本缺失,其主要依靠膈肌的活动维持血氧;虽然本研究对象术前均不存在低氧血症,但术中高浓度给氧可引起肺泡塌陷,而此类患者本身通气量较小,萎陷的肺泡不能很好地复张,从而导致低氧血症。
本研究23例术后早期低氧血症患者中,有8例于术后第2天氧合指数得到改善。氧合指数改善组患者的体质指数小于未改善组(P<0.05),其原因可能为体质指数较高的患者,胸腔的体积及活动度下降,从而导致通气量减少,因此术后氧合指数改善更慢。此外,氧合指数改善组的手术时间短于氧合指数未改善组(P<0.05),这可能是由于手术时间时间越长肺损伤也就越久,加上通气量或者弥散功能的缺失,而导致术后低氧改善缓慢。
研究发现,术中液体管理与低氧血症发生相关[28]。本研究中,氧合指数改善组和氧合指数未改善组的术中补液量、失血量、尿量差异并无统计学意义(均P>0.05),其原因可能为纳入病例数较少,或与患者年龄有关系。但氧合指数改善组术后12 h内补液量少于氧合指数未改善组(P<0.05),这提示术后减少补液量或可有效地促进全身麻醉颈椎术后患者氧合指数的改善,氧合指数的改善意味着病情更快的恢复,所需的术后给氧时间和住院费用更短。此外,氧合指数改善组与氧合指数未改善组之间术后呋塞米的使用情况差异亦无统计学意义(P>0.05),主要原因可能为颈椎术后常规给予甘露醇脱水,呋塞米的使用未必能体现脱水治疗的差异。
综上所述,采用全身麻醉行择期颈椎手术患者在术后早期可出现低氧血症,其中合并糖尿病的患者或TCSCI患者术后更易发生低氧血症;手术时间短、体质指数小的患者低氧血症更易改善,术后早期减少补液或可促进低氧血症的改善。本研究的不足之处:排除了高龄、低龄及重症患者,讨论主要集中在术前不存在低氧的青壮年择期颈椎手术患者;其次,纳入研究的样本量相对较少。因此,今后还需进一步研究以证实所得结论。

