中医无饥饿禁食疗法对非酒精性脂肪肝患者糖脂代谢和肝脏脂肪沉积的影响
杨卯勤 薛敬东 李粉萍
[摘要] 目的 研究中醫无饥饿禁食疗法治疗非酒精性脂肪肝(NAFLD)的效果及对患者糖脂代谢和肝脏脂肪沉积的影响。 方法 选取2018年10月~2019年3月陕西省中医医院NAFLD住院患者124例,采用随机数字表法将其分为两组,各62例。禁食组采用中医无饥饿禁食疗法进行治疗,常规组给予西医治疗,两组疗程均为2周。比较两组临床疗效以及中医证候积分、糖脂代谢、肝脏脂肪沉积等指标,并观察患者不良反应情况。 结果 禁食组临床疗效明显优于常规组(P < 0.05)。治疗后,两组中医证候积分均较治疗前明显降低(P < 0.05),且禁食组低于常规组,差异有统计学意义(P < 0.05)。治疗后,两组空腹血糖、总胆固醇及三酰甘油均较治疗前明显降低(P < 0.05),且禁食组低于常规组,差异有统计学意义(P < 0.05)。治疗后,两组受控衰减参数、肝脏弹性及肝脏脂肪含量均较治疗前明显降低(P < 0.05),且禁食组低于常规组,差异有统计学意义(P < 0.05)。 结论 中医无饥饿禁食疗法治疗NAFLD有利于减轻患者症状和体重,改善糖脂代谢,并减少肝脏脂肪沉积,临床疗效较常规西医具有明显优势。
[关键词] 非酒精性脂肪肝;中医药;无饥饿禁食疗法;糖脂代谢;肝脏脂肪沉积
[中图分类号] R575.5 [文献标识码] A [文章编号] 1673-7210(2020)02(a)-0135-04
[Abstract] Objective To study the efficacy of Chinese medicine starvation-free fasting therapy on nonalcoholic fatty liver disease (NAFLD) and its effects on glucolipid metabolism and liver fat deposition. Methods A total of 124 inpatients with NAFLD from October 2018 to March 2019 in Shaanxi Provincial Hospital of Chinese Medicine were selected and divided into two groups according to the random number table method, with 62 cases in each group. Fasting group was treated with Chinese medicine starvation-free fasting therapy, and routine group was given Western medicine, and two groups were treated for 2 weeks. The clinical efficacy, Chinese medicine syndrome scores, body surface measurement indicators, glucolipid metabolism and liver fat deposition were compared between two groups, and the occurrence of adverse reactions was observed. Results The clinical efficacy in fasting group was significantly better than that in routine group (P < 0.05). After treatment, Chinese medicine syndrome scores in two groups were significantly reduced (P < 0.05), and the scores in fasting group were lower than those in routine group (P < 0.05). After treatment, fasting blood-glucose, total cholesterol and triacylglycerol were significantly decreased in two groups (P < 0.05), which in fasting group were lower than those in routine group (P < 0.05). After treatment, controlled attenuation parameter, liver stiffness measurement and liver fat content in two groups were significantly decreased (P < 0.05), which in fasting group were lower than those in routine group (P < 0.05). Conclusion Chinese medicine starvation-free fasting therapy for NAFLD is beneficial to alleviate the symptoms and weight of patients, improve glucolipid metabolism and reduce liver fat deposition. And its clinical efficacy is superior to routine western medicine.
[Key words] Nonalcoholic fatty liver disease; Chinese medicine; Starvation-free fasting therapy; Glucolipid metabolism; Liver fat deposition
非酒精性脂肪肝(NAFLD)指除酒精及其他明确损肝因素引起的以肝实质细胞弥脂肪变性和代谢紊乱为主要临床病理特征的综合征,其发病机制尚未完全清楚,胰岛素抵抗所致糖脂代谢紊乱在疾病发生和进展过程中均发挥重要作用[1-3]。文献报道NAFLD在全球发病率高达25%,且约80%NAFLD合并存在超重或者肥胖,另有研究认为57.5%~74.0%的肥胖患者合并存在NAFLD,可见肥胖与NAFLD关系密切,因此通过改变生活方式减轻体重对预防和治疗NAFLD具有积极作用[4-6]。中医无饥饿禁食疗法是秦鉴结合传统医学经验和现代病理生理学研究成果形成的中医减重疗法,在肥胖及其代谢并发症的治疗中表现出良好效果,并为NAFLD治疗提供了新的思路[7]。本研究主要观察中医无饥饿禁食疗法对NAFLD患者糖脂代谢和肝脏脂肪沉积的影响。现报道如下:
1 资料与方法
1.1 一般资料
选取2018年10月~2019年3月陕西省中医医院(以下简称“我院”)NAFLD住院患者124例进行前瞻性研究,经我院医学伦理委员会批准。采用随机数字表法将其分为两组,各62例。禁食组男35例,女27例,年龄28~62岁,平均(30.28±5.95)岁;常规组男33例,女29例,年龄31~60岁,平均(30.72±6.58)岁。两组性别、年龄比较差异无统计学意义(P > 0.05),具有可比性。纳入标准:①符合NAFLD中西医诊断标准[8-9];②年龄18~65岁;③患者及家属知晓本研究并签署知情同意书。排除标准:①已诊断为肝炎或肝硬化;②伴严重系统性疾病;③伴精神疾病或认知功能障碍;④伴其他严重基础疾病或残疾;⑤正在应用其他降脂或调脂药物。
1.2 方法
禁食组采用中医无饥饿禁食疗法进行干预,具体方案如下:①缓冲期。控制热量摄入并适量运动,饮食方案为1500 g水果分3~4餐,矿泉水2~3 L,禁烟酒和咖啡,时间2 d。②禁食期。共8 d时间,第1天给予芒硝20~30 g加温开水500 mL顿服清洁肠道,轻体力活动2~3 h,饮用矿泉水3 L;第2~3天轻体力运动2~3 h并饮水3 L;第4天采用1000 mL生理盐水清洁肠道,饮水及体力运动同前;第5~8天轻体力活动2~3 h,矿泉水3 L;第5天复查肝肾功能和电解质,对出现异常者给予对症支持治疗或立即退出本研究。③恢复期。从流质或稀粥等柔软易消化食物逐渐过渡到普通膳食,注意营养平衡并多食水果蔬菜,运动量根据患者个人情况决定。患者禁食期间给予中医熏洗、穴位埋线及膏药敷贴,同时连续服用我院煎药室统一煎制的中药,方药组成:白芍、虎杖、决明子、泽泻、山楂、女贞子各30 g,柴胡15 g,枳壳、茯苓、白术、郁金、当归各10 g,陈皮、甘草各6 g。每剂500 mL分早晚2次温服。常规组在健康教育、饮食控制及适量运动基础上常规给予二甲双胍(深圳海王药业有限公司,生产批号:161209)进行降糖降脂治疗,0.5 g/次,3次/d。两组治疗时间均为2周。
1.3 观察指标
①临床疗效:痊愈,症状消失,受控衰减参数(CAP)<238 dB/m,且肝酶和血脂基本恢复正常;显效,症状明显改善,CAP减轻2个级别,ALT下降>50%,血清总胆固醇(TC)下降>20%且三酰甘油(TG)下降>40%;有效,癥状好转,CAP减轻1个级别,ALT下降30%~50%,TC下降10%~20%且TG下降20%~40%;无效,症状无变化或加重,ALT下降<30%且血脂无明显改善[1]。②中医证候积分:对肝郁脾虚证型主症和次症按无、轻、中、重分别记0、2、4、6分和0、1、2、3分,各项得分累加为证候积分。③糖脂代谢:采集两组治疗前后晨起空腹外周静脉血5 mL,采用BIOSEN 5030血糖分析仪(德国EKF公司)检测空腹血糖(FBG)水平,采用全自动生化仪检测血清TC和TG水平。④肝脏脂肪沉积:采用FibroScan-502机型(法国Echosens公司)和M型探头(3.5 MHz)于两组治疗前后分别检测肝脏弹性(LSM)和CAP值。⑤安全性评价:两组治疗期间复查肝肾功能并观察患者有无不良反应发生。
1.4 统计学方法
数据分析采用SPSS 19.0软件,计量资料符合正态分布用均数±标准差(x±s)表示,两组比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料采用χ2检验或Fisher确切概率检验;等级资料比较采用Wilcoxon秩和检验。以P < 0.05为差异有统计学意义。
2 结果
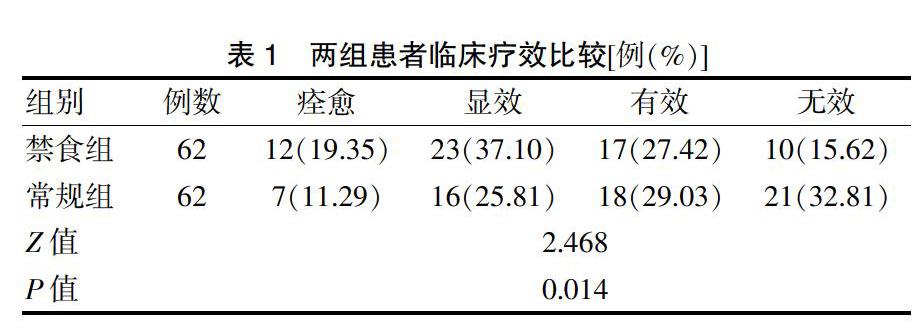
2.1 两组患者临床疗效比较
禁食组临床疗效明显优于常规组(P < 0.05)。见表1。
2.2 两组患者治疗前后中医证候积分比较
治疗后,两组中医证候积分均较治疗前明显降低(P < 0.05),且禁食组低于常规组,差异有统计学意义(P < 0.05)。见表2。
2.3 两组患者治疗前后糖脂代谢水平比较
治疗后,两组FBG、TC及TG均较治疗前明显降低(P < 0.05),且禁食组低于常规组,差异有统计学意义(P < 0.05)。见表3。
2.4 两组患者治疗前后肝脏脂肪沉积情况比较
治疗后,两组CAP、LSM及肝脏脂肪含量均较治疗前明显降低(P < 0.05),且禁食组低于常规组,差异有统计学意义(P < 0.05)。见表4。
2.5 两组安全性评价
两组治疗期间肝肾功能及电解质等各项指标均未见明显异常,且两组均未观察到不良反应发生。
3 讨论
关于NAFLD发病机制目前较为公认的理论是“二次打击”学说,即胰岛素抵抗导致肝细胞脂肪浸润和变性,引起脂质过氧化和炎性反应而坏死,西医治疗目前尚缺少针对性药物,多给予减重、护肝及调脂等综合治疗以控制病情进展和预防肝硬化发生[10-13]。近年来随着中医药不断发展,对NAFLD防治取得一定效果,其作用机制包括调节脂代谢、增加胰岛素敏感性和抑制氧化应激反应等,在治疗效果和安全性方面近年来逐渐受到重视[14-15]。
禁食疗法是在有限时间内除适量饮水和摄取极低热量外禁食日常食物,仅利用机体自身储存的物质和能量来保证人体正常生命活动需求,从而预防或治疗某些疾病的饮食疗法[16-17]。本研究所用中医无饥饿禁食疗法是秦鉴教授在我国普通群众生活习惯基础上结合国外禁食疗法相关技术和中医药方法提出的NAFLD预防方法,该方法同金代医学家张之和“汗吐下”三法中吐法相类似[18-19],可有效减轻脾胃负担并恢复脾胃运化,以达到治疗NAFLD的目的,同时运用中医熏洗、穴位埋线及膏药敷贴等方法进行干预,通过汗法和下法促使机体内水谷精微由皮肤毛孔排出体外,减少痰湿形成并促进有形之邪排出。另外本研究还针对肝郁脾虚证型给予疏肝健脾法中药汤剂口服,方中柴胡疏肝解郁,白芍补血敛阴,白术益气健脾,三药共为本方君药;枳壳和郁金理气解郁,茯苓和陈皮利湿健脾;虎杖、决明子、泽泻、山楂及女贞子等共为臣药以祛湿护肝调脂,同时提升疏肝健脾之效;当归活血养血为佐药;甘草调和药性为使药,诸药配伍共奏疏肝理脾、祛湿调脂之功。本研究结果显示禁食组和常规组治疗后中医证候积分明显降低,且禁食组低于常规组,提示中医无饥饿禁食疗法治疗NAFLD可有效改善患者症状并提升临床疗效。
糖脂代谢紊乱与肥胖和NAFLD发病关系密切,其主要机制为胰岛素抵抗导致高胰岛素血症和肝脏中游离脂肪酸增加,从而促进患者病情进展[20-21]。韩俊梅等[22]报道显示,慢性乙型肝炎合并NAFLD患者FBG及TG水平均明显高于单纯乙型肝炎患者,且认为肥胖和TG均是NAFLD发生的危险因素。廖海林[23]报道显示,FFA过量摄取导致肝脏内TG合成增加,造成肝脂肪酸氧化和低密度脂蛋白分泌失衡,进而引起肝细胞脂肪变性和NAFLD发生。本研究结果显示,两组治疗后FBG、TC及TG均较治疗前明显降低,且禁食组低于常规组,提示中医无饥饿禁食疗法通过限制热量和脂肪物质摄入,可有效降低血糖和血脂水平,对减少干细胞脂肪沉积具有积极作用,故本研究中禁食组治疗后CAP、LSM及肝脏脂肪含量均明显低于常规组,提示中医无饥饿禁食疗法治疗NAFLD可改善患者糖脂代谢并减少肝脏细胞脂肪沉积,从而改善患者症状,提升治疗效果。另外本研究中两组患者治疗期间复查肝肾功能和电解质均未见明显异常,且未观察到不良反应发生,禁食组虽然血糖水平降低幅度较大,但仍处于正常范围内,提示中医无饥饿禁食疗法治疗NAFLD具有良好安全性。
综上所述,中医无饥饿禁食疗法治疗NAFLD有利于减轻患者症状和体重,改善糖脂代谢并减少肝脏脂肪沉积,临床疗效较常规西医具有明显优势。
[参考文献]
[1] 李军祥,陈誩,王允亮.非酒精性脂肪性肝病中西医结合诊疗共识意见(2017年)[J].中国中西医结合消化杂志,2017,25(11):805-811.
[2] 黄伟,张欣欣.非酒精性脂肪性肝病相关肝癌发病机制的研究进展[J].中华肝脏病杂志,2017,25(2):157-160.
[3] Kitade H,Chen G,Ni Y,et al. Nonalcoholic fatty liver disease and insulin resistance:new insights and potential new treatments [J]. Nutrients,2017,9(4):387-392.
[4] 孙超,范建高.中外非酒精性脂肪性肝病诊疗指南解读[J].中国实用内科杂志,2019,39(3):235-238.
[5] Younossi ZM,Koenig AB,Abdelatif D,et al. Global epidemiology of nonalcoholic fatty liver disease-Meta analytic assessment of prevalence,incidence,and outcomes [J]. Hepatology,2016,64(1):73-84.
[6] 范建高,顏士岩.代谢综合征与脂肪肝[J].临床肝胆病杂志,2016,32(3):273-275.
[7] 李辉,秦鉴.治疗肥胖及其代谢并发症的新方法—无饥饿禁食疗法[J].中西医结合肝病杂志,2018,28(6):5-8.
[8] 中华医学会肝病学分会脂肪肝和酒精性肝病学组,中国医师协会脂肪性肝病专家委员会.非酒精性脂肪性肝病防治指南(2018年更新版)[J].实用肝脏病杂志,2018, 21(2):177-186.
[9] 中华中医药学会脾胃病分会.非酒精性脂肪性肝病中医诊疗共识意见[J].北京中医药,2011,30(2):83-86.
[10] 李丹,李异玲.非酒精性脂肪性肝病发病机制及治疗进展[J].实用药物与临床,2017,20(11):116-119.
[11] 张文斌,张海月,焦方舟,等.非酒精性脂肪性肝病的治疗进展[J].医学研究杂志,2018,47(3):150-152.
[12] 范晓华,赵红星.非酒精性脂肪肝病变程度的超声诊断及评定效果分析[J].中国现代医生,2019,57(1):101-104.
[13] 任萍,吕雪幼.中西医结合治疗对非酒精性脂肪肝患者血清肝纤维化指标和炎症因子的影响[J].中国现代医生,2018,56(32):23-26.
[14] Bashiardes S,Shapiro H,Rozin S,et al. Non-alcoholic fatty liver and the gut microbiota [J]. Mol Metab,2016,5(9):782-794.
[15] K?觟ro■lu E,Canbakan B,Atay K,et al. Role of oxidative stress and insulin resistance in disease severity of non-alcoholic fatty liver disease [J]. Turk J Gastroenterol,2016, 27(4):361-366.
[16] 陈兆鑫.中医禁食疗法在代谢综合征中的应用研究[J].中医药临床杂志,2017,29(2):236-239.
[17] Li C,Sadraie B,Steckhan N,et al. Effects of a one-week fasting therapy in patients with type-2 diabetes mellitus and metabolic syndrome-a randomized controlled explorative study [J]. Exp Clin Endocrinol Diabetes,2017,125(9):618-624.
[18] 王芬,何华亮,孙文,等.从中医“气”的角度谈辟谷与胰岛素抵抗的关系[J].江苏中医药,2018,50(6):72-74.
[19] 朱鹏.试论张子和治疗积聚疾病的临床经验[J].环球中医药,2018,11(9):1384-1385.
[20] 丁玉平,张文,夏时海,等.非酒精性脂肪性肝病生化特点及其与相关疾病的关系[J].胃肠病学和肝病学杂志,2018,27(8):936-941.
[21] Chierico FD,Nobili V,Vernocchi P,et al. Gut microbiota profiling of pediatric nonalcoholic fatty liver disease and obese patients unveiled by an integrated meta omics based approach [J]. Hepatology,2017,65(2):451-464.
[22] 韓俊梅,张燕霞,刘赵亮,等.慢性乙型肝炎合并非酒精性脂肪性肝病的影响因素[J].中国肝脏病杂志:电子版,2017,9(2):51-55.
[23] 廖海林.甘油三酯在非酒精性脂肪肝沉积的机制研究进展[J].临床与病理杂志,2014,34(6):831-836.
(收稿日期:2019-07-30 本文编辑:李亚聪)

