经鼻(面)罩无创通气治疗COPD合并呼吸衰竭疗效观察
林纯意
(广州医科大学附属第五医院呼吸内科 广东 广州 510700)
COPD是呼吸内科常见疾病之一,急性加重期很多患者会合并Ⅱ型呼吸衰竭,对患者躯体健康水平及生活质量均造成明显影响。针对大部分合并严重缺氧及二氧化碳潴留的患者,在给予抗炎、解痉、吸氧等常规治疗基础上,需辅以机械通气治疗。但有创通气技术设备要求较高、并发症较多、开销大甚至会有部分患者出现呼吸机依赖情况,而导致脱机困难,故而该通气方法在临床上推广受限。既往有研究表明[1],无创通气具有疗效确切、操作简易、并发症发生率低及病患接受度较高等特征,故而适用于COPD合并呼吸衰竭患者临床治疗中。
1.资料与方法
1.1 一般资料
抽取2017年8月—2019年1月收治的60例COPD合并呼吸衰竭患者为研究对象,均符合临床相关诊断标准,且经检查后确诊,排除合并严重精神类疾病及拒绝配合研究者。随机分为两组,每组各30例。甲组男17例,女13例,年龄62~82岁,病程3~17年;乙组男女均15例,年龄61~84岁,病程60~83岁。两组患者以上基本资料经对比,差异皆不明显(P>0.05),具有可比性。
1.2 方法
甲组给予行吸氧、抗炎、平喘等常规治疗。乙组在此基础上使用美国飞利浦BIPAP呼吸机,应用S/T模式,呼吸参数:吸气压力范围12~20cmH2O,呼气压力为4~6cmH2O,结合患者面部大小选择与之相匹配的鼻罩,若发现使用鼻罩经口漏气(排除嗜睡而闭嘴困难的病例)调整为适宜的面罩。通气治疗早期,派遣具有丰富临床经验的医护人员在床旁密切观察病情变化与耐受状况,及时发现漏气等不良,及时发现与处理问题。
1.3 疗效判断
①显效:治疗后,患者呼吸困难症状全部/基本消失;②有效:治疗后患者主要症状消失或明显减轻;③无效:和治疗前相比较,治疗后患者症状无改善或有加重。用显效率+有效率去统计总有效率。分别在治疗前、治疗48h后分别检测两组患者PaO2、PaCO2水平。
1.4 统计学方法
用SPSS22.0软件包处理实验数据,计量资料与计数资料分别用t与χ2检验。当P<0.05时,表示差异有统计学意义。
2.结果
2.1 临床效果比较
乙组符合显效、有效评价标准的分别有23例、6例,甲组为15例、8例。乙组临床总有效率高于甲组,差异显著(P<0.05),见表1。

表1 两组患者疗效比较[n(%)]
2.2 治疗前与治疗后48h时PaO2、PaCO2比较
治疗前,两组患者PaO2、PaCO2水平差异不显著(P>0.05);经48h连续治疗后,两组患者PaO2、PaCO2均有改善,同组治疗前后差异明显(P<0.05或P<0.01),和甲组相比,乙组患者以上两项指标改善更为显著(P<0.05),见表2。
表2 两组患者治疗前与治疗后48h时PaO2、PaCO2比较()
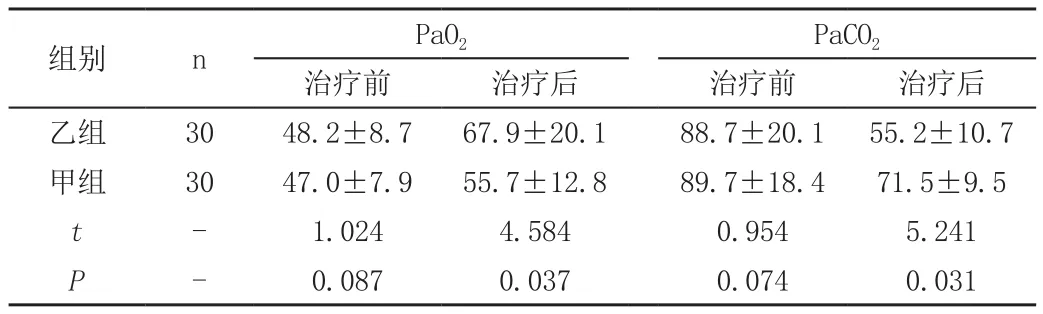
表2 两组患者治疗前与治疗后48h时PaO2、PaCO2比较()
组别 n PaO2 PaCO2治疗前 治疗后 治疗前 治疗后乙组 30 48.2±8.7 67.9±20.1 88.7±20.1 55.2±10.7甲组 30 47.0±7.9 55.7±12.8 89.7±18.4 71.5±9.5 t - 1.024 4.584 0.954 5.241 P - 0.087 0.037 0.074 0.031
3.讨论
气流受限是COPD患者最典型特征,且气流受限会呈现出不完全可逆与进展性发展,和患者肺部对有害气体或颗粒形成的异常炎症反应程度之间存在一定相关性。COPD患者发生呼吸衰竭的主要原因是感染与呼吸肌疲劳,以往临床治疗多采用抗感染、解痉、平喘、止咳及氧疗等,而COPD合并呼吸衰竭临床治疗难度会明显提升,病情严重时多建议给予机械通气,以更明显的改善低氧血症及高碳酸血症[2]。
有创通气治疗期间需要进行气管插管或气管切开,经常会使患者承受较明显的痛苦感,且耗用大量的人力资源,通气治疗后患者可能出现多种并发症,影响治疗依从性,可能会造成治疗终止,降低疾病临床治疗效果。经鼻(面)罩无创性机械通气疗法在应用过程因为规避了有创通气期间产生的各种并发症,因此能更明显的改善患者呼吸功能,纠正低氧血症和二氧化碳潴留,且能够选择性的、长期性的、间断式的用于COPD合并呼吸衰竭患者临床治疗中[3]。
在本次研究中,乙组患者治疗有效率高于甲组,治疗48h后PaO2、PaCO2水平改善效果更优于甲组,这提示无创通气治疗COPD合并呼吸衰竭患者的有效性。但是总结长期的临床经验认为,针对依照常规操作无创通气治疗2h后,病情加重或动脉血气分析无改善者,则应及时转到ICU接受有创通气治疗。
综上,COPD合并呼吸衰竭患者在常规治疗基础上,予以经鼻(面)罩无创通气疗法,能更有效的控制病情,改善疾病治疗效果。

