肺原发癌及脑转移病灶切除术联合盐酸厄洛替尼治疗非小细胞肺癌脑转移患者的临床研究
潘 静
河南大学附属郑州颐和医院肿瘤科,郑州450000
非小细胞肺癌(Non-Small Cell Lung Cancer,NSCLC)属肺癌的最常见类型,占据全部肺癌的80%左右,且NSCLC发生脑转移几率为30%~50%,治疗难度大及预后差,严重影响患者生命安全[1]。同时,受大气污染、吸烟及遗传等多种因素影响,NSCLC发病率有逐步增高趋势,NSCLC脑转移患病人数亦随之增加[2]。故如何寻找有效方案治疗受到临床高度重视。厄洛替尼属特异性络氨酸激酶抑制物之一,能够抑制络氨酸激酶受体与表皮生长因子活性,阻止因相关肿瘤信号通路激活而致使癌细胞复发、转移,进而延缓患者病情进展。同时,王永等[3]研究报道,以肺原发癌及脑转移病灶切除术治疗可有效切除肿瘤病灶,延长患者生存时间。本研究选取108例NSCLC脑转移患者,分组对比,旨在分析肺原发癌及脑转移病灶切除术联合盐酸厄洛替尼对其的治疗效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2016年12月—2018年12月间河南大学附属郑州颐和医院108例NSCLC脑转移患者,抽签法分为对照组和观察组,每组54例。观察组男37例,女17例;年龄39~71岁,平均年龄(54.81±6.93)岁;病理类型:大细胞癌3例,腺鳞癌5例,鳞癌7例,腺癌39例;肺癌原发灶位置:左下叶8例,左上叶14例,右下叶17例,右中叶4例,右上叶11例;脑转移位置:小脑9例,大脑45例;脑转移病灶类型:两侧病灶4例,同侧多发病灶5例,孤立性脑转移灶45例;肺癌术后T分期:T3∶10例,T2∶29例,T1∶15例。对照组男36例,女18例;年龄38~72岁,平均年龄(55.04±6.38)岁;病理类型:大细胞癌3例,腺鳞癌6例,鳞癌7例,腺癌38例;肺癌原发灶位置:左下叶9例,左上叶13例,右下叶18例,右中叶4例,右上叶10例;脑转移位置:小脑8例,大脑46例;脑转移病灶类型:两侧病灶5例,同侧多发病灶5例,孤立性脑转移灶44例;肺癌术后T分期:T3∶11例,T2∶27例,T1∶16例。两组患者年龄、病理类型、性别、肺癌原发灶位置、脑转移位置、脑转移病灶类型、肺癌术后T分期等基线资料比较,差异无统计学意义(P>0.05),且本研究经医院伦理协会审批通过。
1.2 纳入及排除标准
纳入标准:均符合《外科学》中NSCLC临床诊断标准[4];经MRI或CT等影像学检查证实存在脑转移病灶;心电图、血常规及肝肾功能检查均显示正常;单个肿瘤最大径≤4 cm,且转移瘤数目<5个;知晓本研究并签订同意书。排除标准:预估生存时间<3个月者;伴有癫痫样发作且难以采用抗癫痫药物进行有效控制者;除脑转移的出现其他部位转移者;哺乳期与妊娠期女性;并发其他恶性肿瘤疾病者;依从性差无法配合完成本研究者。
1.3 方法
对照组采取盐酸厄洛替尼(Schwarz Pharma Manufacturing,Inc,批准文号:国药准字J20090115)治疗:150 mg/d,1次/d,持续用药至疾病进展或者患者出现严重毒副反应无法耐受治疗;如果患者颅内病灶未进展则进行继续观察,如果颅内病灶出现进展则加用脑放疗治疗,以6 MV X射线加速器治疗机采取平行对穿两野全脑照射,2 Gy/次,1次/d,5次/w,总放疗剂量40 Gy。观察组采取肺原发癌及脑转移病灶切除术联合盐酸厄洛替尼治疗:肺原发癌及脑转移病灶切除术:无神经症状者先行肺部手术,存在神经症状者先采取颅脑手术;两次手术间隔时间为9~35 d,平均(13.62±1.38)d;除9例同侧多发性或两侧脑转移灶以γ刀治疗之外,其余45例均行开颅手术切除方式治疗,脑肿瘤均顺利切除;肺部手术:左全肺切除术2例,中下叶肺切除术8例,单叶肺切除术44例。盐酸厄洛替尼治疗方式同对照组。两组患者均于治疗过程中采取止痛、营养支持等对症支持治疗。
1.4 观察指标
治疗后随访3年,对比两组患者复发率及治疗后1年、2年、3年生存率。
1.5 统计学方法
数据采用SPSS 19.0软件进行统计分析,计数资料以例数和百分比(%)表示,组间比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗后1年、2年、3年生存率比较
经随访,无脱落病例。与对照组相比,观察组治疗后1年、2年、3年生存率均提高,差异有统计学意义(P<0.05)。见表1。
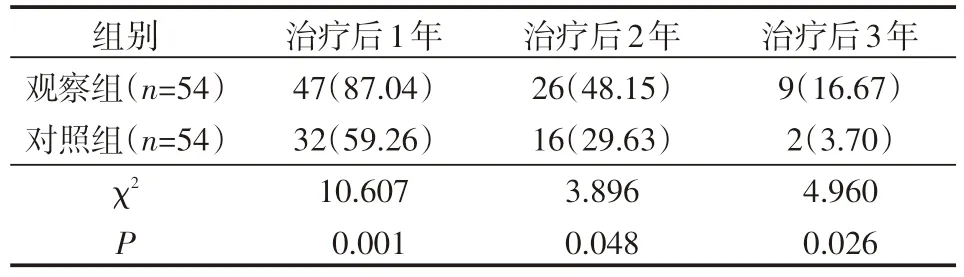
表1 两组患者治疗后1年、2年、3年生存率情况 例(%)
2.2 两组患者治疗后3年复发率比较
观察组治疗后3年复发20例,复发率为37.04%(20/54);对照组复发31例,复发率为57.41%(31/54),观察组低于对照组,差异有统计学意义(χ2=4.495,P=0.034)。
3 讨论
脑转移瘤大多数来源于肺癌,为神经外科常见疾病,而肺癌发生转移后治疗方案不能科学实施为重要失败原因之一,目前NSCLC颅内转移机制尚无明确定论,Kaneda H等[5]研究指出,NSCLC颅内转移途径主要经血行转移,由于肺组织血管较丰富,癌细胞可通过肺静脉侵入体循环,沿颈动脉或者椎动脉上行进入脑组织进而形成转移病灶。肿瘤细胞主要会滞留于大血管终末动脉与灰白质交界部位,故脑转移瘤在颈动脉直接延续分支(大脑中动脉供应区)最为多见。而NSCLC脑转移患者治疗难度大,预后极差,自然生存期仅1~3个月,因此寻找有效治疗方案引起临床高度重视。
于NSCLC脑转移诊断时,约1/3患者属脑部孤立性病灶,而未出现其他脏器转移灶,因此为进行手术治疗提供了一定理论依据。同时随神经麻醉、术中肿瘤功能区定位、清醒开颅等神经外科治疗技术不断发展,使手术切除治疗脑转移瘤的效果明显提升。白皓等[6]研究报道,于NSCLC单发脑转移综合治疗中采取肿瘤切除手术治疗,患者中位生存期达18.3个月,且术后1年、2年、3年生存率达84.6%、36.3%、9.1%。提示采取手术切除治疗可延长患者生存时间。手术治疗可解除肿瘤对脑组织造成的压迫,缓解颅内高压症状,改善神经机能状况,并有助于确定肿瘤病理类型指导后续放化疗,故其于NSCLC脑转移综合治疗具有重要作用。但路长红等[7]研究指出,尽管手术为影响NSCLC脑转移瘤预后重要因素之一,但因受病理、生理特点等多种因素影响,仍有部分患者无法从手术中获益。因此应严格掌握其手术适应症为:(1)全身状况较好,无严重肝、肾、心等脏器功能异常,可耐受手术;(2)不存在颅外转移;(3)肺部原发病灶;(4)单个肿瘤最大径≤4 cm,且转移瘤数目<5个。同时,脑转移为NSCLC晚期表现之一,故需于切除脑转移瘤之后联合其他方法施行综合治疗。络氨酸激酶为新型分子靶向治疗靶点,于NSCLC患者血清和术后切除病灶中具有较高阳性率,尤其是于大细胞癌、腺癌、鳞癌等NSCLC中,其表达水平为基础值3~4倍左右,同肿瘤细胞增殖及生长具有密切关系。而厄洛替尼为特异性络氨酸激酶抑制物,可抑制络氨酸激酶受体与表皮生长因子表达,防止由于相关肿瘤信号通路激活而造成癌细胞复发及转移,控制病情进展,加速残存肿瘤细胞凋亡,延缓患者病情进展,延长其生存时间[8]。本研究结果显示,经随访观察组治疗后3年复发率为37.04%,低于对照组,且治疗后1年、2年、3年生存率均高于对照组,充分说明采用肺原发癌及脑转移病灶切除术联合盐酸厄洛替尼治疗可明显延长患者生存时间,减少复发情况。
综上所述,对于小细胞肺癌,予以NSCLC脑转移患者肺原发癌及脑转移病灶切除术联合盐酸厄洛替尼治疗效果显著,可明显延长其生存时间,减少复发情况,值得推广。但本研究样本量较少,研究结果是否具有广泛效力仍需临床多中心、多渠道选择样本进一步探讨。

